Резюме. Оценена распространенность соматических заболеваний у пациентов, умерших в стационаре от пневмонии, вызванной вирусом SARS-CoV-2, выявлены наиболее распространенные соматические заболевания у данных пациентов в зависимости от пола и возрастных групп. В исследование включено 110 пациентов, средний возраст 75 ± 1,3 года, болевших вирусной пневмонией, вызванной SARS-CоV-2. Оценивались наличие факторов риска тяжелого течения болезни, соматическая патология, эпидемиологический анамнез, изменения по данным компьютерной томографии и баллы по шкале коморбидности Charlson. В результате исследования были получены следующие данные: cамой частой коморбидной сочетанной патологией у данной группы пациентов является постинфарктный кардиосклероз, ишемическая кардиомиопатия и хроническая ишемия головного мозга. Из факторов риска тяжелого течения коронавирусной инфекции чаще всего встречалась эссенциальная артериальная гипертензия – 93,6% (103 пациента), возраст старше 65 лет – 81,8% (90 пациентов), сахарный диабет – 66,3% (73 пациента) и хроническая сердечная недостаточность – 46,3% случаев (51 пациент). В данной группе больных средний индекс коморбидности составил 8,9 ± 0,3. Тяжелое течение с летальным исходом наиболее часто регистрируется у людей старшей возрастной группы с заболеваниями сердечно-сосудистой системы, цереброваскулярной патологией и злокачественными новообразованиями. Даже пациенты молодой и старшей возрастной групп имели факторы риска неблагоприятного прогноза. По данным исследования самые неблагоприятные симптомы (лихорадка выше 38
Внимание всего мира уже несколько месяцев приковано к вирусу SARS-CoV-2. За это время было накоплено немало информации как о самом вирусе, так и о клинических проявлениях, которые он вызывает, попадая в организм человека. Много внимания уделяется изучению иммунологических проявлений инфекции и такой потенциально летальной реакции иммунной системы, как «цитокиновый шторм». Ученые по всему миру продолжают изучение роли цитокинов воспаления. Ими получены новые данные о медиаторах воспаления, которые в большей степени повышаются у больных в легкой форме (PDGF-BB, CCL5/RANTES, IL-9, TNF-β и CCL4/MIP-1β) [1]. Конечно, изучение бимолекулярных взаимодействий при новой коронавирусной инфекции крайне важно, однако в современных условиях также важно уметь клинически заподозрить риск развития тяжелого течения COVID-19.
Согласно 8-й версии (от 03.09.2020 г.) временных методических рекомендаций Министерства здравоохранения РФ [2] при коронавирусной инфекции принято выделять следующие клинические проявления COVID-19: острая респираторная вирусная инфекция (ОРВИ) (поражение только верхних отделов дыхательных путей), пневмония без дыхательной недостаточности, острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью), сепсис и септический шок, тромбозы и тромбоэмболии. Пациенты с ОРВИ подлежат амбулаторному наблюдению и в большинстве случаев не нуждаются в госпитализации. Госпитализации подлежат пациенты со средним и тяжелым течением коронавирусной инфекции COVID-19. Для маршрутизации пациентов на догоспитальном этапе врачи используют шкалу NEWS2. Как показывает практика, большая часть пациентов, которые попадают в стационар, имеют коморбидные заболевания. Коморбидность — сочетание нескольких хронических или острых заболеваний и патологических состояний у одного человека. Для определения тяжести коморбидного состояния существуют разные шкалы и опросники, однако одним из самых точных является индекс коморбидности Charlson [3]. Сочетание хронических заболеваний и коронавирусной инфекции повышает риск неблагоприятного исхода для пациента. Тяжелое течение коронавирусной инфекции COVID-19 чаще наблюдается у пациентов с артериальной гипертензией (АГ) и сахарным диабетом (СД) [4, 5]. По данным коллег Института гематологии, больницы Союза, медицинского колледжа Тунцзи, университета науки и техники Хуачжуна города Ухань к факторам риска тяжелого течения инфекции можно отнести пожилой возраст пациента, лихорадку, повышение уровня D-димера, уменьшение активированного частичного тромбопластинового времени, повышение уровня креатинина, тромбоцитов и нейтрофилов при поступлении [6].
Таким образом, уточнение структуры и распространенности соматических заболеваний у пациентов, умерших в стационаре от пневмонии, вызванной вирусом SARS-CoV-2, в зависимости от пола и возраста является чрезвычайно актуальным. Это и послужило поводом настоящего исследования.
Материалы и методы исследования
В ретроспективное исследование включено 110 пациентов с подтвержденной пневмонией, вызванной вирусом SARS-CoV-2, и тяжелым течением инфекции COVID-19, что повлекло за собой смерть пациента.
Критерии включения в исследование:
- верифицирован вирус SARS-CoV-2;
- наличие двусторонней полисегментарной пневмонии по результатам аутопсии;
- острый респираторный дистресс-синдром по данным аутопсии;
- в патологоанатомическом диагнозе основным заболеванием, коморбидным сочетанным или конкурирующим, является коронавирусная инфекция.
Критерии исключения:
- отсутствие двусторонней полисегментарной пневмонии по данным аутопсии;
- отсутствие коронавирусной инфекции у пациента.
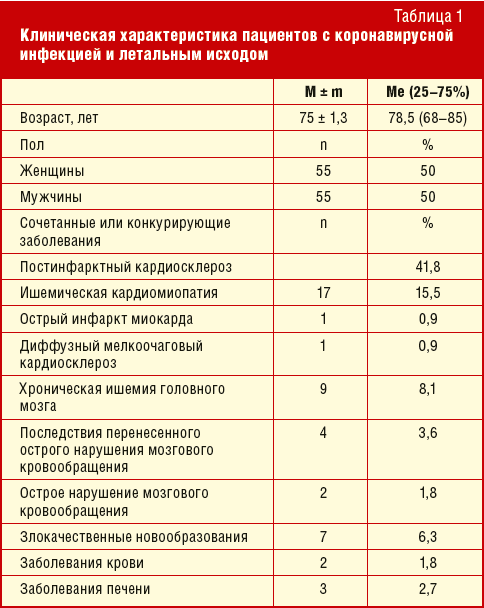
Клиническая характеристика группы больных представлена в табл. 1.
Результаты исследования
В ходе исследования проанализировано сто десять историй болезни (55 женщин и 55 мужчин). Средний возраст пациентов в исследуемых историях болезни составил 75 лет. Частота встречаемости различной соматической патологии у пациентов с летальным исходом в связи с заражением вирусом SARS-CoV-2 представлена на рис. 1.
Таким образом, у большинства пациентов с тяжелым течением пневмонии, вызванной вирусом SARS-CoV-2, имела место кардиальная патология, связанная с атеросклерозом коронарных сосудов. Второе место по распространенности заняла цереброваскулярная патология. На третьем месте – злокачественные новообразования различных локализаций. Полученные нами данные в целом совпадают с данными, полученными Всемирной организацией здравоохранения [7].
После проведения анализа наличия факторов риска тяжелого течения коронавирусной инфекции [2] у данной выборки, была выявлена следующая закономерность (рис. 2).
Таким образом, мы видим, что у 93,6% (103 пациента) по клиническим и патологоанатомическим данным были выявлены характерные признаки эссенциальной артериальной гипертензии. Большая часть больных была в возрастной группе старше 65 лет – 81,8% (90 пациентов). Сахарный диабет отмечен в 66,3% случаев (73 пациента), хроническая сердечная недостаточность – в 46,3% случаев (51 пациент). Такие факторы риска, как цирроз печени, острый коронарный синдром, терапия стероидными или биологическими препаратами, беременность, в наблюдаемых случаях встречались редко.
Анализируя данные эпидемиологического анамнеза (выезд за пределы Российской Федерации в течение 14 дней до госпитализации, контакт с лихорадящими больными в течение 14 дней до госпитализации, контакт с людьми с положительным ПЦР-тестом на
По данным предоставленных карт был произведен анализ частоты встречаемости клинических симптомов, характерных для инфекции, вызванной SARS-CoV-2 (рис. 3).
Анализируя полученные данные, мы можем видеть, что такие симптомы, как одышка, слабость, повышение температуры тела выше 38°С и непродуктивный кашель, являются самыми частыми симптомами. Ринорея, аносмия, потеря вкуса, боль в горле, боль в мышцах, головная боль, продуктивный кашель, повышение температуры тела до 37-38°С встречаются значительно реже. Остальные симптомы могут быть объяснены сочетанной и конкурирующей коморбидной патологией (табл. 2).
Самые неблагоприятные симптомы появляются наиболее рано, за 6 дней до госпитализации, в то время как остальные развиваются позже на один или два дня. Таким образом, возможно, стоит рассмотреть целесообразность ранней госпитализации пациентов с неблагоприятными симптомами вне зависимости от показателя сатурации.
По данным компьютерной томографии (КТ) в проанализированных случаях нет данных за SARS-CoV-2 в 4 случаях, результаты КТ сомнительны в отношении SARS-CoV-2 в 2 случаях, КТ органов грудной клетки не выполнена у 3 пациентов, и неизвестно о результатах проведенного исследования в 2 случаях. У 9 поступивших при первом исследовании КТ органов грудной клетки в стационаре оценивалась как 1-я степень тяжести, и в двух случаях были выявлены 1-2 степень тяжести. В 37 случаях выявлены 2-я и 2-3 степени тяжести. Также в 36 случаях степень тяжести изменений составляла 3 и 3-4, и в 15 случаях изменения по данным компьютерной томографии была 4-я степень.
Из ста десяти историй болезни повторная КТ не проводилась в 46 случаях, что обусловлено либо тяжелым состоянием больного, либо наступлением летального исхода. В шести случаях по данным КТ наблюдались изменения 1-й степени и 1-2 степени тяжести. В 14 исследуемых картах по данным КТ были зафиксированы изменения 2-й и 2-3 степени тяжести, в 21 карте изменения 3-й и 3-4 степени тяжести. Изменения 4-й степени тяжести выявлены у 21 пациента. Кроме того, в одном случае описан отек легких, и еще в одном случае оценить динамику изменений не представлялось возможным.
Таким образом, по данным проведенной компьютерной томографии было отмечено либо отсутствие какой-либо динамики рентгенологических изменений, либо нарастание отрицательной динамики (рис. 4).
Соматическая отягощенность оценивалась с использованием индекса коморбидности Charlson, при этом в среднем в данных историях болезни индекс коморбидности равнялся 8,9 ± 0,3.
Логично считать, что чем старше пациент, тем выше его индекс коморбидности. При том, что средний возраст пациентов составлял 75 ± 1,3 года, среди анализируемых историй были пациенты молодого и среднего возраста. На рис. 5 показана характеристика индекса коморбидности в зависимости от возрастной группы пациентов.
Таким образом, даже пациенты молодого и среднего возраста с летальным исходом инфекции, вызванной SARS-CoV-2, имели соматически отягощенное состояние.
Заключение
Тяжелое течение пневмонии, вызванной вирусом SARS-CoV-2, с летальным исходом наиболее часто регистрируется у людей старшей возрастной группы с заболеваниями сердечно-сосудистой системы, цереброваскулярной патологией и злокачественными опухолями. Даже пациенты молодой и старшей возрастной групп имели факторы риска неблагоприятного прогноза. По данным исследования самые неблагоприятные симптомы (лихорадка выше 38°С, одышка и слабость) возникают первыми, за 6 дней до госпитализации, в то время как остальные проявляются чаще за 5-3 дня до госпитализации. Пациенты, у которых имеют место такие факторы риска, как возраст старше 65 лет, артериальная гипертензия и сердечная недостаточность в сочетании с лихорадкой выше 38°С, одышкой и слабостью, требуют немедленной госпитализации в стационар, вне зависимости от уровня гипоксемии и изменений по данным компьютерной томографии, для дальнейшего наблюдения и лечения в связи с высокой вероятностью летального исхода.
Литература/References
- Xu Z., Shu T., Kang L. et al. Temporal profiling of plasma cytokines, chemokines and growth factors from mild, severe and fatal COVID-19 patients // Sig Transduct Target Ther. 2020; 5: 100. DOI: 10.1038/s41392-020-0211-1.
- Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)». Министерство здравоохранения Российской федерации. Версия 8 (03.09.2020 г). [Vremennyye metodicheskiye rekomendatsii «Profilaktika, diagnostika i lecheniye novoy koronavirusnoy infektsii (COVID-19)». [Interim guidelines «Prevention, diagnosis and treatment of new coronavirus infection (COVID-19).»] Ministerstvo zdravookhraneniya Rossiyskoy federatsii. Versiya 8 (03.09.2020 g).]
- Вёрткин А. Л., Румянцев М. А., Скотников А. С. Коморбидность в клинической практике // Архивъ внутренней медицины. 2011; 2: 20-24. [Vertkin A. L., Rumyantsev M. A., Skotnikov A. S. Komorbidnost' v klinicheskoy praktike [Comorbidity in clinical practice] Arkhiv" vnutrennei meditsiny. 2011; 2: 20-24.]
- Huang S., Wang J., Liu F. et al. COVID-19 patients with hypertension have more severe disease: a multicenter retrospective observational study // Hypertens Res. 2020; 43: 824-831. DOI: 10.1038/s41440-020-0485-2.
- Gupta R., Hussain A., Misra A. Diabetes and COVID-19: evidence, current status and unanswered research questions // Eur J Clin Nutr. 2020; 74: 864–870. DOI: 10.1038/s41430-020-0652-1.
- Chen L., Yu J., He W. et al. Risk factors for death in 1859 subjects with COVID-19 // Leukemia. 2020; 34: 2173-2183. DOI: 10.1038/s41375-020-0911-0.
- https://apps.who.int/iris/bitstream/handle/10665/332196/WHO-2019-nCoV-clinical-2020.5-rus.pdf.
А. С. Сычёва*, **
А. Л. Вёрткин*, **, доктор медицинских наук, профессор
О. В. Зайратьянц*, доктор медицинских наук, профессор
А. В. Погонин**, кандидат медицинских наук
М. В. Куандыкова**, кандидат медицинских наук
О. И. Астахова**
Т. В. Астахова**
М. А. Васильева**, кандидат медицинских наук
Д. М. Заиченко**
Ю. А. Кадушкина*, **
В. М. Квашнина**
Ю. Н. Кириченко**
А. А. Машарова**, доктор медицинских наук, профессор
Ю. И. Рамазанова**
Д. В. Расько*, **
Е. О. Скрябина**
М. К. Тамкаева**, кандидат медицинских наук
* ФГБОУ ВО МГМСУ им. А. И. Евдокимова Минздрава России, Москва, Россия
** БУЗ ГКБ им. С. И. Спасокукоцкого ДЗМ, Москва, Россия
1Контактная информация: akebina@list.ru
DOI: 10.26295/OS.2020.60.78.003
Клинико-анатомический портрет больных с тяжелым течением инфекции COVID-19/ А. Л. Кебина, А. С. Сычёва, А. Л. Вёрткин, О. В. Зайратьянц, А. В. Погонин, М. В. Куандыкова, О. И. Астахова, Т. В. Астахова, М. А. Васильева, Д. М. Заиченко, Ю. А. Кадушкина, В. М. Квашнина, Ю. Н. Кириченко, А. А. Машарова, Ю. И. Рамазанова, Д. В. Расько, Е. О. Скрябина, М. К. Тамкаева
Для цитирования: Лечащий врач № 10/2020; Номера страниц в выпуске: 15-19
Теги: коронавирусная инфекция, гипоксемия, гипертензия, ишемия мозга
Купить номер с этой статьей в pdf