Резюме. Установлены клинико-эпидемиологические особенности острых кишечных инфекций (ОКИ), вызванных условно-патогенными энтеробактериями (УПЭ) у детей раннего возраста, в зависимости от этиологического фактора. Источниками информации являлись данные Управления Роспотребнадзора по Астраханской области (АО), медицинская документация (720 историй болезни) пациентов в возрасте до 1 года, лечившихся в ГБУЗ ОИКБ им. А. М. Ничоги, Астрахань, с января 2019 по декабрь 2020 г. включительно. ОКИ, вызванные УПЭ у детей в АО, составляют 74%, в том числе у детей в возрасте до 1 года – 60% от общего количества больных ОКИ уточненной бактериальной этиологии. Независимо от этиологического фактора ОКИ, вызванные УПЭ, протекали в виде моноинфекции (83%) средней степени тяжести (62%). Симптомы интоксикации имели прямую корреляционную связь (r = от 0,52 до 0,76; p < 0,001) с выраженностью диарейного синдрома и дегидратации. С уменьшением возраста ребенка увеличивалась продолжительность купирования этих симптомов (r = -0,72; p < 0,001).
Острые кишечные инфекции (ОКИ) у детей до настоящего времени являются актуальной проблемой российского здравоохранения. Уровень заболеваемости ОКИ остается высоким [1-3], а этиологическая расшифровка причины болезни недостаточной (у 30-40% заболевших) [4-6]. Следует отметить, что по данным Роспотребнадзора в России отмечалось снижение заболеваемости ОКИ в 2 раза в период ограничительных мероприятий 2020 г., проводившихся в связи с коронавирусной инфекцией. До 70% случаев ОКИ приходится на детей дошкольного возраста [7, 8]. В последние годы среди ОКИ бактериальной этиологии регистрируется рост числа кишечных инфекций, вызываемых условно-патогенными энтеробактериями (УПЭ), доля которых в различных субъектах России составляет от 10% до 30%. Причиной роста ОКИ, вызываемых УПЭ, считается широкое применение антибиотиков, приводящее к нарушению биоценоза кишечника, усилению патогенных свойств УПЭ и резистентности этих микроорганизмов к антибактериальным препаратам, что способствует развитию тяжелых форм болезни и определяет сложности лечения этой патологии [9-11].
Более 90% выделяемых из клинического материала энтеробактерий принадлежит к 23 видам, из которых заболевание чаще всего вызывается бактериями рода Citrobacter, Staphylococcus aureus, Klebsiella, Hafnia, Serratia, Proteus, Morganella, Providencia, Bacillus cereus, Clostridium perfringens
Относительно участия УПЭ в развитии ОКИ мнения исследователей разные, поскольку выделение УПЭ не всегда может быть причиной заболевания [10, 15, 16].
Кишечные инфекции у детей первого года жизни часто приводят к нарушениям обменных процессов с развитием токсикоза с обезвоживанием, влияющих на исход болезни. Следует отметить и возможность генерализации инфекционного процесса с развитием сепсиса, частое присоединение осложнений (отит, пневмония и др.), что в сочетании с сопутствующими заболеваниями (гипотрофия, рахит, анемия и др.) приводит к затяжному течению инфекции [17, 18]. Клиническая диагностика ОКИ, вызванных УПЭ у детей раннего возраста, затруднена, что может приводить к ошибкам диагностики, несвоевременному и неправильному лечению [19-21].
Целью данного исследования было установить клинико-эпидемиологические особенности ОКИ у детей первого года жизни, вызванных УПЭ, в зависимости от этиологического фактора.
Материал и методы исследования
Источниками информации являлись данные Управления Роспотребнадзора по АО («Сведения об инфекционных и паразитарных заболеваниях»), медицинская документация (720 историй болезни) пациентов в возрасте до 1 года, лечившихся в ГБУЗ ОИКБ им. А. М. Ничоги г. Астрахань с января 2019 по декабрь 2020 г. включительно. Критерии включения в исследование: дети в возрасте до 12 месяцев с подтвержденным диагнозом ОКИ, вызванных УПЭ. Наличие в истории болезни подписанного родителями или законным представителем ребенка информированного согласия на обработку данных и их использование в научных целях.
Этиологический фактор ОКИ подтверждался обнаружением УПЭ в концентрации 106 и более в 1 г кала, при отрицательных результатах бактериологического и серологического обследования на патогенную группу возбудителей ОКИ, результатах стандартного ПЦР-скрининга фекалий на дизентерию, сальмонеллез, вирусные ОКИ.
Критериями определения степени тяжести ОКИ у детей являлись данные В. Ф. Учайкина и соавт. (2003) [22].
Статистическая обработка данных проводилась с использованием пакета Statistica 6,0 (StatSoft, USA). Количественные показатели представлены с указанием среднеарифметического значения ± значение стандартного отклонения. Для суждения о степени достоверности средних величин количественных показателей определялся t-критерий Стьюдента. Различия считали достоверными при p < 0,05.
Результаты исследования
Из общей суммы ОКИ установленной бактериальной этиологии у детей в возрасте до 17 лет в АО – 1136,9 ± 202,3 на долю УПЭ приходилось 846,7 ± 450,4 (74%), в том числе на детей в возрасте до 1 года – 680,5 ± 98,9 (60%) случая заболевания (табл. 1).
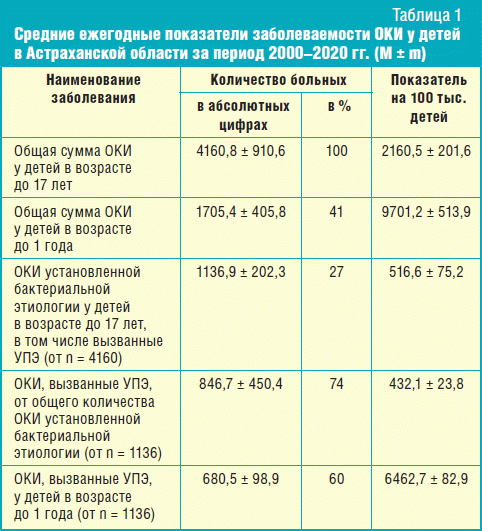
В наше исследование вошли 720 больных в возрасте до 1 года с ОКИ, сопровождавшимися выделением УПЭ, из которых на долю детей первых 6 месяцев жизни приходились 504 (70%) пациента, от 7 до 12 месяцев – 216 (30%). Неблагоприятный преморбидный фон (осложненное течение беременности и родов, недоношенность, поражение центральной нервной системы гипоксического или органического характера, аномалии развития, искусственное вскармливание и др.) имел место у 421 (58%) пациента. Этиологическим фактором заболевания являлись: St. аureus – 273 случая (38%), Proteuss – 194 (27%), Ps. aeruginosas – 144 (20%), Klebsiellas – 43 (6%), Campylobacter – 36 (5%), бактерии рода B. сitrobacter – 30 (4%). Преобладающими являлись среднетяжелые формы болезни – 446 (62%). Тяжелые формы заболевания отмечались у 122 (17%) пациентов, а доля легких составляла 152 (21%). Клиника этих ОКИ отличалась большим полиморфизмом и протекала по типу энтерита у 52 (7%), энтероколита – у 302 (42%), гастроэнтероколита – у 259 (36%), колита – у 43 (6%), гемоколита – у 64 (9%) больных. Этиологическим фактором ОКИ с клиникой колита или гемоколита являлись St. аureus у 39 (37%), Proteus – у 26 (24%), Ps. аeruginosa – у 25 (23%), Klebsiella – у 12 (11%), Campylobacter – у 5 (5%) из 107 больных (табл. 2).
Наиболее часто встречавшиеся симптомы при ОКИ, вызванных УПЭ, независимо от вида возбудителя представлены в табл. 3.
В этиологической структуре ОКИ, вызванных УПЭ у детей первого года жизни, превалировал St. аureus (38%). В анамнезе у 142 (52%) детей установлены ранее перенесенные локализованные формы стафилококковой инфекции (омфалит, пиодермия, гнойный конъюнктивит и др.). Среди заболевших 186 (68%) случаев приходилось на детей в возрасте до 6 мес. Преобладающей степенью тяжести являлась среднетяжелая – 169 (62%). На долю легких форм приходилось 57 (21%), тяжелых – 47 (17%) случаев. Поражение желудочно-кишечного тракта (ЖКТ) – у 136 (50%) пациентов протекало по типу энтероколита (табл. 2), как моноинфекция – у 198 (72,5%), микст-инфекции – у 75 (27,5%). Сочетание стафилококковой инфекции с вирусной установлено – у 55 (20%), с дизентерией Зонне – у 7 (2,6%), с E. coli O55 – у 3 (1,1%), с S. typhimurium группы В – у 10 (3,7%). Первичные стафилококковые поражения ЖКТ – у 218 (80%) детей были связаны с пищевым путем инфицирования (мастит у матери, употребление инфицированных молочных продуктов и др.) и характеризовались острым началом. Степень тяжести стафилококкового поражения ЖКТ определялась выраженностью симптомов интоксикации, кишечного синдрома и обезвоживания (табл. 3).
Другой вариант развития заболевания имел место у 59 (21%) детей в возрасте до 3 месяцев. У детей этой группы с рождения отмечался жидкий стул с примесью слизи при удовлетворительном самочувствии и прибавке в массе тела, что при обращении к врачу чаще рассматривалось как физиологическая норма периода новорожденности. С течением времени состояние ребенка ухудшалось (вялость, субферильная температура, учащение стула, увеличение примеси слизи, появление прожилок крови). Заболевание принимало затяжное течение с длительным субфебрилитетом и выделением полирезистентного к антибиотикам St. аureus.
Синдром колита нами зафиксирован у 13 (5%), гемоколита – у 26 (9%) больных, преимущественно при тяжелых формах ОКИ стафилококковой этиологии.
Сочетание острой респираторной вирусной инфекции со стафилококковой характеризовалось наличием катарального синдрома в ротоглотке с диареей, которая в отличие от моноинфекции была более выраженной, а патологические примеси в стуле содержали большое количество слизи.
Сочетание дизентерии со стафилококковой инфекцией сопровождалось нарастанием интоксикации, увеличением продолжительности лихорадки до 11,5 ± 2,5 дня, частоты стула – до 18,9 ± 3,2 раза. Стул содержал большое количество слизи и прожилки крови.
Сочетание стафилококка с эшерихиозом или сальмонеллезом приводило к развитию тяжелой формы болезни, протекавшей с многократной рвотой, продолжительной лихорадкой на фебрильных цифрах, частым стулом энтеритного характера, развитием дегидратации 1-2 степени.
В представленной группе микст-инфекций приведена клиническая характеристика тяжелых случаев болезни, подтвержденных результатами бактериологического, серологического обследования, ПЦР фекалий.
Среди 194 (27%) пациентов с протеозами у 41 (21%) заболевание протекало в легкой, у 120 (62%) – в среднетяжелой, у 33 (17%) – в тяжелой форме. Основными путями заражения являлись пищевой и контактно-бытовой. Моноинфекция отмечалась у 156 (80%), микст-инфекция у 38 (20%), в том числе у 32 (16,5%) сочетанием протея с вирусами респираторной группы. Основными симптомами протейного энтерита, энтероколита являлись: острое начало, вялость, адинамия, повышение температуры тела. Срыгивания, рвота чаще однократная, реже повторная. Стул учащался до 5-10 и более раз в зависимости от степени тяжести, водянистый, пенистый с примесью слизи, а при тяжелых формах – крови (табл. 2, 3).
Синегнойный энтероколит диагностирован у 144 (20%) детей. Протекал в среднетяжелой форме у 89 (62%). На долю легких форм приходилось 31 (21%), тяжелых – 24 (17%) случая. В первый день заболевания температура тела повышалась до 37,5 °С, достигая в последующие 3-4 дня фебрильных цифр. Основными синдромами болезни являлись токсикоз с развитием дегидратации 1-2 степени у 45 (31%) больных. Стул учащался до 10 раз и более, становясь водянистым с примесью слизи, зелени, крови (табл. 2). Сочетание синегнойной палочки с другими УПЭ отмечалось у 11 (7%) пациентов и клинически характеризовалось симптомами колита или гемоколита. Заболевание имело склонность к затяжному течению, с сохранением токсикоза и субфебрильной лихорадки до 11,5 ± 1,9 дня.
Среди 43 (6%) больных клебсиеллезами у 9 (21%) заболевание протекало в легкой, у 27 (63%) – в среднетяжелой и у 7 пациентов (16%) – в тяжелой форме. Клинические проявления клебсиеллеза имели сходство с желудочно-кишечной формой сальмонеллеза, а наличие в стуле слизи и крови, при тяжелых формах болезни, требовало исключения дизентерии. Заболевание начиналось с повышения температуры тела до 38-39 °С и выше, рвоты и жидкого стула энтеритного или энтероколитного характера с частотой до 10 и более раз в сутки. При сравнительном анализе основных клинических проявлений клебсиеллеза установлено увеличение частоты и продолжительности лихорадки до 4,9 ± 1,5 дня (р < 0,05) и диареи до 9,9 ± 1,4 дня, при тяжелых формах болезни (р < 0,05).
Из 720 больных, вошедших в исследование, кампилобактериоз диагностирован у 36 (5%), легкие формы составили 8 (22%), среднетяжелые – 22 (61%), тяжелые – 6 (17%). Заболевание начиналось остро с вялости, повышения температуры тела до 38-39 °С и выше, рвоты, энтеритного стула до 10 раз и более. На 2-3 сутки от начала болезни в стуле появлялись примесь слизи и крови. Продолжительность лихорадки и диареи зависели от степени тяжести (табл. 3) и носили достоверный характер. Обратное развитие клинической симптоматики происходило в течение 9,8 ± 1,5 дня.
Кишечная инфекция, вызванная бактериями рода цитробактер, установлена у 30 (4%) больных. Протекала в среднетяжелой форме у 19 (63%), характеризовалась острым началом с развитием умеренного выраженного токсикоза, энтерита или энтероколита, стул содержал примесь слизи, с комочками непереваренной пищи. У 5 детей первых трех месяцев жизни цитробактериоз протекал в тяжелой форме, характеризовавшейся острым началом с повышением температуры тела до 38,5-40 °С, рвотой, учащением стула до 10 раз и более энтеритного характера с примесью слизи, зелени, развитием обезвоживания 1-й степени. Симптомы обезвоживания купировались в течение 1-2 дней, токсикоз сохранялся до 3-4 дня, дисфункция кишечника – до 6-7 дня от начала болезни.
При наличии определенных различий между нозологическими формами ОКИ, вызванных УПЭ, по частоте определения, выраженности, продолжительности отдельных симптомов заболевания установлена общность клинических синдромов (токсикоза, дегидратации, диареи). Симптомы интоксикации имели прямую корреляционную связь (r от 0,52 до 0,76; p < 0,001) с выраженностью диарейного синдрома и дегидратации, а длительность диареи – обратную корреляционную связь с возрастом ребенка (r = -0,72; p < 0,001).
Обсуждение
В соответствии с эколого-эпидемиологической классификацией ОКИ, вызванные УПЭ, относятся к сапронозам, проблема которых в ХXI веке будет приобретать значительную актуальность для групп риска (новорожденные, дети раннего возраста, лица, имеющие хронические заболевания) [3, 10, 12].
Рост числа ОКИ, вызванных УПЭ, по мнению Р. Т. Мурзабаевой и соавт. (2017 г.), связан с рядом факторов – ухудшением экологической ситуации, изменением патогенности УПЭ, состоянием здоровья населения [23].
По данным Ю. С. Чупрова и соавт. (2011 г.) [24], А. В. Горелова и соавт. (2013 г.) [25], одной из причин возрастания роли УПЭ является эволюционная изменчивость в результате случайных мутационных изменений микроорганизмов или генетического обмена между ними, в результате чего среди УПЭ появляются генетически измененные микроорганизмы, являющиеся патогенными.
Увеличение доли ОКИ, вызванных УПЭ, в структуре уточненных ОКИ бактериальной этиологии у детей в АО может обуславливаться превалированием среди заболевших детей раннего возраста с неблагоприятным преморбидным фоном, возможностью активации эндогенной флоры на фоне снижения защитных сил макроорганизма или развитием заболевания при попадании УПЭ в достаточном количестве с пищей.
У большей части больных независимо от этиологического фактора ОКИ, вызванные УПЭ, протекают в виде моноинфекции, что установлено и в нашем исследовании. А. Д. Царегородцев и соавт. (2015 г.) считают, что развитие структурных и функциональных изменений кишечника у больных ОКИ можно рассматривать как смешанную форму болезни и деление ОКИ на моно- и смешанные инфекции нецелесообразно [26]. В клинической картине инфекционных диарей этими авторами рекомендуется ориентироваться на механизм диареи – инвазивный, секреторный, осмотический и на их купирование. Клиническая диагностика ОКИ, вызванных УПЭ, представляет значительные трудности. Определяющим фактором в установлении диагноза являются результаты бактериологического исследования.
В клинической практике можно ориентироваться на ряд факторов, позволяющих заподозрить ОКИ, вызванные УПЭ: ранний возраст ребенка; преморбидный фон (искусственное вскармливание, наличие сопутствующих заболеваний); связь заболевания с употреблением недоброкачественной пищи; лечение предшествующих заболеваний антибиотиками; наличие локализованных форм стафилококковой инфекции (омфалит, стафилодермия и др.); клинические особенности заболевания (наличие лихорадки, продолжительной диареи, присутствие в кале патологических примесей – слизи, прожилок крови
и др.); многократное выделение УПЭ в большом количестве из испражнений при отрицательных результатах бактериологического и серологического исследования на патогенную группу энтеробактерий (шигеллы, сальмонеллы и др.) и вирусы.
Принципы терапии ОКИ, вызванных УПЭ, те же, что и при других бактериальных кишечных инфекциях
- Кормление грудью или адаптированными молочными смесями с уменьшением суточного объема и переводом на дозированное кормление при тяжелых формах болезни.
- Включение в состав питания низколактозных и безлактозных смесей при наличии лактазной недостаточности.
- При легких формах ОКИ альтернативой антибиотикам являются бактериофаги (стафилококковый, протейный, синегнойный, интестибактериофаг, пиобактериофаг) в сочетании с оральной регидратацией гипоосмолярными растворами Гастролит с ромашкой, Хумана электролит с фенхелем, БиоГая ОРС (биологически активная добавка к пище, БАД) и др.
- При среднетяжелых и тяжелых формах применяют антибактериальные препараты (нифуроксазид, защищенные пенициллины, азитромицин, амикацин, цефалоспорины III поколения и др.), оральную регидратацию или внутривенное введение растворов (по показаниям).
- Для нормализации микрофлоры кишечника в периоде реконвалесценции показано назначение бактерийных препаратов – Полибактерин (БАД), Бифидумбактерин, Линекс, Энтерол, Бификол и др.
Выводы
ОКИ у детей в АО, вызванные УПЭ, составляют 74% (в том числе у детей в возрасте до 1 года – 60%) от общего количества больных ОКИ уточненной бактериальной этиологии.
Независимо от этиологического фактора ОКИ, вызванные УПЭ, протекали в виде моноинфекции (83%) средней степени тяжести (62%).
Симптомы интоксикации имели прямую корреляционную связь (r = от 0,52 до 0,76; p < 0,001) с выраженностью диарейного синдрома и дегидратации. С уменьшением возраста увеличивалась продолжительность купирования этих симптомов (r = -0,72; p < 0,001).
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
- Здравоохранение в России. Стат. сб. М.: Росстат, 2019. [Zdravoohranenie v Rossii. [Health care in Russia.] Stat. sb. M.: Rosstat, 2019. (In Russ.)]
- Лобзин Ю. В., Рачкова С. В., Скрипченко Н. В., Усков А. Н., Федоров В. В. Динамика инфекционной заболеваемости у детей в Российской Федерации в 2017-2018 годах // Медицина экстремальных ситуаций. 2019; 21 (3): 340-350. [Lobzin Yu. V., Rachkova S. V., Skripchenko N. V., Uskov A. N., Fedorov V. V. Dinamika infekcionnoj zabolevaemosti u detej v Rossijskoj Federacii v 2017-2018 godah. [Dynamics of infectious morbidity in children in the Russian Federation in 2017-2018.] // Medicina ekstremal'nyh situacij. 2019; 21 (3): 340-350. (In Russ.)]
- Mokomane M., Kasvosve I., de Melo E. et al. The global problem of childhood diarrhoeal diseases: emerging strategies in prevention and management // Ther Adv Infect Dis. 2018; 5 (1): 29-43.
- Усенко Д. В., Плоскирева А. А., Горелов А. В. Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии // Вопросы современной педиатрии. 2014; 13 (3): 12-20. [Usenko D. V., Ploskireva A. A., Gorelov A. V. Ostrye kishech-nye infekcii u detej v praktike pediatra: vozmozhnosti diagnostiki i terapii. [Acute intestinal infections in children in the practice of a pediatrician: possibilities of diagnosis and therapy] // Voprosy sovremennoj pediatrii. 2014; 13 (3): 12-20. (In Russ.)]
- Галеева Е. В., Крылатова Н. И., Чуелов С. Б., Пылаева Е. Ю., Караулова В. Е. Клинико-эпидемиологическая характеристика ОКИ у госпитализированных детей г. Москва в 2015-2017 гг. // Детские инфекции. 2018; 18 (3): 27-33. [Galeeva E. V., Krylatova N. I., Chuelov S. B., Pylaeva E. Yu., Karaulova V. E. [Kliniko-epidemiologicheskaya harakteristika OKI u gospitalizirovannyh detej g. Moskva v 2015-2017 gg. [Clinical and epidemiological characteristics of acute respiratory infections in hospitalized children in Moscow in 2015-2017.] // Detskie infekcii. 2018; 18 (3): 27-33. (In Russ.)]
- Lyman W. H., Walsh J. F., Kotch J. B., Weber D. J. et al. Prospective study of etiologic agents of acute gastroenteritis outbreaks in childcare centers // J. Pediatr. 2009; 154: 253-257.
- Подколзин А. Т., Фенске Е. Б., Абрамычева Н. Ю., Шипулин Г. А. и др. Сезонность и возрастная структура заболеваемости острыми кишечными инфекциями на территории РФ // Тер. архив. 2007; 11: 10-16. [Podkolzin A. T., Fenske E. B., Abramycheva N. Yu., SHipulin G. A. i dr. Sezonnost' i vozrastnaya struktura zabolevaemosti ostrymi kishechnymi infekciyami na territorii RF. [Seasonality and age structure of the incidence of acute intestinal infections in the territory of the Russian Federation.] // Ter. arhiv. 2007; 11: 10-16. (In Russ.)]
- Fischer T. K., Viboud C., Parashar U., Malek M. et al. Hospitalizations and deaths from diarrhea and rotavirus among children < 5 years of age in the United States, 1993-2003 // J. Infect. Dis. 2007; 195: 1117-1125.
- Анганова Е. А. Острые кишечные инфекции на фоне выделения условно-патогенных микроорганизмов // Казанский мед. журнал. 2009; 1: 111-112. [Anganova E. A. Ostrye kishechnye infekcii na fone vydeleniya uslovno-patogennyh mikroorganizmov. [Acute intestinal infections against the background of isolation of conditionally pathogenic microorganisms.] // Kazanskij med. zhurnal. 2009; 1: 111-112. (In Russ.)]
- Лавренова Э. С., Подколзин А. Т., Коновалова Т. А., Бочков И. А. Оценка роли условно-патогенной флоры в развитии диарейных заболеваний // Инфекционные болезни. 2012; 3: 53-55. [Lavrenova E. S., Podkolzin A. T., Konovalova T. A., Bochkov I. A. Ocenka roli uslovno-patogennoj flory v razvitii diarejnyh zabolevanij. [Assessment of the role of conditionally pathogenic flora in the development of diarrheal diseases] // Infekcionnye bolezni. 2012; 3: 53-55. (In Russ.)]
- Колачевская К. А., Заварцева Л. И., Молочный В. П. Клинико-эпидемиологическая характеристика острых кишечных инфекций у детей раннего возраста г. Хабаровска // Дальневосточный медицинский журнал. 2016; 3: 41-44. [Kolachevskaya K. A., Zavarceva L. I., Molochnyj V. P. Kliniko-epidemiologicheskaya harakteristika ostryh kishechnyh infekcij u detej rannego vozrasta g. Habarovska. [Clinical and epidemiological characteristics of acute intestinal infections in young children of Khabarovsk.] // Dal'nevostochnyj medicinskij zhurnal. 2016; 3: 41-44. (In Russ.)]
- Анганова Е. В. Клинико-эпидемиологические особенности острых кишечных инфекций, вызванных условно-патогенными микроорганизмами, у детей г. Иркутска // Якутский мед. журнал. 2010; 1: 66-68. [Anganova E. V. Kliniko-epidemiologicheskie osobennosti ostryh kishechnyh infekcij, vyzvannyh uslovno-patogennymi mikroorganizmami, u detej g. Irkutska. [Clinical and epidemiological features of acute intestinal infections caused by opportunistic microorganisms in children of Irkutsk.] // YAkutskij med. zhurnal. 2010; 1: 66-68. (In Russ.)]
- Reid G., Younes J. A., Van der Mei H. C., Gloor G. B., Knight R., Busscher H. J. Microbiota restoration: natural and supplemented recovery of human microbial communities // Nat Rev Microb. 2011; 9 (1): 27-38.
- Урсова Н. И. Дисбактериозы кишечника в детском возрасте: инновации в диагностике, коррекции и профилактике. Рук-во для врачей. М., 2013. 328 с. [Ursova N. I. Disbakteriozy kishechnika v detskom vozraste: innovacii v diagnostike, korrekcii i profilaktike. [Intestinal dysbiosis in childhood: innovations in diagnosis, correction and prevention] // Ruk-vo dlya vrachej. M., 2013. 328 s. (In Russ.)]
- Омарова С. М., Саидова П. С., Исаева Р. И. Роль условно-патогенных энтеробактерий в развитии кишечных инфекций // Учебные записки Орловского гос. университета, серия: Естественные, технические и медицинские науки. 2014; 7: 149-150. [Omarova S. M., Saidova P. S., Isaeva R. I. Rol' uslovno-patogennyh enterobakterij v razvitii kishechnyh infekcij. [Тhe role of conditionally pathogenic enterobacteria in the development of intestinal infections] // Uchebnye zapiski Orlovskogo gos. universiteta, seriya: Estestvennye, tekhnicheskie i medicinskie nauki. 2014; 7: 149-150. (In Russ.)]
- Дубровская Д. Н., Мурзабаева Р. Т., Мавзютов А. Р., Шайхмиева В. Ф. Клинико-лабораторная характеристика острых кишечных инфекций, ассоциированных условно-патогенными энтеробактериями // Инфекционные болезни. 2016; 1: 90. [Dubrovskaya D. N., Murzabaeva R. T., Mavzyutov A. R., SHajhmieva V. F. Kliniko-laboratornaya harakteristika ostryh kishechnyh infekcij, associirovannyh uslovno-patogennymi enterobakteriyami.[Clinical and laboratory characteristics of acute intestinal infections associated with opportunistic enterobacteria.] // Infekcionnye bolezni. 2016; 1: 90. (In Russ.)]
- Руководство по инфекционным болезням / Под ред. Лобзина Ю. В. СПб: Фолиант, 2003. 1037 с. [Rukovodstvo po infekcionnym boleznyam. [Guide to infectious diseases.] / Pod red. Lobzina Yu. V. SPb: Foliant, 2003. 1037 s. (In Russ.)]
- Хохлова Н. И., Краснова Е. И., Проворова В. В., Васюнин А. В. и др. ОКИ вирусной и бактериальной этиологии у детей: современные возможности диагностики и терапии, роль метабиотиков // Лечащий Врач. 2018; 6: 33-39. [Hohlova N. I., Krasnova E. I., Provorova V. V., Vasyunin A. V. i dr. OKI virusnoj i bakterial'noj etiologii u detej: sovremen-nye vozmozhnosti diagnostiki i terapii, rol' metabiotikov. [OCI of viral and bacterial etiology in children: modern possibilities of diagnosis and therapy, the role of metabiotics] // Lechashchij vrach. 2018; 6: 33-39. (In Russ.)]
- Анганова Е. В. Антибиотикорезистентность условно-патогенных энтеробактерий, выделенных у детей с острыми кишечными инфекциями // Сибирский мед. журнал (Иркутск). 2012; 7: 98-99. [Anganova E. V. Antibiotikorezistentnost' uslovno-patogennyh enterobakterij, vydelennyh u detej s ostrymi kishechnymi infekciyami. [Antibiotic resistance of opportunistic enterobacteria isolated in children with acute intestinal infections.] // Sibirskij med. zhurnal (Irkutsk). 2012; 7: 98-99. (In Russ.)]
- Михайлова Л. В. Лекарственная устойчивость условно-патогенных энтеробактерий возбудителей острых кишечных инфекций // Альманах мировой науки. 2016; 8: 21-22. [Mihajlova L. V. Lekarstvennaya ustojchivost' uslovno-patogennyh enterobakterij vozbuditelej ostryh kishechnyh infekcij. [Drug resistance of conditionally pathogenic enterobacteria of pathogens of acute intestinal infections.] // Al'manah mirovoj nauki. 2016; 8: 21-22. (In Russ.)]
- Bruzzese E., Giannattasio A., Guarino A. Antibiotic treatment of acute gastroenteritis in children Version 1 // Res. 2018; 7: 193.
- Учайкин В. Ф., Новокшонов А. В., Мазанкова Л. Н., Соколова Н. В. Острые кишечные инфекции у детей. Пособие для врачей. М.: ГОУ ВПО РГМУ, 2003. [Uchajkin V. F., Novokshonov A. V., Mazankova L. N., Sokolova N. V. Ostrye kishechnye infekcii u detej. [Acute intestinal infections in children.] Posobie dlya vrachej. M.: GOU VPO RGMU, 2003. (In Russ.)]
- Мурзабаева Р. Р., Мавзютов А. Р., Дубровская Д. Н. Фрагменты генов «островов» патогенности Escherichia coli у клинических представителей штаммов условно-патогенных представителей Enterobacteriaceae и клинико-лабораторные особенности острых кишечных инфекций // Бактериология. 2017; 4: 30-35. [Murzabaeva R. R., Mavzyutov A. R. Dubrovskaya D. N. Fragmenty genov «ostrovov» patogennosti Escherichia coli u klinicheskih predstavitelej shtammov uslovno-patogennyh predstavitelej Enterobacteriaceae i kliniko-laboratornye osobennosti ostryh kishechnyh infekcij. [Fragments of genes of «islands» of Escherichia coli pathogenicity in clinical representatives of strains of conditionally pathogenic representatives of Enterobacteriaceae and clinical and laboratory features of acute intestinal infections.] // Bakteriologiya. 2017; 4: 30-35. (In Russ.)]
- Чупров Ю. С., Пенкин А. С., Брусина Е. Б., Дроздова О. М. Современные гипотезы эволюции эпидемического процесса острых кишечных инфекций в региональном аспекте // Журнал «Здоровье семьи – 21 век». 2011; 4: 128-139. [Chuprov Yu. S., Penkin A. S., Brusina E. B., Drozdova O. M. Sovremennye gipotizy evolyucii epidemicheskogo processa ostryh kishechnyh infekcij v regional'nom aspekte. [Modern hypotheses of the evolution of the epidemic process of acute intestinal infections in the regional aspect.] // Zhurnal «Zdorov'e sem'i – 21 vek». 2011; 4: 128-139. (In Russ.)]
- Горелов А. В., Бондарева А. В. Эволюция эшерихиозов у детей за 25 лет // Эпидемиология и инфекционные болезни. Актуальные вопросы. 2013; 5: 46-50. [Gorelov A. V., Bondareva A. V. Evolyuciya esherihiozov u detej za 25 let. [Evolution of escherichiosis in children over 25 years] // Epidemiologiya i infekcionnye bolezni. Aktual'nye voprosy. 2013; 5: 46-50. (In Russ.)]
- Царегородцев А. Д., Анохин В. А., Хайруллина С. В. Острые инфекционные диареи у детей. Современные особенности эпидемиологии и клинической картины болезни // Российский вестник перинатологии и педиатрии. 2015; 4: 25-30. [Caregorodcev A. D., Anohin V. A., Hajrullina S. V. Ostrye infekcionnye diarei u detej. Sovremennye osobennosti epidemiologii i klinicheskoj kartiny bolezni. [Acute infectious diarrhea in children. Modern features of epidemiology and clinical picture of the disease.] // Rossijskij vestnik perinatologii i pediatrii. 2015; 4: 25-30. (In Russ.)]
- Здравоохранение в России. Статистический сборник. М.: Росстат, 2017. 170 с. [Zdravookhranenie v Rossii. [Healthcare in Russia.] Statisticheskii sbornik. М.: Rosstat, 2017. (In Russ.)]
- Шрайнер Е. В., Денисов М. Ю. Лактазная недостаточность у детей: современное состояние проблемы // Вестник Новосибирского государственного университета. Серия: Биология, клиническая медицина. 2009; 7 (4): 154-162. [Shrainer E. V., Denisov M. Y. Laktaznaya nedostatochnost’ u detei: sovremennoe sostoyanie problemy.[ Lactase deficiency in children: current state of the problem] // Vestnik NGU. Biologiya, klinicheskaya meditsina. 2009; 7 (4): 154-162. (In Russ.)]
- Мазанкова Л. Н. Вторичный синдром лактазной недостаточности у детей. Методы диетотерапии и лечения. М., 2004. [Mazankova L. N. Vtorichnyi sindrom laktaznoi nedostatochnosti u detei. Metody dietoterapii i lecheniya. [Secondary lactase deficiency syndrome in children. Methods of diet therapy and treatment.] Moscow, 2004. (In Russ.)]
- Антоненко А. Н. Лактазная недостаточность у детей раннего возраста, больных острыми кишечными инфекциями, основные методы ее коррекции: Автореф. дис. … канд. мед. наук. М., 2006. 26 с. [Antonenko A. N. Laktaznaya nedostatochnost’ u detei rannego vozrasta, bol’nykh ostrymi kishechnymi infektsiyami, osnovnye metody ee korrektsii [dissertation abstract]. Moscow, 2006. 26 р. (In Russ.)] Доступно по: http://www.crie.ru/pdf/avtoref5(antonenko).pdf. Ссылка активна на 26.05.2018.
О. Г. Кимирилова, кандидат медицинских наук
ФГБОУ ВО Астраханский ГМУ Минздрава России, Астрахань, Россия
1Контактная информация: Xarchenkoga@mail.ru
Клинико-эпидемиологические особенности острых кишечных инфекций, вызванных условно-патогенными энтеробактериями у детей раннего возраста/ Г. А. Харченко, О. Г. Кимирилова
Для цитирования: Харченко Г. А., Кимирилова О. Г. Клинико-эпидемиологические особенности острых кишечных инфекций, вызванных условно-патогенными энтеробактериями у детей раннего возраста // Лечащий Врач. 2021; 4 (24): 37-41. DOI: 10.51793/OS.2021.62.72.007
Теги: диарея, дегидратация, колит, энтероколит, энтерит
Купить номер с этой статьей в pdf