Как известно, в течение последних месяцев практически все страны мира находятся и организуют свое жизнеобеспечение в режиме чрезвычайной ситуации — пандемии новой коронавирусной инфекции COVID-19. О случаях пневмонии с атипичным течением и низкой эффективностью антибактериальной терапии было сообщено специалистами из города Ухань (провинция Хубей, КНР) в конце декабря 2019 г. Возбудителю дали временное название 2019-nCoV, а 11 февраля 2020 г. Всемирная организация здравоохранения (ВОЗ) присвоила официальное название инфекции, вызванной новым коронавирусом, — COVID-19 («Coronavirus disease 2019»). С тех пор в течение нескольких месяцев новая коронавирусная инфекция широко распространилась во многих странах мира, а 11 марта 2020 г. ситуация была охарактеризована ВОЗ как пандемия. Возрастание количества тяжелых и жизнеугрожающих вариантов течения болезни стало причиной введения режима чрезвычайной ситуации в странах, охваченных вспышкой данной инфекции. В отношении возбудителя этого нового заболевания известно, что это новый коронавирус SARS-CoV-2, относящийся к семейству
Как возбудитель, так и инициированный им инфекционный процесс являются новыми, вследствие чего особенности заболевания и ответ на терапию стали предметом текущего изучения. К настоящему моменту есть данные, что инфекция достаточно высококонтагиозна, быстро распространяется путем воздушно-капельной и контактно-бытовой передачи между людьми, наиболее тяжело протекает у лиц старшей возрастной группы и при наличии коморбидных состояний, таких как хронические болезни сердца и бронхолегочной системы, сахарный диабет (СД) и некоторые другие. Однако из очагов наивысшего распространения COVID-19 поступают сведения о случаях тяжелой пневмонии и острого респираторного дистресс-синдрома (ОРДС) у лиц молодого возраста, включая детей. Это является основанием для более пристального исследования ситуации в разных возрастных группах и физиологических состояниях, а также при наличии сопутствующих коморбидных заболеваний.
Настоящая публикация посвящена аналитическому обзору особенностей коронавирусной инфекции COVID-19 у детей с СД для оптимизации рекомендаций контроля диабета в условиях данной инфекционной пандемии. При этом очевидно, что наши знания в области COVID-19 немногочисленны, так как прошло всего несколько месяцев наблюдения за этой инфекцией, и базируются в основном на статистике и быстро формирующемся опыте тех стран и их провинций, где количество случаев заболевания наиболее значительно. Именно поэтому некоторые заключения, особенно относительно распространенности и тяжести болезни, не могут рассматриваться как окончательные, однако рекомендации относительно противоэпидемической безопасности, организационных мероприятий, акцентов в отношении тактики ведения диабета вполне могут быть сформулированы уже на данном этапе.
Ключевыми понятиями обсуждаемой темы являются диабет, коронавирусная инфекция и дети. Поэтому представляется логичным начать с краткого обзора собранной к настоящему моменту информации об особенностях COVID-19 в детской популяции, основанной на зарубежных научных публикациях и отечественных временных рекомендациях, первая версия которых была представлена 3 апреля 2020 г. На основании анализа эпидемических вспышек в Китае, Италии, Иране и Южной Корее за период с 1 января по 18 марта этого года сложилось представление, что дети восприимчивы к COVID-19 так же, как и взрослые, однако инфекция у большинства из них протекает в легких и бессимптомных формах. Причины этого остаются неясными, и инфицированных детей выявляют в основном в семьях с подтвержденной коронавирусной инфекцией или в медицинских учреждениях (родильных домах) [3–6]. Частота случаев COVID-19 у детей составила 1–5%, летальный исход констатирован значительно реже по сравнению со взрослыми. Так, случаи COVID-19 в КНР среди 72 314 человек с подтвержденной инфекцией были зарегистрированы у 2% лиц в возрасте до 19 лет, из них 0,9% моложе 10 лет [7]. В Италии, по данным на 18 марта 2020 г., среди 22 512 больных COVID-19 дети составили 1,2%, без летальных исходов [8]. По отчетам на 16 марта, в США из 4226 случаев COVID-19 дети составили 5%, а процент потребовавших госпитализации среди них был минимальным — 1% [9]. Инкубационный период у детей составлял от 2 до 14 дней после контакта с инфицированными лицами.
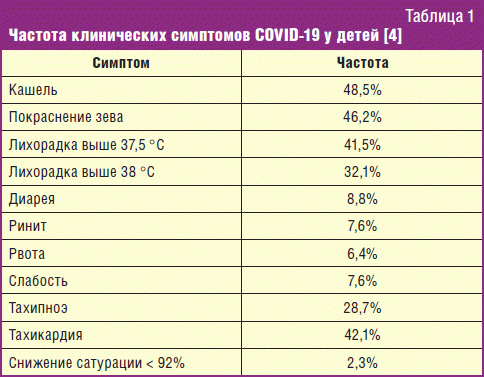
Клинические симптомы COVID-19 у детей являются сходными с таковыми у взрослых (табл. 1), однако встречаются значительно реже [3]. Особенностью детского возраста являются легкие и бессимптомные формы, которые в испанской популяции составили 15,8% [3]. Инфекция COVID-19 у детей может протекать в форме острых воспалительных поражений верхнего и нижнего респираторного тракта; пневмония обычно сопровождается лихорадкой и интоксикацией. Также заболевание может проявляться диспептическими симптомами — рвотой, диареей. Однако у детей не исключается тяжелое и критическое течение болезни. Так, среди 2143 детей в КНР с лабораторно или клинически диагностированным COVID-19 у 94,2% отмечалась бессимптомная, легкая или среднетяжелая формы, у 5,2% (112 детей) — тяжелая и у 0,6% (13 детей) — критическая формы. Тяжелые и критические формы чаще диагностировались у младенцев до 1 года, однако в этой группе были дети без лабораторного подтверждения COVID-19, что не исключает другую этиологию пневмонии [3, 10].
Пневмония является одним из основных проявлений COVID-19, она отнесена к категории атипичных и имеет особенности проявления у детей. Ни в одном из исследований не описано типичной аускультативной картины, в связи с чем, согласно Временным рекомендациям по COVID-19 у детей, диагностировать пневмонию рекомендуется при сочетании таких симптомов, как кашель, лихорадка, одышка и снижение сатурации. Сочетание всех четырех симптомов свидетельствует о тяжелом течении пневмонии и является показанием для экстренного проведения компьютерной томографии (КТ) грудной клетки. Это тем более важно, что изменения на КТ могут проявляться уже при легких и даже бессимптомных формах и при этом не визуализироваться на обзорной рентгенограмме [3]. Известно, что пневмония может быть «маскирующим» диагнозом кетоацидоза при СД 1 типа, и напротив, при атипичном течении и отсутствии рентгенологических изменений у детей с диабетом возможна гиподиагностика воспалительного поражения легких. В обоих случаях недооценка риска способна привести к ухудшению состояния и прогноза, к этому вопросу мы вернемся несколько позже, при обсуждении сочетания симптомов COVID-19 и диабета.
Завершая раздел, посвященный краткой характеристике особенностей COVID-19 у детей для дальнейшего обсуждения возможного влияния ее на течение СД, следует остановиться на критериях тяжести коронавирусной инфекции, предлагаемой отечественными Временными рекомендациями для детского возраста (табл. 2) [3]. Как следует из табл., наличие пневмонии свидетельствует как минимум о среднетяжелой форме болезни, а развитие таких осложнений, как ОРДС, сепсис, септический шок, а среди биохимических параметров определение многократно повышенного уровня интерлейкина-6 (ИЛ-6), является проявлением критической формы с высоким риском летальности [3, 13].
Таким образом, несмотря на в целом более благоприятное течение COVID-19 в детской возрастной группе, не исключается развитие тяжелых и критических форм инфекции. Аналогично ситуации у взрослых, коморбидные состояния могут влиять на вариант клинического течения COVID-19 у детей, в связи с чем были выделены группы более высокого риска неблагоприятного прогноза. К ним относятся новорожденные и дети раннего возраста, дети, имеющие врожденные пороки развития, отягощенный перинатальный анамнез, заболевания сердечно-сосудистой системы, органов дыхания, злокачественные заболевания, болезнь Кавасаки, иммунодефицитные состояния разного генеза, коинфекции, а также сахарный диабет.
Согласно определению, СД — это группа заболеваний разной этиологии, характеризующихся хронической гипергликемией вследствие дефицита количества или действия инсулина. Известно, что у детей и подростков в структуре диабета более 90% составляет СД 1 типа, возникающий вследствие аутоиммунного инсулита поджелудочной железы с прогрессирующей гибелью бета-клеток и развитием абсолютного дефицита инсулина. По своей сути СД 1 типа — это аутоиммунное заболевание. Таким образом, к числу патофизиологических процессов при СД относится хроническая гипергликемия, приводящая как к острой декомпенсации, или кетоацидозу, так и к хроническому повреждению сосудов — микроангиопатии, нарушающей трофику тканей в бассейне кровоснабжения. При аутоиммунном генезе диабета к числу негативных факторов присоединяется поражение иммунной системы, что, при развитии острого инфекционного заболевания, может влиять как на тяжесть клинических проявлений, так и на формирование ответа на иммунотропную терапию. При метаболической декомпенсации СД повышается риск присоединения интеркуррентных вирусных и бактериальных заболеваний, замедляется процесс восстановления, повышается вероятность кетоацидотической декомпенсации. Следовательно, при обсуждении особенностей новой коронавирусной инфекции COVID-19 у детей, страдающих СД, необходимо не только оценивать тяжесть и прогноз инфекционного процесса, но и в качестве самостоятельного фактора рассматривать степень метаболической компенсации диабета с планированием рекомендаций по ее достижению для каждого конкретного пациента. Более того, полученные новые данные об экспрессии вирусом SARS-CoV-2 рецепторов АПФ2, локализующихся в легких, кишечнике и поджелудочной железе, позволяют предполагать прямое цитотоксическое действие вируса на бета-клетки с индукцией новых случаев инсулинозависимого диабета.
В популяции взрослых СД как коморбидное состояние, согласно отчету, опубликованному Китайским Центром по контролю и профилактике заболеваний, был зарегистрирован у 42,3% пациентов с СOVID-19, а смертность у лиц с диабетом при СOVID-19 была выше по сравнению с популяцией без СД (7,5% против 2,3%). У взрослых СД отнесен к числу коморбидных заболеваний, повышающих риск тяжелого течения и исхода при инфицировании СOVID-19 [14, 15]. Что касается детей, то, по публикуемой еженедельной информации на сайте Международного общества диабета у детей (International Society for Pediatrics and Adolescent Diabetes, ISPAD), среди заболевших СOVID-19 в Китае и Италии пациентов от 0 до 25 лет с СД 1 типа не было зарегистрировано тяжелых случаев, потребовавших госпитализации. Однако было подчеркнуто, что сделанные некоторыми экспертами — детскими эндокринологами на основании отдельных наблюдений заключения об отсутствии различий в течении COVID-19 у детей с СД и без него являются преждевременными и могут ослабить настороженность при сочетании этих патологий. Так, профессором Xiaoping Luo была подчеркнута серьезность ситуации, сложившейся в КНР в связи со вспышкой СOVID-19 в течение последних месяцев. Он акцентировал внимание на том, что в этот период было зарегистрировано несколько новых случаев заболевания диабетом, а также случаи кетоацидоза у детей с известным ранее СД 1 типа, при которых имела место задержка оказания помощи в связи с глобальной направленностью медицинской помощи на ликвидацию коронавирусной инфекции. Профессор A. Scaramuzza, также акцентируя внимание на выраженности эпидемии COVID-19 в Италии, сообщил об отсутствии случаев тяжелого течения данной инфекции у детей и молодежи с СД. При этом он выразил опасение по другому поводу, а именно отметил, что в эпидемический период пациенты с диабетом, боясь контакта с инфекцией, не обращались своевременно за помощью, в связи с чем отмечено несколько случаев тяжелого кетоацидоза у детей с СД 1 типа. Оба эксперта подчеркивали важность формирования правильной тактики как в отношении собственно контроля диабета, так и в сочетании его с COVID-19, для детей и подростков в период эпидемической вспышки [16, 17].
Для создания оптимальных, персонифицированных с точки зрения взвешенного подхода к соотношению «риск — преимущества» рекомендаций представляется логичным сначала проанализировать обе патологии (СД и COVID-19) в отдельности. Информация о градации степени тяжести и возрастных особенностях COVID-19 у детей уже была представлена в начале данной статьи. Что касается СД 1 типа, хорошо известно, что основной целью терапии этого заболевания является поддержание уровня гликемии, близкого к физиологической норме. Рекомендации, предлагаемые ISPAD в условиях коронавирусной пандемии, включают следующие мероприятия [16, 17].
При проведении обследования важны оценка эпидемиологического анамнеза, наличие симптомов инфекции респираторного тракта, диареи, потери веса, рвоты, запаха ацетона в выдыхаемом воздухе, патологического типа дыхания, дегидратации, циркуляторных расстройств, повышения температуры. Мониторинг гликемии следует проводить чаще, чем обычно (до 10 и более раз в сутки), определять кетоны крови или мочи. Такие симптомы, как одышка и слабость, могут маскировать кетоацидоз, поэтому диагноз пневмонии необходимо ставить по совокупности клинико-лабораторных данных и результата КТ легких.
В терапии важно не прекращать введение инсулина; при лихорадке и интоксикации его доза может быть повышена и перераспределена за счет увеличения инсулина короткого действия. Целевая гликемия — 4–10 ммоль/л (70–180 мг/дл); уровень кетонов крови не должен превышать 0,6 ммоль/л. Необходимо более тщательно мониторировать баланс жидкости и электролитов и проводить своевременную и адекватную гидратацию путем приема достаточного количества жидкости.
Учитывая повышенный риск инфекционных заболеваний при СД 1 типа в целом, рекомендуется ограничить контакты ребенка, обеспечить дистанционное обучение и консультирование специалистами. Важно, чтобы ребенок с СД 1 типа был обеспечен средствами самоконтроля на достаточно продолжительный срок, имел запас инсулина и не нуждался в активном посещении детской поликлиники. В такой ситуации особое значение приобретают технологии «смарт-госпиталя» с организацией полного контроля заболевания за счет обеспечения обратной связи с пациентом с использованием цифровых дистантных технологий. Такой мониторинг состояния позволит принимать быстрые решения в отношении, при необходимости, маршрутизации пациента с диабетом с/без COVID-19 либо другой инфекции на стационарное лечение.
К вопросу о показаниях к госпитализации предлагаем разработать дифференцированные подходы, учитывая как степень компенсации диабета, так и тяжесть COVID-19. С одной стороны, как уже упоминалось выше, риски присоединения инфекции, включая коинфекцию, при СД повышаются, поэтому логично, при условии исходно хорошо компенсированного диабета и организованного контроля заболевания, ограничить показания к госпитализации и рекомендовать пребывание на режиме изоляции в домашних условиях детям с бессимптомным и легким течением COVID-19. При более тяжелых формах коронавирусной инфекции, начиная со среднетяжелой, детей с СД, независимо от уровня гликемии, необходимо госпитализировать, при этом место госпитализации (палата-изолятор, палата, оснащенная аппаратом ИВЛ или отделение реанимации и интенсивной терапии — ОРИТ) при компенсированном диабете определяется тяжестью COVID-19.
Другая ситуация — развитие декомпенсации СД у ребенка с COVID-19. Госпитализация показана при симптомах кетоацидоза, гипергликемии выше 14 ммоль/л, сопровождающейся повышением кетонов крови > 1,5 ммоль/л, кетонурией, несмотря на адекватную инсулинотерапию и гидратацию. При кетоацидозе ребенка следует госпитализировать немедленно, независимо от тяжести коронавирусной инфекции, сразу в ОРИТ для незамедлительного лечения. Особенностью течения кетоацидоза при COVID-19 может быть более быстрая и тяжелая прогрессия метаболического ацидоза, что связано с ранее описанными характеристиками поражения нижних дыхательных путей при новой коронавирусной инфекции. Имеется в виду частое развитие тяжелой атипичной пневмонии или ОРДС с выраженной гипоксией, требующей респираторной поддержки или временного перевода на экстракорпоральную мембранную оксигенацию (ЭКМО) [1–3, 18]. В то же время одним из основных патофизиологических процессов, развивающихся при кетоацидозе, является избыточное накопление кетонов — кислот, что лежит в основе метаболического ацидоза. Компенсаторным механизмом, позволяющим в течение определенного временного периода поддерживать кислотно-основной гомеостаз, является включение гипервентиляции с выведением углекислоты, что клинически проявляется развитием одышки вплоть до патологического типа дыхания Куссмауля. Однако при атипичной пневмонии или ОРДС данный компенсаторный механизм будет серьезно блокирован вследствие нарушения газообмена и прогрессия метаболического ацидоза значительно ускорится, что может быстро привести к тяжелым полиорганным нарушениям у больного с СД. Именно это лежит в основе рекомендации организации вышеописанного мониторинга диабета для превенции кетоацидоза и, в случае его развития, экстренной госпитализации в ОРИТ для максимально быстрого купирования процессов ацидоза и кетогенеза, что определяется восстановлением адекватного насыщения инсулином.
Из других особенностей сочетания кетоацидоза с поражением дыхательных путей при COVID-19 следует отметить возможную маскировку одного состояния другим. Так, при атипичной пневмонии у детей часто не определяется характерный аускультативный паттерн, а симптомы представлены одышкой и синдромом интоксикации, рвотой, в то время как клинические признаки кетоацидоза также представлены симптомами кетотической интоксикации, учащением дыхания, снижением аппетита, тошнотой и рвотой. В условиях сочетания диабета и новой коронавирусной инфекции у ребенка надо тщательно дифференцировать эти сходные симптомы. Для кетоацидоза характерна гипергликемия, повышение уровня кетонов в крови и моче, нарушение кислотно-основного гомеостаза при сохранной сатурации и снижении рСО2 крови. При COVID-19 с подозрением на пневмонию показано проведение КТ легких (выявляются одно- и двусторонние инфильтраты, изменения по типу «матового стекла» и др.), а также мониторинг параметров оксигенации с выявлением в тяжелых случаях выраженной гипоксемии и гипоксии.
Таким образом, диагностирование новой коронавирусной инфекции COVID-19 у детей с СД требует организации оказания медицинской помощи с учетом особенностей той и другой патологии. Ключевые этапы представлены на схеме (рис.).
Терапия COVID-19 у детей с СД проводится в соответствии с существующими рекомендациями лечения новой коронавирусной инфекции у детей [3]. Учитывая наличие диабета, целесообразно сделать следующие акценты. Применение с целью лечения СOVID-19 противовирусных препаратов лопинавир/ритонавир может иметь гипергликемический эффект и снизить чувствительность к инсулину, что требует повышения дозы инсулина. Также следует подчеркнуть, что противовирусные препараты, гидроксихлорохин, а также рекомендуемый при тяжелых формах препарат тоцилизумаб в качестве нежелательных побочных эффектов имеют гепатотоксичность, что может потенцировать страдание печени при СД 1 типа и требует индивидуального решения назначения в каждом случае с последующим мониторингом функций печени.
Заключение, основные положения
- Сочетание СOVID-19 с СД у детей потенциально может оказывать взаимно отягощающее влияние, приводить к манифесту новых случаев диабета, требует внесения дополнений в планирование медицинской помощи пациентам с диабетом при их инфицировании, но по существующим отчетам с территорий с наибольшей напряженностью эпидемии не было ассоциировано с ростом госпитализаций детей с СД.
- В условиях эпидемии новой коронавирусной инфекции детям с СД следует организовать необходимые противоэпидемические мероприятия в соответствии с рекомендациями для СOVID-19, обеспечение средствами для самоконтроля и заместительной инсулинотерапии. Крайне важно поддержание хорошего метаболического контроля, что требует более частого мониторинга гликемии, коррекции дозы инсулинотерапии, режима адекватной гидратации и возможности дистантной обратной связи с лечащим врачом.
- При компенсированном СД и бессимптомной или легкой форме СOVID-19 целесообразна изоляция пациента в домашних условиях с регулярным дистантным мониторингом состояния.
- При среднетяжелых, тяжелых и критических формах СOVID-19 ребенок с СД должен быть госпитализирован, независимо от степени компенсации диабета.
- При кетоацидозе рекомендуется экстренная госпитализация на возможно более ранней стадии декомпенсации, независимо от степени тяжести (или бессимптомной формы) СOVID-19.
- Руководство по профилактике и лечению новой коронавирусной инфекции COVID-19. Первая академическая клиника университетской школы Чжэцзян / Под ред. проф. Тинбо Лян. Пер. с китайского. М.: МИА «Россия сегодня», 2020. 89 с.
- Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)». Версия 4 (27.03.2020). М., 2020. 68 с.
- Временные методические рекомендации «COVID-19 у детей». Версия 1 (03.04.2020). М., 2020. 68 с.
- Ludvigsson J. F. Systematic review of COVID-19 in childrens shows milder cases and better prognosis than adults. 2020. DOI: 10.1111/APA.15270.
- Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19), 16-24 February 2020: https://www.who.int/docs/default-source/coronaviruse/who-china-joint-mission-on-covid-19-final-report.pdf.
- Chen H., Guo J., Wang C., at al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records // Lancet. 2020; 0 (0). DOI: 10.1016/S0140-6736(20)30360-3.
- Zhang Y. The Epidemiological Characteristics of an Outbreak of 2019 Novel Coronavirus Diseases (COVID-19) in China // Chinese Journal of Epidemiology. 2020; 41 (2): 145–151.
- Livingston E., Bucher K. Coronavirus Disease 2019 (COVID-19) in Italy // Jama. 2020. DOI: 10.1001/jama.2020.4344 [published Online First: 2020/03/18].
- Severe Outcomes Among Patients with Coronavirus Disease 2019 (COVID-19) — United States, February 12 — March 16, 2020. (CDC COVID-19 Response Team). Morbidity and Mortality Weekly Report March 18, 2020. 2020; 69.
- Dong Y., Mo X., Hu Y., et al. Epidemiological Characteristics of 2143 Pediatric Patients With 2019 Coronavirus Disease in China // Pediatrics. 2020; 16: 16. DOI: https://dx.doi.org/10.1542/peds.2020-0702.
- WHO Operational considerations for case management of COVID-19 in health facility and community. Interim guidance 19 March 2020: https://apps.who.int/iris/bitstream/handle/10665/331492/WHO-2019-nCoV-HCF_operations-2020.1-eng.pdf.
- Chen Z., Fu J., Shu Q. et al. Diagnosis and treatment recommendations for pediatric respiratory infection caused by the 2019 novel coronavirus // World J Pediatr. 2020. https://doi.org/10.1007/s12519-020-00345-5.
- Henry B. M., Lippi G., Plebani M. Laboratory abnormalities in children with novel coronavirus disease 2019 // Clin Chem Lab Med. 2020, Mar 16. pii:/j/cclm.ahead-of-print/cclm-2020-0272/cclm-2020-0272.xml. doi:10.1515/cclm-2020-0272.
- Guan W. J. et al. Chuna Medical Treatmentxpert Group for COVID-19. Comorbidity and its impact on 1590 patients with COVID-19 in China: A Nationwide Analisis // Eur Respir J. 2020, Mar 26. DOI: 10.1183/13993003.00547-2020.
- Мокрышева Н. Г., Галстян Г. Р., Киржаков М. А., Липатенкова А. К., Мельниченко Г. А. Рекомендации для врачей по лечению эндокринных заболеваний в условиях пандемии COVID-19. М., 2020.
- Summary of recommendations regarding COVID-19 in children with diabetes. International Society for Pediatric and adolescent Diabetes. 2020, March 19. https://www.ispad.org/news/494473/COVID-19-and-Children-with-Diabetes.htm.
- II Summary of recommendations regarding COVID-19 in children with diabetes: Keep Calm and Mind your Diabetes Care and Public Health Advice. International Society for Pediatric and adolescent Diabetes. 2020, March 25. https://www.ispad.org/page/COVID-19inchildrenwithdiabetesResources.
- COVID-19 — guidance for paediatric services. Royal Colege of Paediatrics and Child Health. 2020, Apr 9. https://www.rcpch.ac.uk/sites/default/files/generated-pdf/document/COVID-19---guidance-for-paediatric-services.pdf.
А. М. Тодиева, кандидат медицинских наук
А. О. Плаксина
А. С. Лискина
А. С. Масель
Ю. Н. Юхлина
ФГБУ НМИЦ им. В. А. Алмазова Минздрава России, Санкт-Петербург
1 Контактная информация: nikitina0901@gmail.com
DOI: 10.26295/OS.2020.65.99.011
Новая коронавирусная инфекция у детей с сахарным диабетом/ И. Л. Никитина, А. М. Тодиева, А. О. Плаксина, А. С. Лискина, А. С. Масель, Ю. Н. Юхлина
Для цитирования: Лечащий врач № 5/2020; Номера страниц в выпуске: 59-63
Теги: коморбидный риск, коронавирус, пневмония, атипичное течение
Купить номер с этой статьей в pdf