Гемофагоцитарный лимфогистиоцитоз, или гемофагоцитарный синдром (ГФС), — тяжелое, трудно диагностируемое заболевание, клинически проявляющееся развитием синдрома полиорганной недостаточности (чаще всего печеночной и почечной) вследствие неконтролируемой активации эффекторного звена клеточного иммунитета. Происходит резкое повышение функциональной активности цитотоксических Т-лимфоцитов и макрофагов (гистиоцитоз), в результате чего продуцируется большое количество провоспалительных цитокинов (цитокиновый «шторм»), что приводит к чрезмерной системной воспалительной реакции и тяжелой органной дисфункции. При этом обязательно возникает гемофагоцитоз как патологическая реакция с поглощением фагоцитами форменных элементов крови: эритроцитов, лейкоцитов, тромбоцитов и их предшественников [1, 2].
ГФС может быть первичным (наследственным вследствие генетического дефекта функции макрофагов) и вторичным или приобретенным, ассоциированным с инфекционным заболеванием, опухолями, аутоиммунными болезнями, наследственными болезнями обмена. При классических наследственных формах ГФС дети в силу особенностей клинической манифестации нередко получают терапию в отделениях реанимации и интенсивной терапии инфекционных стационаров с такими диагнозами, как сепсис или внутриутробная генерализованная инфекция, и часто истинный диагноз устанавливается посмертно. С другой стороны, банальные инфекции вирусной или бактериальной этиологии могут осложняться развитием жизнеугрожающего ГФС, требующего ранней диагностики для своевременного начала не только этиотропной, но и иммуносупрессивной терапии для подавления чрезмерной активации иммунного ответа [1–3].
В литературе последних лет есть указания на то, что ГФC, или «вторичный лимфогистиоцитоз», нередко осложняет течение герпетической инфекции, чаще всего вызванной вирусом Эпштейна–Барр (ВЭБ). Инфекционный мононуклеоз, как острая фаза ВЭБ-инфекции, либо хроническая ВЭБ-инфекция является лимфопролиферативным заболеванием, при котором может возникнуть чрезмерная (патологическая) активация моноцитов и тканевых макрофагов, что приведет к гиперпродукции провоспалительных цитокинов (фактор некроза опухоли альфа (ФНО-α), интерлейкин (ИЛ) 1, 6, 8 и др.). Гено- и фенотипические особенности организма приводят к доминированию либо процессов пролиферации, либо альтерации (повреждения) тканей [2, 4, 5].
Для постановки клинического диагноза ГФC необходимо наличие большинства из нижеперечисленных признаков:
- упорная фебрильная лихорадка более 7 дней, не купирующаяся на фоне антибактериальной или противовирусной терапии;
- гепатоспленомегалия с признаками функциональной недостаточности печени;
- геморрагический синдром, обусловленный как коагулопатией за счет ДВС-синдрома, так и печеночной недостаточностью;
- желтуха;
- отеки;
- лимфаденопатия;
- неврологические симптомы: рвота, отказ от еды, судороги, менингеальные знаки с повышением уровня белка и лейкоцитов в ликворе;
- панцитопения;
- гипертриглицеридемия, гипоальбуминемия, гипонатриемия, повышение уровня билирубина, лактатдегидрогеназы;
- повышение уровня ферритина в сыворотке крови;
- низкая активность натуральных киллеров (NK-клеток);
- высокое содержание провоспалительных цитокинов в крови и ЦНС, особенно уровня растворимого рецептора ИЛ-2 (СD25);
- в миелограмме полиморфная картина с активированными моноцитами/макрофагами, явления фагоцитоза клеточных элементов (эритроцитов, реже лейкоцитов и тромбоцитов).
Гистологически обнаруживается диффузная макрофагально-клеточная инфильтрация органов и тканей с обязательными признаками гемофагоцитоза, особенно в зонах «физиологического дома» макрофагов — в красной пульпе селезенки, синусоидах печени, синусов лимфоузлов, в костном мозге и ЦНС. В динамике происходит истощение нормальной лимфоидной ткани [2].
Прогноз при развитии ГФC часто неблагоприятный с летальным исходом у детей преимущественно дошкольного возраста. В протоколы лечения первичного ГФC внесены глюкокортикостероиды (дексаметазон) и цитостатические препараты (этопозид, циклоспорин А) для подавления провоспалительной активности фагоцитирующих клеток с последующей аллогенной трансплантацией стволовых клеток. Елиного подхода к терапии ГФC, ассоциированного с инфекционным заболеванием, не существует. Этиотропной терапии недостаточно для купирования ГФC, а иммуносупрессивная терапия может оказать отрицательное влияние на динамику инфекционного процесса. Показано введение высокодозного иммуноглобулина в дозе 1–2 мг на кг массы тела в сутки на курс лечения. Плазмоферез целесообразно включать в комплекс средств патогенетической терапии для контроля за гиперцитокинемией [2, 4].
В доступной литературе мы не встретили описаний течения сальмонеллеза, осложненного развитием ГФC у детей.
Представляем клиническое наблюдение злокачественного течения у ребенка 3 лет генерализованной инфекции в виде септикопиемического варианта сальмонеллеза с наличием гнойных очагов инфекции в селезенке, брыжеечных лимфоузлах, осложненной развитием гемофагоцитарного синдрома и полиорганной недостаточностью (печеночной, энтеральной, дыхательной, сердечно-сосудистой, ДВС-синдромом с множественными кровоизлияниями во внутренние органы, панцитопенией). Подобное течение сальмонеллеза является редко встречающимся в отличие от локализованных форм, мало описано как в отечественной, так и в зарубежной литературе. В практике гемофагоцитарный синдром (ГФС), проявляющийся лихорадкой, полиорганной патологией с развитием недостаточности вовлеченных в процесс органов (чаще печени) и обязательным гемофагоцитозом (поглощением фагоцитами форменных элементов крови), представляет серьезную проблему.
Мальчик С., 3 года, родился 19.01.09 г., поступил в педиатрическое отделение центральной районной больницы Новосибирской области 27.08.12 г. с жалобами на повышение температуры тела до 39,6 °С, общую слабость, вялость, рвоту, боли в животе, чаще в области пупка, не связанные с приемом пищи, отсутствие аппетита.
Из анамнеза жизни известно, что мальчик родился от первой беременности, роды кесаревым сечением, с массой тела 2900 г и длиной 49 см. Грудное вскармливание — до 1 мес. В роддоме привит БЦЖ, рубчик имеется. В дальнейшем прививался по календарю. На первом году жизни перенес пневмонию. На втором и третьем году — нечастые ОРЗ (до 3 раз за год), 1 раз — лакунарная ангина. В 3 года перелом левого бедра.
Из анамнеза последнего заболевания известно, что ребенок заболел остро 22.08.12 (за 5 дней до поступления в стационар). Дебют заболевания с подъема температуры до фебрильных цифр, катаральных явлений в носоглотке. Со вторых суток заболевания отмечалась повторная рвота. Мама лечила ребенка самостоятельно (цефазолин, Нурофен, Цефекон симптоматически в возрастных дозах). Обращение к педиатру 27.08.12, который обнаружил увеличение живота в объеме и его болезненность при пальпации, плотную консистенцию печени и увеличение ее размеров (выстояла из подреберья на 8 см), а также селезенки (на 7 см). Диарейный синдром в анамнезе заболевания отсутствовал.
Госпитализирован в ЦРБ в тяжелом состоянии, температура к 6-му дню болезни (моменту госпитализации) была нормальной, но при этом выявлены признаки эндотоксикоза — вялость, анорексия, бледно-желтый цвет кожного покрова, вздутие живота, выраженная гепатоспленомегалия, признаки нарушения питания (масса тела 14 кг вместо положенных 16 кг, гипопротеинемия, гипонатриемия), признаки печеночной недостаточности (наряду с гепатомегалией непрямая гипербилирубинемия (29,3 мкмоль/л), гипопротеинемия (49 г/л), гиперферментемия (аспартатаминотрансфераза (АСТ) — 366 ед/л, аланинаминотрансфераза (АЛТ) — 174 ед/л), признаки глубокой гипокоагуляции. Установлена панцитопения (лейкоциты 2,8 × 109/л, на следующие сутки 0,8 × 109/л; эритроциты — 3,5 × 1012/л и 2,8 × 1012/л соответственно, гемоглобин 90 и 67 г/л, тромбоциты — 124 × 109/л и 91 × 109/л). В формуле крови на фоне лимфоцитоза отмечалось резкое преобладание юных форм (палочкоядерные — 17%), что является одним из маркеров сепсиса. За 17 часов пребывания ребенка в ЦРБ стула не было. Основным диагнозом выставлена генерализованная вирусно-бактериальная инфекция, тяжелая форма. Сепсис на этапе лечения в ЦРБ был внесен в перечень предполагаемых диагнозов.
Проводимое лечение: антибактериальная терапия Тиенамом, дезинтоксикационная и гемостатическая (глюкозо-солевые растворы, Волювен, плазма, Викасол, сорбенты, пробиотики).
Через 17 часов ребенок был переведен в больницу Новосибирска (отделение реанимации и интенсивной терапии — ОРИТ). При поступлении состояние ребенка расценено как тяжелое, обусловленное токсикозом, панцитопенией, синдромом полиорганной недостаточности (СПОН) с преобладанием недостаточности функции печени (повышение трансаминаз в 10 раз, гипокоагуляция, гипопротеинемия).
Исходно версиями клинического диагноза были вирусная инфекция (предположительно парвовирус В19) с развитием апластического криза и гемолиза, гепатита лекарственной, вирусной этиологии, осложненного печеночной недостаточностью (в рамках синдрома Рея в том числе). В плане дифференциальной диагностики — дебют апластической анемии, нейтропеническая лихорадка). В отделении ОРИТ тяжесть состояния с первых часов поступления оценили как проявление септического процесса. У ребенка присутствовали клинические признаки сепсиса (высокая лихорадка в течение 5 дней в анамнезе и СПОН: церебральная с уровнем сознания «оглушение»; дыхательная с ЧДД 38–45 в 1 мин, дотацией кислорода через маску; энтеральная — вздутие, напряжение живота, единичная перистальтика, гепатоспленомегалия: печень выстояла из подреберья на 7 см, селезенка — на 6 см), а также лабораторные признаки (лейкоциты 1,9 × 109/л; эритроциты — 1,2 × 1012/л; гемоглобин 67 г/л, тромбоциты — 31 × 109/л (лейкопения, анемия с критическим уровнем гемоглобина, тромбоцитопения), в формуле крови исчез палочкоядерный сдвиг); отмечался лимфомоноцитоз (палочкоядерные — 3%, сегментоядерные — 15%, лимфоциты — 68%, моноциты — 14%); выраженный провоспалительный ответ (С-реактивный белок — 120 при норме до 5 мг/л; лактатдегидрогеназа — 1858 при норме до 300 ед/л); признаки ДВС-синдрома в стадии резко выраженной гипокоагуляции (активированное парциальное тромбопластиновое время (АПТВ) — 62 при норме 26–35 сек, протромбиновое время — 33,8 при норме 11–15 сек, уровень фибриногена — 600 при норме 2000–4000 мг/л; антитромбин 3–15% при норме 80–120%), гипогликемия 2,0 ммоль/л, гипокалиемия 3,4 при норме от 3,5 до 5,5 ммоль/л, гипонатриемия 127,9 при норме 130–150 ммоль/л, гипокальцемия 1,8 при норме 2,2–2,7 ммоль/л, уровень лактата в крови — 10,6 при норме до 2 ммоль/л, что прогностически неблагоприятно. Установлена гипербилирубинемия 59,9 мкмоль/л с преобладанием прямой фракции 42,6 мкмоль/л. В копрограмме от 29.08 консистенция стула — кашицеобразный, цвет зеленый, количество лейкоцитов составляло 18–24 в поле зрения, эритроцитов 2–3 в поле зрения, слизь на +++, иодофильная флора+++ (признаки энтероколита).
В слюне методом полимеразной цепной реакции (ПЦР) обнаружена ДНК вируса Эпштейна–Барр. Данные УЗИ органов брюшной полости: увеличение размеров печени (правая доля 130 мм, левая доля 80 мм) и селезенки (98 × 43 см), утолщение стенки желчного пузыря, диффузные изменения в печени и почках, свободная жидкость в брюшной полости, правой плевральной полости.
Данные рентгеновской компьютерной томографии (КТ) головного мозга: КТ-признаков патологических изменений вещества мозга не выявлено, исключены отек мозга, кровоизлияние в мозг. Левосторонний гайморит. Маркеры вирусных гепатитов, ВИЧ-инфекции не обнаружены.
Через 6 часов после поступления резкое ухудшение состояния: профузное кровотечение из пищевода, желудка с развитием гемической гипоксии (падение гемоглобина до 43 г/л). По показателям гемостаза признаки глубокой гипокоагуляции (протромбиновое время и активированное частичное тромбопластиновое время (АЧТВ) не определялось из-за отсутствования свертывания крови, уровень фибриногена не определялся — не формировалось сгустка). Исследование миелограммы не проводилось из-за опасности провокации нового источника кровотечения. Потребовались перевод на искусственую внтиляцию легких, назначение Викасола, Апротекса, трансфузии свежезамороженной плазмы, препарата НовоСэвэн, эритроцитарной массы после индивидуального подбора 28 и 29.08.12 г.). Кроме того, с момента поступления осуществлялась антибактериальная терапия Меронемом, противовирусная — Зовираксом, преднизолоном 45 мг в сутки (2 мг/кг/сут) внутримышечно с постепенной отменой; флуконазолом, Эссенциале H.
В динамике состояние прогрессивно ухудшалось: появилась диффузная кровоточивость со слизистых рото- и носоглотки, проведенная тампонада не дала значимого эффекта. Стабилизировать состояние ребенка не удалось. Нарастал синдром полиорганной недостаточности: энцефалопатия вплоть до комы, интестинальная, сердечно-сосудистая, дыхательная, печеночная недостаточность с гипокоагуляцией, развитием ДВС-синдрома. Параклинически сохранялась глубокая гипокоагуляция, синдром цитолиза, гипопротеинемия, панцитопения. 30.08.12 в 23.00 развилось профузное легочное кровотечение. 31.08.12 в 2.15 наступила смерть при явлениях сердечно-сосудистой недостаточности.
Диагноз клинический. Основное заболевание: генерализованная вирусно-бактериальная инфекция тяжелой степени.
Осложнения: синдром полиорганной недостаточности (печеночная недостаточность, энцефалопатия, гастроинтестинальная, сердечно-сосудистая, дыхательная недостаточность, ДВС-синдром, панцитопения). ДВС-синдром.
При патологоанатомическом исследовании обнаружено:
Макроскопически: кожа бледная, с желтушным оттенком, мягкие ткани пастозны. В серозных полостях умеренное количество прозрачной желтоватой жидкости. Серозные оболочки блестящие, несколько иктеричны. В просвете трахеи, бронхов жидкая кровь. Легкие темно-красного цвета, тестоватой консистенции. Сердце конусовидной формы. Миокард серовато-розового цвета. Клапаны сформированы правильно, створки тонкие, полупрозрачные. В полостях небольшое количество жидкой крови. Селезенка — 70,0 г (норма 40,0 г), эластической консистенции, синюшно-вишневого цвета, на разрезе без соскоба пульпы. Лимфоузлы брыжейки, бифуркационные паратрахеальные увеличены до 0,8 см, серовато-розовые. Вилочковая железа серовато-белая, 20,0 г. Слизистая пищевода с продольной складчатостью, с рассеянными эрозиями во всех отделах. В желудке кровь и свежие сгустки, слизистая с крупными эрозиями. Слизистая кишечника гиперемирована, складчатая, кишечное содержимое с примесью крови. Печень увеличена, 600 г (норма 500), с закругленным передним краем, эластической консистенции, желтовато-коричневого цвета, с гладкой поверхностью, на разрезе полнокровна. Желчевыводящие пути проходимы. Поджелудочная железа дольчатая, серовато-белая. Почки бобовидной формы, эластической консистенции, красного цвета. На разрезе малокровны, рисунок сохранен. Надпочечники листовидной формы, корковый слой желтого цвета. Полость черепа не вскрывалась.
Гистологическое исследование
Кишечник. В тонкой кишке в собственном слизистом слое полнокровие, мелкие кровоизлияния, рассеянная лимфомононуклеарная инфильтрация с примесью плазматических клеток. Дистрофические изменения клеток эпителия со слущиванием их на вершинах ворсинок. В солитарных фолликулах гиперплазия лимфоидной ткани, очаговые мононуклеарные скопления. В толстой кишке слизистая сохраняет строение, мелкие кровоизлияния в собственном слое слизистой.
Печень. Тотальная средне- и крупнокапельная жировая дистрофия гепатоцитов. В дольках очаговые лимфомононуклеарные скопления, фокальные некрозы гепатоцитов, много крупных клеток ретикуло-эндотелиальной системы, некоторые с явлениями эритрофагии. Отмечается рассеянная инфильтрация лимфоцитами и мононуклеарами портальных трактов.
Костный мозг. Клеточный состав представлен всеми ростками с умеренной гиперплазией и омоложением. Выявляются очаговые некрозы кроветворной ткани.
Лимфоузлы. Рисунок сохранен. Единичные фолликулы со светлыми центрами. В кортикальном и паракортикальном слоях микроабсцессы. В синусах множество макрофагов с наличием гемофагоцитоза (рис. 1).
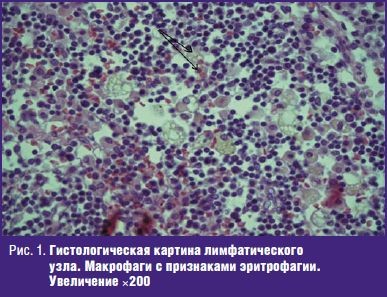
Селезенка. Лимфоидные фолликулы без светлых центров. Отмечается пролиферация ретикулярных клеток, значительная инфильтрация мононуклеарными клетками с активным гемофагоцитозом, множественные микроабсцессы.
Вилочковая железа. Акцидентальная инволюция 4–5 степени: дольки уменьшены, разделены широкими тяжами фиброзной стромы, тельца Гассаля расширены. В клеточном составе большое количество крупных мононуклеарных фагоцитов с признаками эритрофагии (рис. 2).
Легкие. Преобладают альвеолы, заполненные кровью. Встречаются очаговые параваскулярные лимфомононуклеарные скопления.
Желудок. В слизистой острые эрозии, очаговые кровоизлияния.
Почки. Структура сохранена, клубочки малокровные, дистрофия эпителия канальцев.
Миокард. Выраженная дистрофия кардиомиоцитов. В миокарде интерстициальная реакция в виде мелких скоплений лимфомононуклеаров.
Из ткани печени, селезенки, легкого выделена Salmonella enteritidis.
Патологоанатомический диагноз: сальмонеллез (Salmonella enteritidis
Осложнения: ДВС-синдром: кровоизлияния в легкие, слизистую бронхов, пищевода, желудка, кишечника, острые эрозии слизистой пищевода, желудка. Выраженные дистрофические изменения внутренних органов. Респираторный дистресс-синдром: гиалиновые мембраны в легких.
Резюме. На основании данных анамнеза, клинического течения болезни, результатов клинико-лабораторного и патологоанатомического обследования был установлен диагноз сальмонеллеза, септикопиемического варианта с высевом из органов Salmonellaе enteritidis, осложненного гемофагоцитарным синдромом.
Диагноз подтвержден на аутопсии обнаружением в пораженных органах (тимус, селезенка, лимфатические узлы) массивной лимфомакрофагальной инфильтрации с явлениями гемофагоцитоза и очаговыми некрозами в костном мозге.
Имелись объективные трудности диагностики сальмонеллезной инфекции, в частности, отсутствия ее манифестации диарейным синдромом, исключительной редкостью септикопиемического варианта течения сальмонеллеза, вызванного
Генерализованная форма сальмонеллеза обусловлена дефектами в системе иммунитета, при ней формируется длительная бактериемия (которая бывает всегда кратковременной при локализованных гастроинтестинальных формах — гастроэнтерите и гастроэнтероколите). Интоксикационный синдром определяет эндотоксинемия, обусловленная разрушением энтеро- и цитотоксинов, продуцирующихся живыми сальмонеллами. В настоящее время отмечается особо, что септические формы сальмонеллеза характерны для ВИЧ-инфекции в стадии СПИДа. Ввиду этого, больной с сальмонеллезным сепсисом всегда должен обследоваться на ВИЧ-инфекцию. Такие инфекции, как малярия, гистоплазмоз, серповидно-клеточная анемия и другие, характеризующиеся перегрузкой фагоцитов, также предрасполагают к инвазивному сальмонеллезу.
В данном случае, несомненно, следовало провести дифференциальный диагноз между вторичным и первичным ГФС, так как при обеих нозологиях пусковым механизмом заболевания может быть инфекция, а клиническое течение, лабораторные данные, морфологическая характеристика часто схожи. Основным отличием двух форм ГФС может быть персистирующий дефицит NK-клеток, который наблюдается при первичном и не выражен при вторичном ГФС. Поскольку иммунологическое обследование не проводилось, исключить наследственный характер заболевания не представлялось возможным. Сложность ведения больных с ГФС в отделениях реанимации определяется следующими положениями:
- Критерии диагностики не являются высокоспецифичными (клиника сепсиса, СПОН, синдром системного воспалительного ответа (англ. systemic inflammatory responce syndrome — SIRS)). Нет четкой клинической границы между этими синдромами.
- Сепсис — более частый диагноз, не предполагающий назначения необходимой для лечения ГФС иммуносупрессивной терапии (дексаметазон, циклоспорин, этопозид, трансплантация кроветворных стволовых клеток).
- Принципиальной позицией является положение о безуспешности посиндромной и органозамещающей терапии без назначения иммуносупрессивной терапии.
- Тяжелая комбинированная патология гемостаза осложняет проведение любых инвазивных манипуляций и требует агрессивной трансфузионной поддержки на основании точного мониторинга гемостаза в реальном времени [2].
Литература
- Arceci R. J. When T cells and macrophages do not talk: the hemophagocytic syndromes // Curr Opin Hematol. 2008; 15 (4): 359–367.
- Мосчан М. А., Полтавец Н. В. ГФС в неотложной и интенсивной терапии // Педиатрическая фармакология. 2011; 8 (2); 85–88.
- Охотникова Е. Н. и соавт. Гемофагоцитарный синдром в педиатрической практике // Педиатрия. 2011; 90 (4); 61–70.
- Малышенкова Н. К. Клинические формы хронической Эпштейна–Барр вирусной инфекции: вопросы диагностики и лечения // Лечащий Врач. 2003. № 9. С. 32–38.
- Анохин В. А., Фаткуллина Г. Р., Акчурина Л. Б. Гемофагоцитарный синдром и герпес-вирусные инфекции // Журнал инфектологии. 2012; 4 (1); 81–83.
Е. И. Краснова1, доктор медицинских наук, профессор
Т. И. Белоусова
С. А. Лоскутова, доктор медицинских наук, профессор
В. Г. Кузнецова, доктор медицинских наук, профессор
ГБОУ ВПО НГМУ МЗ РФ, Новосибирск
1 Контактная информация: krasnova-inf@rambler.ru
Купить номер с этой статьей в pdf