Резюме. Накопленный опыт детской хирургии новорожденных и современные методы диагностики (компьютерная и магнитно-резонансная томография, пренатальная диагностика) позволили изменить существующие сроки коррекции врожденных пороков лица. В статье подробно описана «Система оказания помощи детям с расщелиной губы и нёба в период новорожденности», разработанная и внедренная на кафедре стоматологии детского возраста и ортодонтии Сеченовского университета. Сформулированы необходимые условия для оказания помощи данной категории пациентов и показания к предхирургической подготовке, обоснована тактика лечения, анестезиологического обеспечения у данной категории новорожденных. В работе приведены результаты ранней хирургической коррекции врожденных пороков лица 46 новорожденным с расщелиной губы и нёба. Детей с расщелиной губы и альвеолярного отростка разделили на 2 группы. В первую группу (n = 30) вошли пациенты, у которых диастаз в области альвеолярных отростков составлял 10 мм и менее. В этом случае сразу выполнялась хейлоринопластика. Во вторую группу (n = 16) вошли дети с диастазом альвеолярного отростка верхней челюсти более 10 мм. Этим новорожденным проводилась предхирургическая ортодонтическая подготовка в течение 10-12 дней (установка ортоимплантатов и наложение эластической тяги – цепочки). Критерием готовности к операции являлось достижение ширины диастаза между фрагментами альвеолярного отростка 10 мм и менее. После этого проводилось одномоментное удаление ортоимплантатов и операция – хейлоринопластика. Новорожденным с расщелиной твердого и мягкого нёба (n = 4) выполнялась уранопластика по методике А. А. Мамедова. У всех пациентов достигнуты хорошие эстетические и функциональные результаты.
В последние десятилетия активное развитие получила хирургия новорожденных. Частота врожденных пороков развития (ВПР), требующих коррекции в период новорожденности, остается достаточно высокой, достигая 5% [1]. По данным Российского регистра и Европейской сети популяционных регистров эпидемиологического надзора за врожденными аномалиями (EUROCAT) одним из самых частых ВПР является расщелина губы и нёба (РГН) – 0,67 и 0,81 на 1000 рождений соответственно [2]. Накопленный опыт хирургии новорожденных и внедрение в широкую практику современных методов диагностики, таких как компьютерная и магнитно-резонансная томография (КТ и МРТ), пренатальная диагностика пороков развития плода, сделали возможным оказывать помощь детям в максимально ранние сроки, в том числе и пациентам с РГН [3]. Оперативное лечение новорожденных с патологией челюстно-лицевой области требует не только высочайшего хирургического мастерства, но и комплекса организационных мероприятий, направленных на обеспечение преемственности между всеми звеньями лечебного процесса. Профессором А. А. Мамедовым, заведующим кафедрой стоматологии детского возраста и ортодонтии Сеченовского университета с 2011 г., разработана и внедрена «Система оказания помощи детям с расщелиной губы и нёба в период новорожденности». В данном исследовании приводятся результаты лечения 46 новорожденных, прооперированных с 2018 по 2020 гг.
Целью настоящего исследования было повысить эффективность лечения детей с РГН за счет внедрения результатов разработанного междисциплинарного алгоритма лечения в период новорожденности.
Материалы и методы исследования
С 2018 по 2020 гг. проведено комплексное обследование с междисциплинарным подходом и лечение 46 новорожденных с РГН. Лечение проводилось на базе отделения челюстно-лицевой хирургии (ЧЛХ) ДГКБ № 9 им. Г. Н. Сперанского ДЗМ (клиническая база Сеченовского университета). Протокол междисциплинарного лечения детей с РГН в период новорожденности представлен на рис. 1.
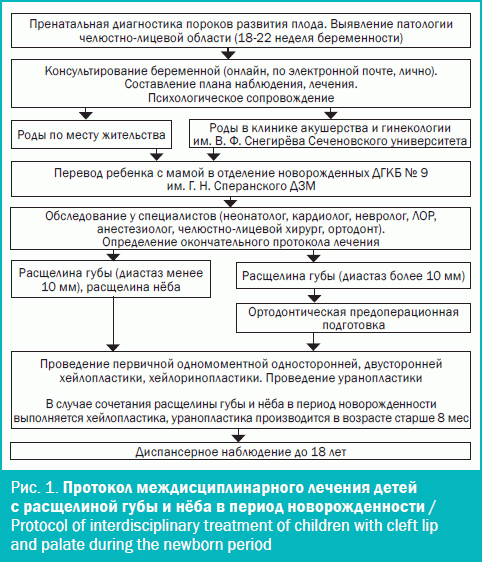
В основу разработанного алгоритма положен принцип междисциплинарного подхода, преемственности и ранней коррекции ВПР челюстно-лицевой области, позволяющего на ранних стадиях развития ребенка устранить анатомические дефекты, что приводит к раннему эстетическому и функцио-нальному (дыхание, сосание, глотание) восстановлению.
Первым шагом в предложенном алгоритме является выполнение пренатальной диагностики. Данному виду исследований наследственных и врожденных болезней плода в последние десятилетия уделяется особое внимание, что обусловлено в том числе активным применением в медицине репродуктивных технологий. Комплекс мероприятий направлен на выявление морфологических нарушений внутриутробного развития и прогнозирование возможности их полноценной коррекции после рождения. К сожалению, возможности фетальной хирургии в этой области пока ограничены.
Согласно Приказу Министерства здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении Порядка оказания медицинской помощи по профилю «Акушерство и гинекология»» в России проводится трехразовый ультразвуковой скрининг всех беременных на сроках 11-14, 18-22 и 30-34 недели беременности.
Наиболее часто РГН выявляется во II (38,9%) и III (61,1%) триместрах беременности [4]. При анализе сопутствующей патологии зафиксирован высокий процент заболеваний нервной и сердечно-сосудистой системы. У пациентов с РГН в 23,8% случаев отмечены нарушения в виде аномалии развития ствола головного мозга, задней черепной ямки и краниовертебрального перехода. После рождения у 100% детей с данным ВПР выявляются элементы бульбарного синдрома [5, 6]. Даже при отсутствии обнаруженного при ультразвуковом исследовании (УЗИ) порока сердца у 79% детей с РГН отмечаются нарушения функция автоматизма, проводимости и возбудимости миокарда [7]. Эти факторы, как установленные при проведении УЗИ, так и выявленные после рождения, учитываются при составлении протокола реабилитации детей с РГН.
Ультразвуковая диагностика постоянно совершенствуется, а значит, появляются все новые критерии раннего выявления ВПР лица и челюстей. Н. В. Старикова с соавт. (2013) считает необходимым включить в стандартный протокол второго ульт-развукового скрининга беременных анализ положения и моторики языка как признак наличия изолированной расщелины нёба [5]. Другой автор (А. Н. Чуканов, 2020) указывает на целесообразность применения ультразвуковой эластографии для повышения эффективности пренатальной диагностики пороков лица во время скрининговых исследований. В случае расщелины нёба определен визуализационный диагностический критерий — раздвоение язычка (uvulae) [8]. По нашему мнению, это может относиться как к истинной частичной расщелине нёба, так и к скрытой форме расщелины нёба (submucosae).
В предложенном протоколе консультирование и психологическое сопровождение родителей пациентов начинаются еще до рождения ребенка, сразу после первого пренатального выявления ВПР челюстно-лицевой области – расщелины губы и нёба на 18-20 неделях беременности (рис. 2, 3).
Для взаимодействия между будущими родителями и челюстно-лицевым хирургом используются все современные технологии коммуникации: заочное дистанционное консультирование с предоставлением результата УЗИ по электронной почте, онлайн-консультирование в режиме реального времени, проведение телемедицинских консультаций с сотрудниками кафедры стоматологии детского возраста и ортодонтии Сеченовского университета, при возможности – личная беседа с будущими родителями. При дистанционном консультировании их информируют о характере врожденной патологии, особенностях развития и ухода за новорожденным с РГН, дают рекомендации по предстоящему кормлению, а также составляют предварительный план лечения. Использование современных информационных технологий позволяет значительно расширить географию оказания помощи детям с РГН, предоставляя ее не только россиянам, но и иностранным гражданам (как правило, стран СНГ).
Психологическое сопровождение беременной сотрудниками кафедры стоматологии детского возраста и ортодонтии Сеченовского университета и сотрудниками отделения ЧЛХ ДГКБ № 9 им. Г. Н. Сперанского после выявления порока оказывает положительный эффект в виде снижения напряженности в семье и позитивного настроя родителей на предстоящее комплексное (в том числе хирургическое) лечение. Главные вопросы, которые нам задают будущие родители: «В каком возрасте делают операции? Возможно ли кормление грудью? Как будет проходить формирование речи?»
Следующим шагом в предложенном протоколе является родовспоможение. Преемственность между клиническими кафедрами Сеченовского университета позволяет госпитализировать женщин с пренатально установленным у ребенка диагнозом РГН в клинику акушерства и гинекологии им. В. Ф. Снегирева УКБ № 2 Первого МГМУ им. И. М. Сеченова. Родовспоможение осуществляется бесплатно, доступно всем гражданкам РФ. После родов мама с ребенком переводятся в отделение новорожденных ДГКБ № 9 им. Г. Н. Сперанского ДЗМ под наблюдение неонатологов.
Работа с новорожденными с РГН сопряжена с определенными трудностями (затрудненный осмотр полости рта, беспокойное поведение ребенка, наличие в ряде случаев сопутствующей соматической патологии, послеродовой стресс у матери). В этих условиях особенно актуальны современные методы визуализации, позволяющие быстро, неинвазивно и с высокой точностью оценить имеющуюся патологию лица и полости рта, определить протокол дальнейшего лечения. В отделении новорожденных проводится весь необходимый спектр клинико-лабораторных исследований, ребенка осматривают профильные детские специалисты (неонатолог, кардиолог, невролог, ЛОР-врач, анестезиолог, челюстно-лицевой хирург, ортодонт). При необходимости выполняются дополнительные диагностические исследования (МРТ, УЗИ и др.). После получения результатов обследования на консилиуме принимается решение о возможности операции и определяется протокол лечения. При выявлении противопоказаний пациенту назначают необходимое консервативное лечение, а коррекция ВПР лица выполняется после компенсации состояния. При отсутствии противопоказаний новорожденному выполняется оперативное лечение – хейлоринопластика.
Проведение общей анестезии у данной категории пациентов является чрезвычайно сложным моментом. Имеющийся ВПР верхней губы, твердого и мягкого нёба сопровождается нарушением анатомического строения верхних дыхательных путей. Данные условия препятствуют «комфортной» интубации и требуют от анестезиолога-реаниматолога широкого спектра навыков. В силу разнообразия клинических появлений РГН каждый случай интубации новорожденного является уникальным, требующим нестандартного подхода. Возникают вопросы, которые решаются индивидуально для каждого пациента (необходимость стилета, прямой или изогнутый ларингоскоп, трансназальная интубация, установка желудочного зонда как ориентира для прохождения интубационной трубки и т. д.). Таким образом, выполнение операций по устранению пороков лица в период новорожденности возможно лишь в условиях специализированного детского хирургического стационара при наличии опытного анестезиолога-реаниматолога. Перевод ребенка из клиники акушерства и гинекологии Сеченовского университета в многопрофильный детский хирургический стационар позволяет в короткие сроки обследовать новорожденного и провести необходимое лечение (как хирургическое, так и педиатрическое).
В период с 2018 по 2020 г. было проведено хирургическое лечение 46 новорожденных с РГН (26 мальчиков и 20 девочек). Пациенты распределялись по классификации А. А. Мамедова (рис. 4).
Клинико-анатомическая классификация врожденной расщелины верхней губы и нёба по А. А. Мамедову (1998 г.):
I. Односторонняя расщелина верхней губы – полная, частичная.
II. Двусторонняя расщелина верхней губы – частичная, симметричная, полная, асимметричная.
III. Односторонняя расщелина верхней губы и альвеолярного отростка – полная, частичная.
IV. Двусторонняя расщелина верхней губы и альвеолярного отростка – частичная, полная, симметричная, асимметричная.
V. Односторонняя полная расщелина верхней губы и нёба.
VI. Двусторонняя полная расщелина верхней губы и нёба.
VII. Расщелина нёба скрытая, частичная, полная.
VIII. Атипичная форма:
1) косая расщелина лица (колобома), односторонняя, двусторонняя;
2) поперечная расщелина лица, односторонняя, двусторонняя;
3) срединная расщелина верхней губы, альвеолярного отростка и носа;
4) срединная расщелина нижней губы и альвеолярного отростка нижней челюсти.
Детей с расщелиной губы и альвеолярного отростка разделяли на 2 группы (рис. 5). В первую группу (n = 30) вошли больные, у которых диастаз в области альвеолярных отростков составлял 10 мм и менее. В этом случае сразу выполнялась хейлоринопластика. Во вторую группу (n = 16) вошли дети с диастазом альвеолярного отростка верхней челюсти более 10 мм. Этим новорожденным проводилась предхирургическая ортодонтическая подготовка в течение 10-12 дней – установка ортоимплантатов и наложение эластической тяги – цепочки (табл.). Критерием готовности к операции являлось достижение ширины диастаза между фрагментами альвеолярного отростка 10 мм и менее.
Далее проводилось одномоментное удаление ортоимплантатов и операция – хейлоринопластика. Новорожденным с расщелиной твердого и мягкого нёба (n = 4) выполнялась уранопластика по методике А. А. Мамедова (1995 г.) (рис. 6) – операция с выделением дистальных концов m. palatopharingeus, m. levator veli palatine, m. tenzor veli palatine, с последующим сшиванием их стык в стык или внахлест для создания тем самым правильного анатомического образования – нёбно-глоточного кольца. В послеоперационный период всем пациентам проводилось антибактериальное лечение, десенсибилизирующая терапия, обезболивание, ежедневно выполнялись перевязки. Швы с верхней губы снимали на 7-е сутки после оперативного лечения.
Клинический случай
Приводим пример лечения новорожденного И., 5 дней, с левосторонней расщелиной губы и нёба (рис. 7). Помощь оказана с применением разработанного протокола.
Пациент И., 5 дней, переведен в отделение новорожденных ДГКБ № 9 им. Г. Н. Сперанского ДЗМ из клиники акушерства и гинекологии им. В. Ф. Снегирёва Сеченовского университета. Диагноз установлен пренатально, на 20-й неделе беременности. Проводилось заочное консультирование, психологическое сопровождение с результатами УЗИ, составлен предварительный план лечения. Согласно разработанному протоколу ребенку выполнено клинико-лабораторное обследование, его осмотрели специалисты (неонатолог, анестезиолог, челюстно-лицевой хирург, ортодонт). Противопоказаний к оперативному лечению в период новорожденности не выявлено. С учетом имеющего диастаза между фрагментами альвеолярного отростка верхней челюсти (12 мм) принято решение о проведение ортодонтической подготовки. С целью визуализации зоны патологии и проведения антропометрических измерений выполнено 3D-сканирование ротовой полости новорожденного. На полученных моделях произведен расчет места установки имплантатов (рис. 8, 9).
На первом этапе лечения установлены ортоимплантаты и произведена фиксация эластической цепочкой из резиновых колец (рис. 10). Период перемещения составил 10 дней. Достигнуто уменьшение диастаза между фрагментами альвеолярного отростка верхней челюсти в зоне расщелины с 12 мм до 7 мм (рис. 11). Далее ребенку под общей анестезией проведено одномоментное удаление ортоимплантатов и одномоментная хейлоринопластика слева. Результат операции представлен на рис. 12. Ребенок выписан домой в удовлетворительном состоянии на 10-е сутки после операции. Всем пациентам грудное вскармливание начинали на следующий день после операции. При отсутствии грудного молока проводилось обучение родителей кормлению из бутылочки со специальной соской (рис. 13-15).
Результаты
Применение разработанного протокола лечения новорожденных в условиях многопрофильного детского стационара показало свою эффективность. У всех 46 прооперированных новорожденных получены хорошие эстетические и функциональные результаты. Осложнений не было. Проведение ортодонтической подготовки у пациентов с расщелиной альвеолярного отростка верхней челюсти с диастазом 10 мм и более способствовало созданию оптимальных, комфортных условий для работы хирурга и достижению хорошего конечного эстетического результата. Коррекция порока челюстно-лицевой области в период новорожденности позволила сохранить грудное вскармливание и способствовала благоприятному соматическому развитию ребенка.
Применение разработанного протокола представляется перспективным, в настоящий момент работа по исследованию результатов хирургического лечения и поиск новых подходов к лечению новорожденных с РГН продолжаются.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
- Исаков Ю. Ф., Кулаков В. И., Кучеров Ю. И. Врожденные пороки развития: пренатальная диагностика и новая концепция оказания помощи новорожденным // Вопросы современной педиатрии. 2007; 3: 15-17. [Isakov Yu., Kulakov V., Kucherov Yu. Vrozhdennye poroki razvitiya: prenatalnaya diagnostika i novaya koncepciya okazaniya pomoshchi novorozhdennym [Congenital malformations: prenatal diagnostics and novel conception of medical help to newborns] // Voprosy sovremennoi pediatrii. 2007; 6 (3): 15-17.]
- Демикова Н. С., Лапина А. С., Подольная Б. А., Кобринский Б. А. Динамика частоты врожденных пороков развития в РФ (по данным федеральной базы мониторинга ВПР за 2006-2012 гг.) // Российский вестник перинаталогии и педиатрии. 2015; 2: 72-77. [Demikova N. S., Lapina A. S., Podol'naya M. A., Kobrinsky B. A. Dinamika chastoty vrozhdennyh porokov razvitiya v RF (po dannym federal'noj bazy monitoringa VPR za 2006-2012 gg. [Trends in the incidence of congenital malformations in the Russian Federation (according to the 2006-2012 Congenital Malformations Monitoring Base data)] // Rossiyskiy Vestnik Perinatologii i Pediatrii. 2015; 60 (2): 72-77.]
- Морозов Д. А., Пименова Е. С., Горемыкин И. В., Филиппов Ю. В. Организация хирургической помощи новорожденным (результаты и пример региональной модели) // Детская хирургия. 2015; 19 (4): 36-41. [Morozov D. A., Pimenova E. S., Goremykin I. V., Filippov Y. V. Organizaciya khirurgicheskoi pomoshchi novorozhdennym (rezultaty i primer regionalnoj modeli) [Organization of neonatal surgical care as exemplified by a regional model] // Detskay khirurgiya. 2015; 19 (4): 36-41.]
- Васильев Ю. А., Редько А. Н., Гуленко О. В., Удина И. Г. Выявление врожденных расщелин губы и неба в ходе пренатального УЗИ-исследования в Краснодарском крае // Российский стоматологический журнал. 2017; 21 (4): 190-193. [Vasil’ev Yu. A., Red’ko A. N., Gulenko O. V., Udina I. G. Vyyavlenie vrozhdennykh rasshchelin guby i neba v hode prenatalnogo UZI-issledovaniya v Krasnodarskom krae [Prenatal ultrasonic detection of congenital clefts of lip and palate in Krasnodarskii krai] // Rossiiskii stomatologicheskii zhurnal. 2017; 21 (4): 190-193. http://dx.doi.org/10.18821/1728-2802- 2017-21-4-190-193.]
- Старикова Н. В., Надточий А. Г., Агеева М. И. Пренатальная диагностика расщелины неба по структурным особенностям и функции языка // Стоматология. 2013; 1: 70-75. [Starikova N. V., Nadtochiya G., Ageeva M. I. Prenatalnaya diagnostika rasshcheliny neba po strukturnym osobennostyam i funkcii yazyka [Prenatal cleft palate diagnostics by structural and functional peculiarities of the tongue] // Stomatologia. 2013; 1.]
- Ковражкина Е. А., Старикова Н. В., Надточий А. Г., Губский Л. В. Неврологические нарушения у детей с расщелиной губы и неба // Журнал неврологии и психиатрии. 2016; 4 (2): 76-82. [Kovrazhkina E. A., Starikova N. V., Nadtochiy A. G, Gubskiy L. V. Nevrologicheskie narusheniya u detej s rasshchelinoj guby i neba [Neurologic disturbances in children with cleft lip and cleft palate] // Zhurnal nevrologii i psikhiatrii. 2016; 4: 76-82.]
- Водолацкий М. П., Чумаков П. И., Баландина А. В. Характер сопутствующих пороков развития у детей с расщелиной верхней губы и неба // Вестник новых медицинских технологий.2009; 4 (ХVI): 195. [Vodolatsky M. P., Chumakov P. I., Balandina A. V. Kharakter soputstvuyushchikh porokov razvitiya u detei s rasshchelinoi verkhnei guby i neba [The nature of concomitant developmental defects in children with cleft upper lip and palate] // Journal of New Medical Technologies. 2009; 4: 195.]
- Чуканов А. Н. Повышение эффективности дородовой диагностики расщелин губы и нёба // Проблемы здоровья и экологии. 2020; 3 (65): 36-42. [Chukanov A. N. Povyshenie effektivnosti dorodovoj diagnostiki rasshchelin guby i neba [Improving the efficiency of prenatal diagnosis of cleft lip and palate] // Problemy zdoroviya i ekologii. 2020; (3): 36-42. (In Russ.)]
Ю. О. Волков*, **, кандидат медицинских наук
А. А. Корсунский**, доктор медицинских наук, профессор
С. А. Паршикова*, 1, кандидат медицинских наук
Л. А. Мазурина*, кандидат медицинских наук
Л. М. Макарова**
Ю. В. Жиркова**, ***, доктор медицинских наук, профессор
Г. П. Тукабаев**
Г. Ма*
Х. Го*
Н. В. Горлова*
* ФГАОУ ВО Первый МГМУ им. И. М. Сеченова Минздрава России, Москва, Россия
** ГБУЗ ДГКБ № 9 им. Г. Н. Сперанского ДЗМ, Москва, Россия
*** ФГАОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, Москва, Россия
1Контактная информация: svetlana.parshikova@rambler.ru
Междисциплинарное оказание помощи новорожденным с расщелиной губы и нёба в условиях детской многопрофильной больницы/ А. А. Мамедов, Ю. О. Волков, А. А. Корсунский, С. А. Паршикова, Л. А. Мазурина, Л. М. Макарова, Ю. В. Жиркова, Г. П. Тукабаев, Г. Ма, Х. Го, Н. В. Горлова
Для цитирования: Мамедов А. А., Волков Ю. О., Корсунский А. А., Паршикова С. А., Мазурина Л. А., Макарова Л. М., Жиркова Ю. В., Тукабаев Г. П., Ма Г., Го Х., Горлова Н. В. Междисциплинарное оказание помощи новорожденным с расщелиной губы и нёба в условиях детской многопрофильной больницы // Лечащий Врач. 2021; 8 (24): 39-44. DOI: 10.51793/OS.2021.24.8.006
Теги: дети, пороки лица, врожденные аномалии
Купить номер с этой статьей в pdf