Резюме. Благодаря успешному развитию современных медицинских технологий, появлению новых знаний, нового инструментария и имплантатов, совершенствованию хирургических методик, анестезиологической поддержки, появилась возможность проведения оперативной коррекции деформаций позвоночника группе пациентов, страдающих нейромышечным сколиозом, с меньшим интраоперационным риском, более быстрым восстановлением и меньшим числом осложнений. Ортопедохирургическое лечение паралитических деформаций позвоночника проводится при использовании дорсальных и вентральных методик путем коррекции и полисегментарной фиксации позвоночного столба. В результате проведенных вмешательств у данной группы больных улучшается баланс туловища, предотвращается прогрессирование деформации позвоночника и грудной клетки, улучшается самообслуживание пациентов.
Паралитический сколиоз возникает у детей и подростков вследствие расстройств проведения импульса по нервному волокну либо нарушения нервно-мышечной передачи. В зависимости от уровня поражения различают нейропатические и миопатические деформации [1]. Первые в свою очередь подразделяются на заболевания с поражением первого и второго мотонейронов (рис. 1).
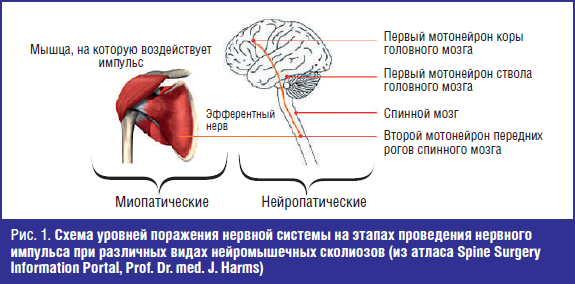
К нейропатическим деформациям с поражением первого мотонейрона относят сколиозы у пациентов, страдающих детским церебральным параличом (ДЦП), сирингомиелией, опухолями центральной нервной системы. Деформации позвоночника с поражением второго мотонейрона могут вызываться полиомиелитом и другими миелитами вирусной этиологии, спинальными мышечными атрофиями Верднига–Хоффмана и Кугельберга–Веландера. Как правило, деформация позвоночника при данной патологии носит прогрессирующий характер [2, 3]. Миопатические сколиозы могут наблюдаться при мышечных дистрофиях, миастении.
При различной сопутствующей патологии частота возникновения деформации также варьирует: при ДЦП почти у 40% пациентов присутствует сколиотическая деформация более 10?, но только у 2% больных величина деформации превышает 40? и требует ортопедохирургической коррекции [4-7]. При атаксии Фридрейха сколиотическая деформация развивается у 60-79% пациентов [8].
Паралитический сколиоз (кифосколиоз) может развиться как на фоне опухоли спинного мозга, так и после удаления последней без адекватной стабилизации позвоночника [9]. После хирургического лечения опухолей позвоночника возможно развитие деформации, сходной по характеру с постламинэктомической или посттравматической [10, 11]. Частота травматических повреждений спинного мозга у детей и подростков составляет в среднем от 14,5 до 27,1 случая на миллион населения; при этом степень зрелости костно-мышечной системы и возраст на момент получения травмы являются определяющими факторами для возникновения нейрогенной деформации позвоночника [12].
Статистически подтверждено развитие паралитических деформаций позвоночника (до 80%) после операций по поводу менингоцеле, если дефект локализуется в верхнепоясничном/грудном сегментах. При миелодисплазии риск возникновения деформации позвоночного столба связан с уровнем поражения: при локализации в грудном и грудопоясничном отделах вероятность возникновения деформации составляет 80%, в поясничном отделе (L3-L5) – 23%, на уровне крестца – 9% [13-16].
Характеристики паралитической деформации позвоночника
В отличие от идиопатического сколиоза паралитические деформации характеризуются более быстрым прогрессированием, которое зачастую не связано со зрелостью скелета и может значительно прогрессировать и после окончания костного роста [17]. У лежачих пациентов вероятность развития деформации позвоночника меньше, чем у передвигающихся в инвалидном кресле или способных ходить. Причиной развития сколиоза является непосредственно само заболевание, в то время как интенсивное прогрессирование происходит при наличии осевых нагрузок на позвоночник. Паралитическая деформация позвоночника носит, как правило, сколиотический характер с пологой и протяженной дугой, часто с перекосом таза (рис. 2). Деформация происходит постепенно, однако в пубертатном периоде сопровождается характерным лавинообразным прогрессированием [18].
Больные часто истощены, паравертебральная мускулатура у них развита слабо, в костях отмечается остеопения. Пациенты имеют проблемы с потреблением и усваиванием пищи. У них отмечается снижение показателей внешнего дыхания вследствие слабости дыхательных мышц и деформаций грудной клетки. Эта группа пациентов в большей степени подвержена присоединению или обострению имеющейся урологической инфекции.
Лечение
При выявлении деформации в раннем возрасте пациентам, как правило, назначается консервативное лечение – корсетотерапия. При положительном эффекте данный метод может использоваться до окончания роста костной ткани [20]. Ортезирование в корригирующих корсетах Шено позволяет замедлить, но не предотвратить прогрессию деформации. Коррекции деформации в жестком корсете, которой добиваются при идиопатическом сколиозе, у больных данной группы достичь не удается из-за тяжелого психосоматического статуса пациентов [21, 22].
Основными целями ортопедохирургической коррекции паралитических деформаций позвоночника являются:
- остановка прогрессирования;
- коррекция деформации;
- восстановление сагиттального и фронтального баланса туловища;
- исправление формы и объема сколиотически деформированной грудной клетки;
- предотвращение усугубления неврологического дефицита и болевого синдрома [23-25].
При планировании хирургического лечения деформации позвоночного столба необходимо учитывать сопутствующую данным заболеваниям ортопедическую патологию – нарушенный тонус скелетной мускулатуры, наличие контрактур в тазобедренных, коленных и локтевых суставах [18].
Предоперационное обследование включает обзорные рентгенограммы позвоночника с захватом подвздошных костей лежа/сидя (стоя) в двух проекциях и в прямой проекции с наклонами. По данным рентгенограммам проводят оценку фронтального баланса (сколиотической деформации), сагиттального баланса (кифоз, лордоз). По рентгенограмме поясничного отдела с захватом гребней подвздошных костей определяют угол наклона таза (по углу между горизонтальной осью и линией, проходящей через верхние точки гребней подвздошных костей) [26].
Компьютерную и магнитно-резонансную томографию позвоночника проводят для определения состояния мягкотканных и костных структур, исключения возможных аномалий развития позвоночника и спинного мозга. Учитывая протяженность сколиотической дуги, значительную ротацию позвонков, относительную мобильность, практически постоянно присутствующий перекос таза, при проведении коррекции и фиксации нейромышечных деформаций используют задние методики. Передний доступ к позвоночному столбу применяют для проведения релиза межпозвонковых структур, но как самостоятельный подход при лечении нейромышечных деформаций он применяется редко [27, 28].
Типичный протяженный C-образный грудопоясничный сколиоз с перекосом таза подразумевает многоуровневую фиксацию от верхнегрудных позвонков до гребней подвздошных костей в условиях интраоперационной галотракции. У больных с грубой, ригидной дугой первым этапом проводят переднюю мобилизацию позвоночника: дискэктомию с иссечением передней и задней продольных связок, последующую галотракцию (через прикроватный блок в положении лежа либо с использованием кресла-каталки, оборудованной устройством для галовытяжения). Во всех клинических случаях, где можно обойтись без вент-рального оперативного доступа, используются только дорсальные методики [29-31]. Для фиксации позвоночника у пациентов с нейромышечными деформациями применяются винтовые или комбинированные конструкции (субламинарные фиксаторы-крючки, проволока + винты) [32].
Использование исключительно винтовых конструкций позволяет надежно фиксировать позвоночник, дает более выраженную коррекцию, в некоторых случаях позволяет провести лечение в один этап (без вентрального релиза), уменьшает время пребывания больного в стационаре [33, 34].
Транспедикулярный винт дает возможность проводить фиксацию всех трех колонн позвоночного столба [35], что позволяет одномоментно корригировать деформацию, а использование методики резекции позвоночного столба (Vertebral Column Resection, VCR) (рис. 5) позволяет получить более выраженную коррекцию [36, 25].
Большинство нейромышечных деформаций сопровождается перекосом таза. Если последний в положении сидя составляет более 15 °, при монтаже конструкции в нижнем полюсе используют узел фиксации пельвик/сакропельвик [40, 41].
Осложнения
Частота осложнений при хирургическом лечении данной патологии снизилась лишь в последние два десятилетия, что связано с развитием диагностических методик, методов хирургического лечения и изучением патогенеза заболеваний, приводящих к деформациям позвоночника [42, 43]. Риск послеоперационных легочных осложнений значительно возрастает у пациентов с показателями жизненной емкости легких 40% и менее от возрастной нормы, при выраженной интраоперационной кровопотере (например, после проведения VCR), а также у больных с вентральным вмешательством, что в условиях неполноценной межреберной и диафрагмальной мускулатуры также значительно снижает вентиляционную функцию легких.
В таких ситуациях показаны продолженная послеоперационная вентиляция до 48-72 часов и обязательная установка назогастрального или назоинтестинального зонда для предотвращения аспирации [44].
После перевода больного из отделения реанимации необходимы активное наблюдение средним и старшим медицинским персоналом, мониторинг жизненных показателей (артериальное давление, пульс, частота дыхательных движений, сатурация), доступ к ингаляционному кислороду [45].
В послеоперационном периоде у пациентов, которые не контролируют функции тазовых органов, большое значение имеет сохранение в чистоте раневых повязок, что является профилактикой инфекционных осложнений [46-49].
Заключение и выводы
Перед проведением вмешательств на позвоночнике у пациентов с нейромышечными деформациями в ряде случаев проводят устранение сопутствующей патологии – контрактур и вывихов в суставах.
Учитывая протяженность сколиотической дуги, значительную ротацию позвонков, относительную мобильность, практически постоянно присутствующий перекос таза, при проведении коррекции и фиксации нейромышечных деформаций используют дорсальные методики.
Для фиксации позвоночника у пациентов с нейромышечными деформациями применяют винтовые либо комбинированные конструкции (транспедикулярные винты и субламинарные фиксаторы – крючки, проволока). При хирургической коррекции сколиоза важными моментами являются многоуровневая фиксация с установкой большого числа опорных элементов (желательно фиксировать каждый сегмент сколиотической дуги), а также задняя мобилизация позвоночника с использованием остеотомии по Смит-Петерсону (рис. 7).
Многоуровневая фиксация позволяет равномерно распределить нагрузку на опорные элементы позвоночника (в которых зачастую отмечается остеопения) и в условиях неполноценной паравертебральной мускулатуры надежно удерживать позвоночный столб. В результате хирургической коррекции нейромышечного сколиоза у пациентов наступает:
- коррекция деформации позвоночника;
- остановка прогрессии сколиоза;
- уменьшение болевого синдрома;
- восстановление правильного сагиттального и фронтального баланса туловища, с облегчением передвижения в кресле-каталке;
- исправление формы и объема деформированной грудной клетки с улучшением функции внешнего дыхания;
- улучшение самообслуживания пациентов.
Таким образом, в связи с развитием медицинских технологий, появлением новых знаний о природе заболеваний, нового инструментария и имплантатов, совершенствованием хирургических методик, анестезиологической поддержки появилась возможность проведения оперативной коррекции деформаций позвоночника группе пациентов, страдающих нейромышечным сколио-зом, с меньшим интраоперационным риском, более быстрым восстановлением больных и меньшим числом осложнений.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
- Lonstein J. Neuromuscular spinal deformity. In: Weinstein S. The Pediatric Spine – Principles and Practice. Philadelphia: Lippincott Williams&Wilkins, 2001. Р. 789-796.
- Brown J., Zeller J., Swank S. Surgical and functional results of spine fusion in spinal muscular atrophy // Spine. 1988; 14: 763-70.
- Granata C., Merlini L., Cervellati S. Long term results of spine surgery in Duchenne muscular dystrophy // Neuromuscul Disord. 1996; 6: 61-68.
- Bonnett C., Brown J., Grow T. Thoracolumbar scoliosis in cerebral palsy // J. Bone Joint Surg. [Am]. 1976; 58: 328-336.
- Lonstein J., Akbarnia B. Operative treatment of spinal deformities in patients with cerebral palsy or mental retardation: an analysis of one hundred and seven cases // J Bone Joint Surg [Am]. 1983; 65: 43-55.
- Rinsky L. Surgery of spinal deformity in cerebral palsy. Twelve years in the evolution of scoliosis management // Clin Orthop Relat Res. 1990; 253: 100-109.
- Tsirikos A., Chang W., Dabney K., et al. Comparison of parents' and caregivers' satisfaction after spinal fusion in children with cerebral palsy // J Pediatr Orthop. 2004; 24: 54-58.
- Milbrandt T., Kunes J., Karol L. Friedreich's ataxia and scoliosis: the experience at two institutions // J Pediatr Orthop. 2008; 28 (2): 234-238.
- Кушель Ю. В. Роль ламинотомии и ламинопластики в снижении частоты послеоперационных кифосколиозов у детей, оперированных по поводу интрамедуллярных опухолей // Вопросы нейрохирургии. 2007; 4: 20-34. [Kushel' Yu. V. Rol' laminotomii i laminoplastiki v snizhenii chastoty posleoperatsionnykh kifoskoliozov u detey, operirovannykh po povodu intramedullyarnykh opukholey [Role of laminotomy and laminoplasty in reducing the incidence of postoperative kyphoscoliosis in children operated on for intramedullary tumors] // Voprosy neyrokhirurgii. 2007; 4: 20-34.]
- Колесов С. В. Хирургическое лечение тяжелых постламинэктомических деформаций позвоночника // Хирургия позвоночника. 2006; 2: 29-32. [Kolesov S. V. Khirurgicheskoye lecheniye tyazhelykh postlaminektomicheskikh deformatsiy pozvonochnika [Surgical treatment of severe post-laminectomy deformities of the spine.] // Khirurgiya pozvonochnika. 2006; 2: 29-32.]
- Мельников И. И. Ортопедическая коррекция вторичных деформаций позвоночника у детей и подростков: канд. дисс. М., 2011. 124 с. [Mel'nikov I. I. Ortopedicheskaya korrektsiya vtorichnykh deformatsiy pozvonochnika u detey i podrostkov: [Orthopedic correction of secondary deformities of the spine in children and adolescents] kand. diss. M., 2011. P. 124.]
- Altiok H., Mekhail A., Vogel L., Herman J., Lubicky J. Issues in surgical treatment of thoraco-lumbar injuries associated with spinal cord injury in children and adolescents // Am. J. Orthop. 2002; 11: 647-651.
- Banta J. Combined anterior and posterior fusion for spinal deformity in Myelomeningocele // Spine. 1990; 15: 946-952.
- Geiger F., Farsch D., Carstens C. Complications of scoliosis surgery in children with myelomeningocele // Eur Spine J. 1999; 8; 22-26.
- Osebold W., Mayfield J., Winter R., Moe J. Surgical treatment of paralytic scoliosis associated with myelomeningocele // J Bone Joint Surg [Am]. 1982; 64: 841-852.
- Rodgers W., Williams M., Schwend R., Emans J. Spinal deformity in myelodysplasia. Correction with posterior pedicle screw instrumentation // Spine. 1997; 22: 2435-2443.
- Berven S., Bradford D. Neuromuscular scoliosis: causes of deformity and principles for evaluation and management // Semin. Neurol. 200; 22 (2): 167-178.
- Sarwark J, Sarwahi V. New strategies and decision making in the management of neuromuscular r scoliosis // Orthop Clin N Am. 2008; 38: 485-495.
- Shook J., Lubicky J. Paralytic scoliosis / (In: DeWald R, Bridewell K. The Textbook of Spinal Surgery, 2nd Ed. Philadelphia: Lippincott Raven). 1997: 837-880.
- Kotwicki T., Durmala J., Czubak J. Bracing for neuromuscular scoliosis: orthosis construction to improve the patient's function // Disabil Rehabil Assist Technol. 2008; 3 (3): 161-169.
- Cassidy C., Craig C., Perry A. A reassessment of spinal stabilization in severe cerebral palsy // J Pediatr Orthop. 1994; 14: 731-739.
- Morillon S., Thumerelle C., Cuisset J., Santos C. Effect of thoracic bracing on lung function in children with neuromuscular disease // Ann Readapt Med Phys. 2007; 50 (8): 645-650.
- Bell D., Moseley C., Koreska J. Unit rod segmental spinal instrumentation in the management of patients with progressive neuromuscular spinal deformity // Spine. 1988; 14: 1301-1307.
- Broom M., Banta J., Renshaw T. Spinal fusion augmented by Luque-rod segmental instrumentation for neuromuscular scoliosis // J Bone Joint Surg [Am]. 1989; 71: 32-44.
- Suk S., Kim J., Kim W., et al. Posterior vertebral column resection for severe spinal deformities // Spine. 2002; 27: 2374-2382.
- Winter S. Preoperative assessment of the child with neuromuscular scoliosis // Orthop Clin North Am. 1994; 25: 239-245.
- O'Brien T., Akmakjian J., Ogin G. Comparison of one-staged versus two-staged anterior/posterior spinal fusion of neuromuscular scoliosis // J Pediatr Orthop. 1992; 12: 610-615.
- Sarwahi V, Sarwark J., Schafer M., et al. Standards in anterior spine surgery in pediatric patients with neuromuscular scoliosis // J Pediatr Orhtop. 2001; 21: 756-60.
- Grossfeld S., Winter R., Lonstein J. Complications of anterior spinal surgery in children // J Pediatr Orthop. 1997; 17: 89-95.
- Keeler K., Lenke L., Good C., Bridwell K. Spinal Fusion for Spastic Neuromuscular Scoliosis: Is Anterior Releasing Necessary When Intraoperative Halo-Femoral Traction Is Used? // Spine. 2010; 19: 176-182.
- McDonnell M., Glassman S., Dimar J., Puno R. Perioperative complications of anterior procedure on the spine // J Bone Joint Surg Am. 1996; 78: 839-847.
- Teli M., Elsebaie H., Biant L., Noordeen H. Neuromuscular scoliosis treated by segmental third-generation instrumented spinal fusion // J Spinal Disord Tech. 2005; 18: 430-438.
- Modi H., Suh S., Song H., Fernandez H. Treatment of neuromuscular scoliosis with posterior-only pedicle screw fixation // Journal of Orthopedic Surgery and Research. 2008; 3: 23.
- Storer S., Vitale M., Hyman J., et al. Correction of adolescent idiopathic scoliosis using thoracic pedicle screw fixation versus hook constructs // J Pediatr Orthop. 2005; 25: 415-419.
- Denis F. The three column spine and its significance in the classification of acute thoracolumbar spinal injuries // Spine. 1983; 8: 817-831.
- Hamill C., Lenke L., Bridwell K. The use of pedicle screw fixation to improve correction in the lumbar spine of patients with idiopathic scoliosis: is it warranted? // Spine. 1996; 21: 1241-1249.
- Allen B., Ferguson R. L-rod instrumentation for scoliosis in cerebral palsy // J. Pediatr. Orthop. 1982; 2: 87-96.
- Lonstein J. The Galveston technique using Luque or Cotrel-Dubousset rods // Orthop Clin North Am. 1994; 25: 311-320.
- Gau Y., Lonstein J., Winter R., Koop S. Luque-Galveston procedure for correction and stabilization of neuromuscular scoliosis and pelvic obliquity: a review of 68 patients // J Spinal Disord. 1991; 4: 399-410.
- Phillips J., Gutheil J., Knapp D. Iliac screw fixation in neuromuscular scoliosis // Spine. 2007; 32 (14): 1566-1570.
- Westerlund I., Gill S., Jarosz T., Abel M. Posterior-only unit rod instrumentation and fusion for neuromuscular scoliosis // Spine. 2001; 26: 1984-1989.
- Edler A., Murray D., Forbes R. B. Blood loss during posterior spinal fusion surgery in patients with neuromuscular disease: is there an increased risk? // Pediatric Anaesthesia. 2003; 13: 818-822.
- Hod-Feins R., Abu-Kishk I., Eshel G., Barr Y. Risk factors affecting the immediate postoperative course in pediatric scoliosis surgery // Spine. 2007; 32 (21): 2355-2360.
- Anderson P., Puno M., Lovell S., Swayze C. Postoperative respiratory complications in non-idiopathic scoliosis // Acta Anaesthesiol Scand. 1985; 2: 186-192.
- Comstock C., Leach J., Wenger D. Scoliosis in total body involvement cerebral palsy: analysis of surgical treatment and patient and caregiver satisfaction // Spine. 1998; 23: 1412-1425.
- Brown C., Lenke L., Bridwell K. Complications of pediatric thoracolumbar and lumbar pedicle screws // Spine. 1998; 23: 1566-71.
- Canavese F., Gupta S., Krajbich J., Emara K. Vacuum-assisted closure for deep infection after spinal instrumentation for scoliosis // J Bone Joint Surg [Br]. 2008; 90 (3): 377-381.
- Kretzler J., Banta J. Wound infections following spinal fusion surgery // J Pediatr Orthop. 1992; 12: 264-266.
- Sponseller P., LaPorte D., Hungeford M., Eck K. Deep wound infections after neuromuscular scoliosis surgery. A multicenter study of risk factors and treatment outcomes // Spine. 2000; 25: 2461-2466.
Е. А. Букреева*
Т. А. Седненкова*
С. В. Колесов**, доктор медицинских наук, профессор
Д. В. Ковалёв*, доктор медицинских наук, профессор
* ГБУЗ НПЦ спец. мед. помощи детям им. В. Ф. Войно-Ясенецкого ДЗМ, Москва, Россия
** ФГБУ НИЦ ТО им. Н. Н. Приорова Минздрава России, Москва, Россия
1Контактная информация: shailya@ya.ru
Ортопедохирургическая коррекция паралитических деформаций позвоночника у детей и подростков/ И. А. Шавырин, Е. А. Букреева, Т. А. Седненкова, С. В. Колесов, Д. В. Ковалёв
Для цитирования: Шавырин И. А., Букреева Е. А., Седненкова Т. А., Колесов С. В., Ковалёв Д. В. Ортопедохирургическая коррекция паралитических деформаций позвоночника у детей и подростков // Лечащий Врач. 2021; 4 (24): 32-36. DOI: 10.51793/OS.2021.94.33.006
Теги: дети, подростки, деформация позвоночника, имплантаты
Купить номер с этой статьей в pdf