Хроническая обструктивная болезнь легких (ХОБЛ) является прогрессирующим заболеванием c периодическими обострениями. Обострения негативно влияют на качество жизни пациента, ухудшают симптомы и функцию легких, причем возвращение к исходному уровню может занять несколько недель, ускоряют темп снижения функции легких, ассоциируются со значительной летальностью [1].
В 2013 г. была обновлена классификация ХОБЛ [2]. Теперь она учитывает не только тяжесть бронхиальной обструкции, определяемой с помощью спирометрии (легкая — объем форсированного выдоха за 1 секунду (ОФВ1) > 80% от должного, умеренная — 50–79% от должного, тяжелая — < 50% и > 30% от должного, крайне тяжелая — < 30% от должного), но и принимает во внимание выраженность симптомов («меньше» или «больше»), оцениваемую по шкале mMRC (модифицированная шкала одышки Medical Research Council), опросникам CCQ (Clinical COPD Questionnaire) и CAT (COPD Assessment Test), а также риск обострений, более быстрого прогрессирования заболевания и смерти. Уровень риска оценивается либо с помощью спирометрии (тяжелая/очень тяжелая обструкция дыхательных путей определяет повышенный риск), либо истории обострений (> 2 обострений в год определяют повышенный риск). Исходя из этих критериев каждый пациент может быть отнесен к одной из четырех групп: A (с низким риском обострений, меньше симптомов); В (низкий уровень риска, больше симптомов); С (высокий риск, меньше симптомов) и D (высокий риск, больше симптомов). Частые обострения (> 2 в год) были описаны в качестве отдельного фенотипа ХОБЛ, связанного с худшим прогнозом [3, 4].
Ввиду перечисленных выше причин профилактика обострений является ключевой задачей ведения больных ХОБЛ.
Лечебные мероприятия, уменьшающие количество обострений и госпитализаций, включают в себя: отказ от курения, информирование пациента о проводимой терапии, в том числе о технике выполнения ингаляций, лечение ингаляционными бронхолитиками пролонгированного действия (длительного действия бета2-агонисты, ДДБА, длительного действия антихолинэргические препараты, ДДАХП) в сочетании с ингаляционными глюкокортикостероидами (иГКС) или без них, а также лечение ингибитором фосфодиэстеразы-4 (иФДЭ-4), вакцинацию против гриппа и пневмококковой инфекции и раннее подключение пульмореабилитации [1].
Современные рекомендации по лекарственной терапии ХОБЛ, в зависимости от степени тяжести, представлены в табл.
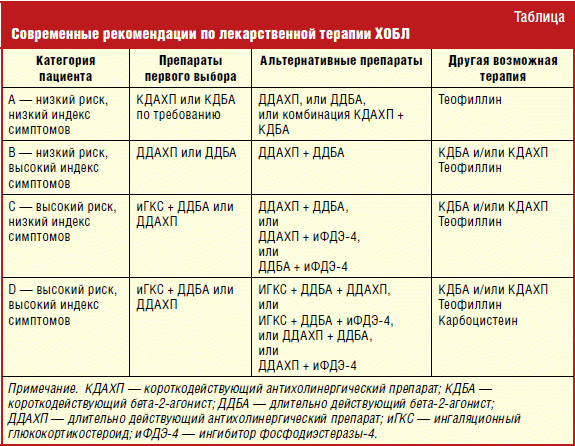
Ингибитор фосфодиэстеразы-4 рофлумиласт рекомендован для снижения частоты обострений у пациентов с ХОБЛ тяжелого и крайне тяжелого течения (групп С и D), «ассоциированных с хроническим бронхитом и частыми обострениями в анамнезе, не поддающимися адекватному контролю путем применения длительно действующих бронхолитиков» [1].
Противовоспалительная терапия — рофлумиласт
Частота обострений у пациентов с ХОБЛ связана с выраженностью воспаления. Несмотря на то, что бронходилататоры длительного действия и иГКС могут уменьшить количество обострений, у некоторых пациентов эта терапия не позволяет добиться адекватного контроля над заболеванием. Основным действием иФДЕ-4 является подавление воспаления путем блокирования распада внутриклеточного циклического аденозинмонофосфата [1] — нуклеотида, регулирующего функцию провоспалительных, иммунных и структурных клеток (нейтрофилов, эндотелиальных и эпителиальных клеток дыхательных путей, гладкомышечных клеток дыхательных путей и сосудов, фибробластов [5, 6]). Рофлумиласт является первым в своем классе селективным иФДЕ-4 с выраженным противовоспалительным действием, продемонстрированным как
Рофлумиласт — таблетированный пероральный препарат, для приема 1 раз в сутки в дозировке 500 мг, хорошо сочетается со всеми известными ингаляционными препаратами, используемыми в длительной поддерживающей терапии ХОБЛ, и не взаимодействует с применямыми внутрь (монтелукаст, дигоксин, варфарин, силденафил и мидазолам, антацидными препаратами). Применение мощных индукторов цитохрома Р450 (рифампицина, фенобарбитала, карбамазепина, фенитоина) может привести к снижению терапевтического эффекта рофлумиласта. Комбинированное применение рофлумиласта с ингибитором цитохрома CYP1A2 флувоксамином и ингибиторами CYP3A4 и CYP31A2 эноксацином и циметидином не рекомендуется (может привести к усилению действия и развитию непереносимости) [9]. Не следует назначать рофлумиласт в комбинации с теофиллином. Наиболее частые побочные эффекты — расстройства желудочно-кишечного тракта, потеря веса, психоэмоциональные нарушения (головная боль, бессонница, депрессия).
Эффективность рофлумиласта, усиливающего действие как пролонгированных бронходилататоров, так и иГКС, в улучшении функции легких и снижении частоты и риска обострений у пациентов с среднетяжелым и тяжелым течением ХОБЛ доказана в большом количестве клинических рандомизированных плацебо-контролируемых исследований [10–15], а также метаанализах результатов исследований последних лет. Более того, противовоспалительная терапия рофлумиластом позволяет преобразовать фенотип больных ХОБЛ с частыми обострениями в более стабильную категорию с нечастыми обострениями, как показал совокупный анализ данных двух годовых плацебо-контролируемых исследований [16]. На основании анамнеза обострений за предшествующий год пациенты были разделены на две группы: с частыми обострениями (≥ 2 в течение предыдущего года) и нечастыми обострениями (< 2). В группе частых обострений только у 32,0% пациентов, получавших рофлумиласт в течение года, было отмечено ≥ 2 обострений, тогда как при приеме плацебо этот показатель составил 40,8% (относительный риск (ОР) 0,799; р = 0,0148); т. е. 68% пациентов спустя 12 месяцев терапии рофлумиластом перешли из группы частых обострений в группу нечастых обострений. Риск остаться в группе частых обострений был ниже на 20% при лечении рофлумиластом. Значительно меньшее количество пациентов с ХОБЛ с нечастыми обострениями из группы рофлумиласта через год перешло в категорию пациентов с частыми обострениями, по сравнению с группой плацебо (ОР = 0,768, p = 0,0018). Снижение риска тяжелых обострений (т. е. ассоциированных с госпитализацией или смертью) при лечении рофлумиластом не зависело от сочетанной терапии ДДБА или предшествующего лечения иГКС.
Ретроспективный анализ объединенных результатов четырех годовых исследований с общим количеством участников 5595 [17] показал, что у больных тяжелой и крайне тяжелой ХОБЛ рофлумиласт, по сравнению с плацебо, увеличивал ОФВ1 после бронхолитика (p < 0,05) и достоверно уменьшал выраженность одышки по шкале TDI (транзиторный индекс одышки, 95% ДИ 0,327 (0,166–0,488), независимо от истории обострений, предшествующей терапии иГКС, одновременного приема ДДБА, иГКС или КДАХП.
В метаанализе 11 РКИ [18] с общим числом пациентов 9675 оценивалась эффективность и безопасность рофлумиласта у больных ХОБЛ. Установлено, что длительный прием рофлумиласта (24–54 нед) по сравнению с плацебо:
1) сопровождался достоверным снижением вероятности развития обострений ХОБЛ в среднем на 23% (p < 0,00001);
2) улучшал ОФВ1 до бронходилатации (средневзвешенное различие 53,52 мл; 95% ДИ 42,49 до 64,55; р < 0,00001) в большей степени у больных среднетяжелой и тяжелой ХОБЛ, чем в подгруппе тяжелой и крайне тяжелой, а также обеспечивал прирост других показателей функции внешнего дыхания после бронхолитика (форсированной жизненной емкости — ФЖЕЛ, ОФВ1, объем форсированного выдоха за 6 секунд (ОФВ6), средняя объемная скорость выдоха 25–75, р < 0,00003);
3) не влиял на общий уровень смертности, но был связан со значительным ростом некоторых из часто фиксируемых нежелательных явлений (диарея, тошнота, потеря веса), а также таких симптомов, как головная боль, бессонница. Большинство из нежелательных лекарственных реакций проходили при продолжении лечения.
По данным этого метаанализа, равно как и предыдущего [19], рофлумиласт не улучшал связанное со здоровьем качество жизни, оцененное по Респираторному вопроснику госпиталя Святого Георгия (St. George’s respiratory questionnaire — SGRQ). Сделано заключение, что рофлумиласт является эффективным дополнением к лечению больных ХОБЛ с частыми обострениями и выраженным снижением функции легких, несмотря на достаточно высокий риск нежелательных явлений.
Недавно завершено годовое исследование REACT (Roflumilast in the prevention of COPD Exacerbations while taking Appropriate Combination Treatment) [20] с целью выяснить, способен ли рофлумиласт уменьшить частоту обострений (особенно тяжелых, приводящих к госпитализации) и улучшить легочную функцию у больных ХОБЛ с тяжелым хроническим бронхитом и риском частых обострений, чье заболевание плохо контролируется комбинацией ингаляционных препаратов (фиксированной иГКС/ДДБА или иГКС/ДДБА + ДДАХП). REACT — это годовое двойное слепое, плацебо-контролируемое, многоцентровое исследование с параллельными группами (группа, получавшая рофлумиласт 500 мг/сут, — 968 пациентов, плацебо — 967). В исследование включали больных в возрасте 40 лет и старше с историей курения не менее 20 пачко-лет и диагнозом ХОБЛ с тяжелой бронхиальной обструкцией (постбронходилатационное соотношение ОФВ1/ФЖЕЛ < 0,70 и ОФВ
Исследование показало, что в группе рофлумиласта частота обострений была на 13,2% ниже, чем в плацебо; этот эффект отмечался независимо от сопутствующей терапии ДДАХП. По сравнению с плацебо, лечение рофлумиластом привело к сокращению на 23,9% обострений, требующих госпитализации (ОР 0,761 (95% ДИ 0,604–0,960), р = 0,02). Это различие также оставалось значительным у пациентов, дополнительно принимающих ДДАХП. Кроме того, статистический анализ подтвердил, что рофлумиласт снижал общее количество обострений (р = 0,0047), как среднетяжелых, требующих лечения системными ГКС в сочетании с антибиотиками или без них, так и тяжелых, приводящих к госпитализации и/или смерти.
По сравнению с плацебо, терапия рофлумиластом была связана со значительным увеличением постбронходилатационного ОФВ1 (на 56 мл) и ФЖЕЛ. Достоверный прирост показателей ОФВ1 отмечался независимо от вида проводимой терапии — фиксированной комбинацией иГКС/ДДБА плюс ДДАХП (59 мл, 95% ДИ 39–79) или без ДДАХП (49 мл, 95% ДИ 15–83). Снижение частоты обострений и улучшение показателей функции внешнего дыхания на фоне лечения рофлумиластом в этом и других исследованиях может быть отнесено непосредственно к его противовоспалительным свойствам, поскольку рофлумиласт не оказывает прямого бронхорасширяющего действия [21] и механизм противовоспалительного действия рофлумиласта и иГКС различен [22].
Рофлумиласт отличался высокой сердечно-сосудистой безопасностью. Исследование показало, что препарат не влиял ни на частоту серьезных неблагоприятных событий со стороны сердечно-сосудистой системы, ни на уровень смертности. Не отмечено роста заболеваемости пневмонией, связанного с приемом рофлумиласта.
Побочные эффекты были зарегистрированы у 67% пациентов в группе рофлумиласта и 59% в группе плацебо. Наиболее частыми были обострение ХОБЛ, диарея, потеря веса. Число пациентов, исключенных из исследования в связи с нежелательными явлениями, было в 2 раза больше в группе рофлумиласта, чем в группе плацебо (104, или 11%, против 52, или 5%, соответственно), что согласуется с результатами в других исследованиях [7, 18]. Тем не менее, добавление рофлумиласта к комбинированной ингаляционной терапии не увеличило частоту ожидаемых побочных эффектов. Не отмечено влияния рофлумиласта на общую оценку опросника САТ.
Приведенные нами результаты метаанализов и REACT-исследования имеют важное клиническое значение. Рофлумиласт — первый препарат, ориентированный на конкретную группу пациентов с ХОБЛ тяжелого течения, ассоциированной с хроническим бронхитом и частыми обострениями в анамнезе. Его способность снижать частоту обострений (как среднетяжелых, так и тяжелых), уменьшать количество госпитализаций, а также улучшать легочную функцию дает дополнительные преимущества в ведении больных, у которых сохраняются обострения, несмотря на адекватную комбинированную двойную/тройную ингаляционную терапию. В отличие от большинства препаратов для лечения ХОБЛ, поставляющихся в ингаляционной форме и создающих технические трудности для значительного числа пациентов, рофлумиласт выпускается в виде таблеток для приема внутрь 1 раз в сутки, что повышает приверженность пациентов к такому виду лечения (приверженность к препарату в период исследований составляла от 97% [15] до 99% [20]).
С другой стороны, рофлумиласт вызывает большое количество побочных эффектов, из которых наиболее частые — желудочно-кишечные расстройства; связан с потерей веса, в связи с чем препарат не рекомендуется назначать пациентам с дефицитом массы тела; с большой осторожностью следует назначать рофлумиласт пациентам c тревожными расстройствами, депрессией и суицидальной наклонностью [23]. Несмотря на то, что в большинстве случаев диарея, диспепсия, головная боль проходят при продолжении лечения, в исследованиях отмечен довольно большой процент случаев преждевременного прекращения приема рофлумиласта из-за нежелательных явлений, по сравнению с плацебо (15% против 9% соответственно [19]). Кроме того, как показала количественная оценка индекса соотношения польза/вред (где польза — снижение риска обострений, вред — побочные эффекты), у пациентов с ХОБЛ мужского пола в возрасте < 65 лет с 30% риском умеренных и тяжелых обострений в течение одного года вероятность пользы от такого лечения близка к 0% (индекс был негативным) [24]. Необходимы дальнейшие исследования в этом направлении. Тем не менее, использование рофлумиласта в повседневной практике расширяет диапазон возможностей в лечении больных ХОБЛ. Решение о назначении рофлумиласта, как, впрочем, и любой другой терапии, требует индивидуального подхода в каждом конкретном случае в соответствии с существующими рекомендациями.
Появление новых иФДЭ-4 в ингаляционной форме может свести к минимуму побочные желудочно-кишечные эффекты и потенциально улучшить переносимость высоких доз, а разработка препаратов на основе гибридных молекул иФДЭ-4 и различных бронходилататоров может увеличить эффективность терапии [22, 25]. Такие разработки ведутся [26]; недавно сообщалось о синтезе новой серии гибридов, сочетающих сальметерол и ингибиторы ФДЭ-4 рофлумиласт или фталазинон (другой мощный ингибитор ФДЭ-4), которые, как ожидается, обеспечат активность как бета2-агониста, так и ингибитора ФДЭ-4.
Иммунорегуляторы
Несмотря на достижения современной медицины, инфекции дыхательных путей остаются в числе основных источников заболеваемости, смертности и экономических затрат во всем мире. У 25–50% пациентов с ХОБЛ нижние дыхательные пути колонизированы бактериями, в основном Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis [27]. Микробная контаминация дыхательных путей нередко провоцирует и поддерживает обострения хронического бронхита и ХОБЛ. При этом развивается бактериальное воспаление, усиливается секреция мокроты, ухудшается легочная функция. Один из функциональных и безопасных подходов к профилактике рецидивирующих инфекций дыхательных путей и обострений ХОБЛ — активация адаптивного и врожденного иммунного ответа, что может быть достигнуто при использовании поливалентных бактериальных механических лизатов (ПБЛ) [28]. Эти известные уже около 40 лет препараты (OM-85 Бронхо-Ваксом, ОМ-85 Бронхо-мунал) представляют собой стандартизированный иммуноактивный лиофилизированный экстракт восьми видов (21 штамм) респираторных патогенов:
O. Zagólski и соавт. [29], сравнивая воздействие ПБЛ и аутовакцин на потенциально патогенные микроорганизмы носоглотки, показали, что в случаях колонизации дыхательного тракта Haemophilus influenzae ПБЛ более эффективны, чем аутовакцины (р < 0,01).
Иммуномодулирующее действие ПБЛ связано [30, 31] с активацией Th1-ответа, проявляющейся в повышении продукции интерферона-гамма, подавлением Th2-ответа (снижение продукции интерлейкина (ИЛ) ИЛ-4 и уровня IgE-антител), с повышением активности макрофагов и моноцитов (повышение продукции ИЛ-6, ИЛ-11 и ИЛ-12), с увеличением продукции антител (повышение уровней иммуноглобулинов (Ig) — секреторного IgA, а также IgA, IgM и IgG (IgG4) в сыворотке крови), активацией фагоцитоза (повышение продукции окиси азота, супероксид-аниона, экспрессии рецепторов адгезии), повышением активности NK-клеток.
Даже у пожилых пациентов с ХОБЛ назначение ПБЛ приводит к эффективному иммунному ответу [32], ассоциированному с сокращением числа обострений [33].
На сегодняшний день эффективность и безопасность ПБЛ ОМ-85 (в основном Бронхо-Ваксома) у больных ХОБЛ были продемонстрированы в ряде рандомизированных клинических исследований. В двойном слепом плацебо-контролируемом исследовании [34] 190 из 381 пациента с ХОБЛ получали ПБЛ Бронхо-Ваксом (БВ), остальные — плацебо. Результаты исследования показали, что применение БВ привело к снижению на 30% риска госпитализаций (16% против 23%, р = 0,089) и на 55% их продолжительности (р = 0,037). Этот эффект не зависел от степени выраженности нарушений легочной функции.
Другое исследование [35] подтвердило, что применение БВ у пациентов с ХОБЛ (49 человек) по сравнению с плацебо (41 человек) было связано со значительным снижением случаев, продолжительности и тяжести обострений (р < 0,05), уменьшением симптомов (кашель, количество мокроты, одышка, хрипы в легких (p < 0,05) Аналогичные результаты были получены M. Solèr и соавт. [36] у больных хроническим бронхитом и ХОБЛ нетяжелого течения.
В своей работе H. Tang и соавт. [37] показали, что количество больных ХОБЛ, перенесших два и более обострения, было значительно ниже в группе БВ по сравнению с плацебо (38,7% против 73,1%, p < 0,01), а антибактериальная терапия требовалась значительно реже (37,0% и 63% соответственно, p < 0,05). Добавление ПБЛ к стандартной терапии пациентов с ХОБЛ тяжелого течения с риском частых обострений (группы С и D) снижало количество обострений (2,1 против 2,8) и на 35% продолжительность госпитализаций [38].
Применение ПБЛ БВ дополнительно к антиретровирусной терапии в группе ВИЧ-инфицированных пациентов, у которых отмечается высокий риск рецидивирующих респираторных инфекций и более высокая частота встречаемости ХОБЛ [39], снижало частоту обострений инфекций дыхательных путей, количество связанных с ними госпитализаций и потребность в повторных курсах антибиотикотерапии [40, 41]. Этот эффект был особенно выражен у пациентов с ХОБЛ и у курильщиков без достоверных признаков ХОБЛ.
Таким образом, применение Бронхо-Ваксома в качестве дополнения к стандартной терапии является перспективным подходом к профилактике обострений у пациентов с ХОБЛ (в том числе и ВИЧ-инфицированных).
В метаанализе [28] и систематических обзорах [27, 31] последних лет указано, что убедительных (достигающих статистической значимости) доказательств целесообразности использования ПБЛ для профилактики обострений у больных ХОБЛ пока еще нет из-за небольшого количества исследований на эту тему. Тем не менее, подчеркивается эффективность ПБЛ в снижении интенсивности симптомов, профилактике обострений и сокращении их продолжительности, уменьшении количества и сроков госпитализации. Кроме того, данные исследований свидетельствуют о снижении потребности в лечении антибиотиками у пациентов с ХОБЛ и в группе ВИЧ-инфицированных пациентов. Применение иммуномодуляторов для лечения инфекций респираторного тракта у больных ХОБЛ может быть экономически выгодным за счет сокращения затрат на лечение и, как следствие, уменьшения финансового бремени на пациента, с одной стороны, и на всю систему здравоохранения, с другой [27, 31]. Однако прежде чем регулярное применение такого вида терапии будет включено в рекомендации GOLD, необходимы дополнительные клинические исследования с двойным слепым рандомизированным плацебо-контролируемым дизайном и большим количеством пациентов [1, 28].
Пульмореабилитация
Пульмореабилитация (ПР) является одной из ключевых стратегий в комплексном лечении больных хроническими респираторными заболеваниями, особенно пациентов с ХОБЛ, у которых наблюдается выраженное снижение переносимости физической нагрузки, а эффект от лекарственной терапии может быть значительно усилен путем внедрения реабилитационных программ.
«Пульмореабилитация является комплексной системой мероприятий, основанных на тщательном обследовании пациентов с индивидуальным подбором лечения, включающего физические тренировки, обучение и ориентирование пациентов на поддержание здоровья. Эти мероприятия направлены на улучшение физического и психологического состояния людей, страдающих хроническими респираторными заболеваниями, и обеспечение привыкания пациентов к здоровому образу жизни» [42].
ПР — это терапия с высоким уровнем доказанной эффективности. В результате ПР больных ХОБЛ достигаются позитивные изменения, затрагивающие все аспекты болезни [1]: улучшается способность к физической нагрузке; снижается восприятие одышки; улучшается обусловленное здоровьем качество жизни; уменьшается количество и длительность госпитализаций; уменьшаются тревога и депрессия, связанные с ХОБЛ (все это на уровне доказательности А); кроме того, улучшается функция рук вследствие тренировки силы и выносливости верхней группы мышц, причем достигнутые положительные эффекты долго сохраняются после курса тренировок; улучшаются выживаемость и восстановление после госпитализации по поводу обострения; увеличивается эффективность длительно действующих бронходилататоров (уровень доказательности В); тренировка дыхательных мышц приносит пользу, особенно если сочетается с общей физической тренировкой (уровень доказательности С).
ПР применяется и эффективна на всех этапах лечения: в стационаре, в амбулаторных условиях, на дому [1]. Программа реабилитации зависит от степени тяжести, фазы болезни, осложнений со стороны дыхательной и сердечно-сосудистой систем, сопутствующих заболеваний.
Полноценная реабилитационная программа должна включать в себя физические тренировки, коррекцию нутритивного статуса, обучение и психологическую поддержку, хотя компоненты программ ПР могут значительно различаться.
Кинезитерапия включает лечебную гимнастику (специальные комплексы дыхательной и общей лечебной физической культуры, направленные на максимальную адаптацию пациента к привычному образу жизни), различные виды дозированной ходьбы (простая, скандинавская, терренкур, тредмил), гидрокинезитерапию, занятия на тренажерах (циклических и силовых), аппаратный респираторный тренинг, пространственную гимнастику, катание на лыжах, игровые виды спорта. В России реабилитационные программы включают также физиотерапию (ингаляции, различные способы постурального дренажа, магнитотерапия, лазеротерапия, бальнеолечение, ароматерапия, иглорефлексотерапия, озонотерапия).
Обучение пациентов должно доводить до них информациию о заболевании, физиологии дыхания, методах лекарственной терапии, кислородотерапии и неинвазивной вспомогательной вентиляции легких, о самоконтроле за функцией дыхания, ведении протокола контроля обострений, методике облегчения одышки, улучшения дренажной функции легких, управлении тревогой, способах релаксации, выгоде физических тренировок, поведенческих навыков (отказ от курения, поведение в путешествии, сексуальные взаимоотношения).
В программу реабилитации также входят психологическая поддержка (проводимая посредством предоставления образования, обсуждения в малых группах и релаксационной терапии) и рекомендации по питанию (как лишний, так и недостаточный вес могут быть проблемой у больных ХОБЛ; уменьшение индекса массы тела является независимым фактором риска смертности у этих пациентов [43]). Установлено, что на всех стадиях у больных ХОБЛ отмечаются положительные сдвиги в результате физической тренировки. Пульмореабилитация является краеугольным камнем в ведении больных стабильной ХОБЛ. У больных с нестабильным течением заболевания, недавно перенесших обострение, раннее подключение реабилитационных программ способно сократить сроки пребывания в стационаре, улучшить качество жизни и снизить смертность [44]. Например, проводимая в течение года ПР у амбулаторных больных ХОБЛ способствовала годовому сокращению числа обострений (с 2,8 до 0,8) и количества дней, проведенных в стационаре (с 27,3 до 3,3, p < 0,001), привела к значительному увеличению устойчивости к физической нагрузке, улучшению качества жизни [45]. В настоящее время ПР считается обязательной компонентой лечения больных ХОБЛ.
Цель лечения ХОБЛ — снижение темпов прогрессирования заболевания, ведущего к нарастанию бронхиальной обструкции и дыхательной недостаточности, сокращение частоты и продолжительности обострений, повышение толерантности к физической нагрузке и повышение качества жизни. Адекватная лекарственная терапия ХОБЛ — главное, но не единственное средство борьбы с этим недугом. Наличие большого арсенала немедикаментозных методов лечебного воздействия, в том числе средств физиотерапии, способно достоверно оптимизировать лечебно-реабилитационный процесс.
Литература
- Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких (пересмотр 2014 г.) / Пер. с англ. под ред. А. С. Белевского. М.: Российское респираторное общество, 2014. 92 с., ил.
- Global initiative for chronic Obstructive Lung Disease: global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. Revised 2013. Available from: http://www.goldcopd.org/uploads/users/files/GOLD_Report_2013 Feb13.pdf.
- Agusti A., Calverely P., Celli B. et al. Characterization of COPD heterogeneity in the ECLIPSE cohort // Respir Res. 2010; 11: 122.
- Hurst J. R., Vestbo J., Anzueto A. et al. Susceptibility to exacerbation in chronic obstructive pulmonary disease // N Engl J Med. 2010; Vol. 363: P. 1128–1138.
- Rabe K. F. Roflumilast for the treatment of chronic obstructive pulmonary disease // Expert Rev Resp Med. 2010; Vol. 4: Р. 543–555
- Hatzelmann A., Morcillo E. J., Lungarella G. et al. The preclinical pharmacology of roflumilast — A selective oral phosphodiesterase 4 inhibitor in development for chronic obstructive pulmonary disease // Pulmonary Pharm Therapeutics. 2010. Vol. 23. Р. 235–256.
- Beghe B., Rabe K. F., Fabbri L. M. Phosphodiesterase-4 inhibitor therapy for lung diseases/AJRCCM Articles in Press. Published on 08 May 2013 as 10.1164/rccm.201301–0021 PP.
- Tyrrell J., Qian M., Alonso-Galicia M., Freire J., Tarran R. Roflumilast Aids Airway Surface Liquid Recovery After Cigarette Smoke Exposure In Primary Human Bronchial Epithelia Cultures // Am J Respir Crit Care Med. 2014; 189: A3917.
- Справочник лекарств РЛС, даксас. www.rlsnet.ru.
- Rabe K. F., Bateman E. D., O’Donnell D. et al. Roflumilast — an oral anti-inflammatory treatment for chronic obstructive pulmonary disease: a randomized controlled trial // Lancet. 2005; 366: 563–371.
- Rennard S. I., Calverley P. M., Goehring U. M. et al. Reduction of exacerbations by the PDE4 inhibitor roflumilastethe importance of defining different subsets of patients with COPD // Respir Res. 2011; 12: 18.
- Calverley P. M., Sanchez-Toril F., McIvor A. et al. Effect of 1-year treatment with roflumilast in severe chronic obstructive pulmonary disease // Am J Respir Crit Care Med. 2007; 176: 154–161.
- Fabbri L. M., Calverley P. M., Izquierdo-Alonso J. L. et al. Roflumilast in moderate-to-severe chronic obstructive pulmonary disease treated with longacting bronchodilators: two randomised clinical trials // Lancet. 2009; 374: 695–703.
- Calverley P. M., Rabe K. F., Goehring U. M. Roflumilast in symptomatic chronic obstructive pulmonary disease: two randomised clinical trials // Lancet. 2009; 374: 685–694. AURA,
- O’Donnell D. E., Bredenbroker D., Brose M., Webb K. A. Physiological effects of roflumilast at rest and during exercise in COPD // Eur Respir J. 2012; 39: 1104–1112.
- Wedzicha J. A., Rabe K. F., Martinez F. J. et al. Efficacy of roflumilast in the COPD frequent exacerbator phenotype // Chest. 2013; 143: 1302–1311.
- Rennard S. I., Sun S. X, Tourkodimitris S. et al. Roflumilast and dyspnea in patients with moderate to very severe chronic obstructive pulmonary disease: a pooled analysis of four clinical trials // Int J Chron Obstruct Pulmon Dis. 2014; 9: 657–673. Published online 2014 June 24. DOI: 10.2147/COPD.S55738.
- Yan J-H., Gu W-J., Pan L. Efficacy and safety of roflumilast in patients with stable chronic obstructive pulmonary disease: A meta-analysis // Pulmonary Pharmacology & Therapeutics. 2014; 27: 83–89.
- Chong J., Poole P., Leung B., Black P. N. Phosphodiesterase 4 inhibitors for chronic obstructive pulmonary disease // Cochrane Database of Systematic Reviews. 2011, Issue 5. Art. №: CD002309. DOI: 10.1002/14651858.CD002309.pub3.
- Martinez F. J., Calverley P. M. A., Goehring U. et al. Effect of roflumilast on exacerbations in patients with severe chronic obstructive pulmonary disease uncontrolled by combination therapy (REACT): a multicentre randomised controlled trial // Lancet. 2015, Mar 7; 385 (9971): 857–866. DOI: 10.1016/S0140–6736 (14)62410–7. Epub 2015, Feb 13.
- Rabe K. F. Update on roflumilast, a phosphodiesterase 4 inhibitor for the treatment of chronic obstructive pulmonary disease // Br J Pharmacol. 2011; 163: 53–67.
- Tashkin D. P. Roflumilast: the new orally active, selective phophodiesterase-4 inhibitor, for the treatment of COPD // Expert Opinion on Pharmacotherapy. 2014; 15: 1, 85–96.
- Lipari M., Kale-Pradhan P. B. Vulnerable COPD patients with comorbidities: the role of roflumilast // Ther Clin Risk Manag. 2014; 10: 969–976. Epub 2014, Nov 18. Published online 2014 Nov 18. Doi: 10.2147/TCRM.S55105.
- Puhan M. A., Yu T., Boyd C. M., Ter Riet G. Quantitative benefit-harm assessment for setting research priorities: the example of roflumilast for patients with COPD // BMC Med. 2015 Jul 2; 13: 157. Epub 2015, Jul 2.
- Mulhall A. M., Droege C. A., Ernst N. E. et al. Phosphodiesterase 4 inhibitors for the treatment of chronic obstructive pulmonary disease: a review of current and developing drugs // Expert Opin Investig Drugs. 2015; Sep 30: 1–15.
- Liu A., Huang L., Wang Z. et al. Hybrids consisting of the pharmacophores of salmeterol and roflumilast or phthalazinon: Dual β2-adrenoceptor agonists-PDE4 inhibitors for the treatment of COPD (2013)10.1016/j.bmcl.2012.11.058.
- Braido F., Tarantini F., Ghiglione V. et al. Bacterial lysate in the prevention of acute exacerbation of COPD and in respiratory recurrent infections // Int J Chron Obstruct Pulmon Dis. 2007; 2 (3): 335–345.
- Cazzola M., Anapurapu S., Page C. P. Polyvalent mechanical bacterial lysate for the prevention of recurrent respiratory infections: a meta-analysis // Pulmonary Pharmacology and Therapeutics. 2012; 25 (1): 62–68.
- Zagólski O., Strek P., Kasprowicz A., Bialecka A. Effectiveness of Polyvalent Bacterial Lysate and Autovaccines Against Upper Respiratory Tract Bacterial Colonization by Potential Pathogens: A Randomized Study // Med Sci Monit. 2015 Oct 5; 21: 2997–3002. DOI: 10.12659/MSM.893779.
- Rozy A., Chorostowska-Wynimko J. Bacterial immunostimulants — mechanism of action and clinical application in respiratory diseases // Pneumonol Alergol Pol. 2008, 76: 353–359.
- De Benedetto F., Sevieri G. Prevention of respiratory tract infections with bacterial lysate OM-85 bronchomunal in children and adults: a state of the art // Multidisciplinary Respiratory Medicine. 2013, 8: 33–42. ISSN: 1828–695 X. DOI: 10.1186/2049–6958–8-33.
- Lanzilli G., Traggiai E., Braido F. et al. Administration of a polyvalent mechanical bacterial lysate to elderly patients with COPD: Effects on circulating T, B and NK cells // Immunol Lett. 2013 Jan; 149 (1–2): 62–67. DOI: 10.1016/j.imlet.2012.11.009. Epub 2012 Dec 1.
- Ricci R., Palmero C., Bazurro G. et al. The administration of a polyvalent mechanical bacterial lysate in elderly patients with COPD results in serological signs of an efficient immune response associated with a reduced number of acute episode // Pulm Pharmacol Ther. 2014 Feb; 27 (1): 109–113. DOI: 10.1016/j.pupt.2013.05.006. Epub 2013 Jun 21.
- Collett J. P., Shapiro P., Ernst P. et al. Effects of an immunostimulating agent on acute exacerbations and hospitalizations in patients with chronic obstructive pulmonary disease. The PARI-IS Study Steering Committee and Research Group. Prevention of Acute Respiratory Infection by an Immunostimulant // Am J Respir Crit Care Med. 1997, 156 (6): 1719–1724.
- Li J., Zheng J. P., Yuan J. P. et al. Protective effect of a bacterial extract against acute exacerbation in patients with chronic bronchitis accompanied by chronic obstructive pulmonary disease // Chin Med J (Engl). 2004; 117: 828–834.
- Solèr M., Mütterlein R., Cozma G. Swiss-German OM-85 Study Group: Double-blind study of OM-85 in patients with chronic bronchitis or mild chronic obstructive pulmonary disease // Respiration. 2007, 74 (1): 26–32.
- Tang H., Fang Z., Xiu Q. On behalf of the Broncho-Vaxom Study Group (Shanghai, China): Efficacy and safety of bacterial lysates in patients with chronic obstructive pulmonary disease and exacerbation // ERS Annual Congress. 2011. Abstract number 3358.
- Genda A. M., Davidescu L., Ulmeanu R., Ilisie M. Value of adding treatment with lyophilized bacterial lysates in reducing COPD exacerbations in COPD patients risk group C and D // ERS Annual Congress. Munich 2014. Abstract 3008.
- Crothers K. Chronic obstructive pulmonary disease in patients who have HIV infection // Clin Chest Med. 2007; 28: 575–587.
- Capetti A., Zucchi P., Landonio S. et al. Efficacy and tolerability of OM-85 BV in the prevention of seasonal respiratory infections in HIV-infected patients at high risk of recurrent events // AIDS. 2010 — XVIII International AIDS Conference: Abstract no. TUPE0097.
- Capetti A., Cossu M. V., Carenzi L, Rizzardini G. Four years of immunization with OM-85 BV to prevent respiratory infections in HIV+ patients // Human Vaccines & Immunotherapeutics. 2013; 9 (9): 1849–1851. DOI: 10.4161/hv.25104.
- Spruit M. A., SinghS. J., Garvey C. et al. An Official American Thoracic Society/European Respiratory Society Statement: Key Concepts and Advances in Pulmonary Rehabilitation // American Journal of Respiratory and Critical Care Medicine. 2013. Vol. 188. № 8. P. e13-e64.
- Ries A. L., Bauldoff G. S., Carlin B. W. et al. Pulmonary Rehabilitation. Joint American College Of Chest Physicians/American Association Of Cardiovascular And Pulmonary Rehabilitation Evidence-Based Clinical Practice Guidelines // Chest. 2007; 131 (5 suppl.): 4 S-42 S. DOI: 10. 1378/chest. 06–24188.
- Puhan M. A., Gimeno-Santos E., Scharplatz M. et al. Pulmonary rehabilitation following exacerbations of chronic obstructive pulmonary disease // Cochrane Database of Systematic Reviews. 2011; Issue 10 (Art. № CD005305). DOI: 10.1002/14651858.CD005305.pub3.
- Zwick R. H., Burghuber O. C., Dovjak N. et al. The effect of one year outpatient pulmonary rehabilitation on patients with COPD // Wien Klin Wochenschr. 2008; 120 (15–16): 1–11 (available online from r1 technologies. com).
Ф. Ю. Мухарлямов *, доктор медицинских наук, профессор
М. Г. Сычева**, 1, кандидат медицинских наук
М. А. Рассулова**, доктор медицинских наук, профессор
* ФБГОУ ДПО ИПК ФМБА, Москва
** ГАУЗ МНПЦ МРВСМ ДЗМ, Москва
1 Контактная информация: sytchevameister@gmail.com
Купить номер с этой статьей в pdf