В последние десятилетия в нашей стране наблюдаются стремительные изменения в работе неонатологической службы. Повсеместная организация отделений реанимации и интенсивной терапии новорожденных, широкое внедрение ИВЛ, привлечение в неонатологию специалистов-реаниматологов, освоение множества новых методик, связанных с выхаживанием глубоконедоношенных детей, — все это позволило врачам не только в какой-то мере снизить неонатальную смертность, но и руководствоваться в своей работе новыми, принятыми во всем мире критериями живорождения, выхаживать детей с экстремально низкой массой тела при рождении. Все эти дети плохо адаптируются к внеутробному существованию. Почти у половины из них наблюдаются органические поражения ЦНС гипоксически-ишемического генеза в виде внутрижелудочковых кровоизлияний различной степени тяжести, ишемических очагов, перивентрикулярной лейкомаляции. Их лечение и выхаживание требуют больших материальных затрат и морального напряжения от персонала.
Вместе с тем, наш клинический опыт и данные литературы показывают, что лишь у 10–15% детей неврологическая патология уже в неонатальном периоде является столь серьезной (декомпенсированная гидроцефалия, атрофия мозга, пороки развития, некупирующийся судорожный синдром), что требуется перевод в специализированный неврологический стационар, а неблагоприятный исход ее развития и инвалидность могут быть установлены уже в эти сроки. Остальные дети после соматической адаптации могут и должны находиться в домашних условиях, хотя известно, что в течение почти всего первого года жизни у этих детей сохраняются изменения со стороны бронхолегочной системы, нестабильность гемодинамики, склонность к вирусно-бактериальной инфекции, высокая частота развития рахита, анемии, дисфункции желудочно-кишечного тракта, дискинезии желчевыводящих путей, затяжной дисбактериоз, ферментопатии. Кроме того, у большинства из них имеются проблемы со слухом и зрением и перинатальное поражение ЦНС. Именно поэтому эти дети заслуживают особого внимания со стороны медиков и общества в целом.
Однако на сегодняшний день у нас отмечается значительный разрыв между научно обоснованными высокими технологиями выхаживания недоношенных детей, применяющимися в специализированных клиниках, и последующим их наблюдением в общей амбулаторно-поликлинической сети. Анализ амбулаторных карт наблюдения, проведенный нами в течение 2 лет, показал, что эти дети вызывают большую тревогу у участковых врачей. Отсутствие научно обоснованной методологии ведения таких пациентов становится причиной больших затруднений при выделении первоочередных задач, направленных на коррекцию их соматического состояния. Еще более серьезную проблему представляет собой полное отсутствие научных данных относительно особенностей их нервно-психического и моторного развития, понятия скорригированного возраста и его сопоставления с фактическим. Таким образом, имеются 2 варианта оценки развития детей и, соответственно, 2 прогноза. Первый вариант — «благодушно-спокойное отношение»: «ребенок очень маленький и может значительно отставать от своих сверстников». Данный подход в ряде случаев приводит к поздней диагностике грубого нарушения развития, в связи с чем специальное лечение начинается уже в запущенной стадии, когда состояние ребенка плохо поддается коррекции.
Второй вариант, более распространенный, заключается в «утрировании» неврологической патологии, задержки развития, гипердиагностике патологических состояний, например внутричерепной гипертензии или гидроцефалии (не подтвержденных функциональными исследованиями). В соответствии с этим часто наблюдается не всегда обоснованное назначение длительной дегидратации, раннее включение арсенала стимулирующих средств, что может приводить к обратному результату, замедлять развитие детей. Кроме того, существующая в настоящее время система раздельного наблюдения за таким ребенком — педиатром, неврологом, гастроэнтерологом, пульмонологом и др. — приводит к тому, что каждый специалист, акцентируя внимание только на «своей» патологии, назначает препараты, которые в совокупности ребенок просто не может «усвоить», а в ряде случаев оказывается, что они просто несовместимы.
Таким образом, имеется насущная необходимость разработки идеологии, а также методологии наблюдения, лечения и реабилитации недоношенных детей.
Проблема состоит в том, что в 3–4 мес постнатальной жизни недоношенного ребенка врач не может предсказать вероятность «неблагоприятного неврологического исхода», так как развитие болезни определяется 3 основными моментами — перинатальным поражением мозга, пластичностью мозга и адекватной помощью, т. е. реабилитационными и коррегирующими мероприятиями, проведенными в нужные сроки и с помощью правильно подобранных средств.
В настоящее время в отечественной и зарубежной литературе имеется множество исследований, посвященных выявлению факторов риска реализации неблагоприятного неврологического исхода у недоношенных детей. Знание этих факторов, безусловно, важно для специалиста, однако это еще не дает возможности провести индивидуальную оценку и спрогнозировать, как будет дальше меняться состояние ребенка. Кроме того, практически любой недоношенный младенец в той или иной мере входит в группу риска формирования неврологических заболеваний. Это определяет современные установки, касающиеся его последующего наблюдения в общей амбулаторно-поликлинической сети, которые можно сформулировать следующим образом: «Недоношенный ребенок — это заведомо больной ребенок, и ему требуется с учетом множества неблагоприятных факторов, которые он перенес в перинатальном и неонатальном периодах, постоянное стимулирующее лечение, причем начинать терапию следует как можно раньше, для того чтобы активизировать компенсаторные возможности мозга».
Бытующие сегодня представления практически не позволяют дифференцированно подходить к состоянию детей, так как отсутствуют критерии их индивидуального «здоровья», которые можно объективно оценивать и контролировать.
Первый год жизни любого ребенка характеризуется совершенно уникальными процессами, которые проявляются в приобретении ребенком множества психомоторных навыков: сочетанность и целенаправленность действий, вертикализация и устойчивость, формирование абстрактного мышления (поиск спрятанного предмета), ассоциаций (сравнение животного объекта с нарисованным в книге), игровой деятельности и социального контакта (отражение взаимоотношений ребенка со взрослыми «свой–чужой») и т. д. Для того чтобы малыш мог приобрести все вышеуказанные навыки и за 1 год жизни из абсолютно беззащитного новорожденного превратиться в очаровательного, активного, подвижного, любознательного ребенка, должны реализоваться сложнейшие процессы формирования внутриполушарных и межполушарных связей внутри мозга, связи с периферическими центрами, нервно-мышечной передачи сигнала, наладиться работа нейроэндокринной системы и многое другое, чего мы, к сожалению, не знаем и что является великим таинством развития.
Оценка и понятие развития во все остальные периоды жизни ребенка определяют дифференцированный уровень реализаций возможностей мозга. Но на первом году жизни это, прежде всего, формирование возможностей, а значит, любое новое умение, которое приобретает ребенок, и есть функция его психоневрологического здоровья. Другими словами, поступательное психомоторное развитие ребенка в соответствии с ежемесячными нормативами приобретения навыков и может служить главным критерием здоровья любого ребенка на первом году жизни. Это относится и к недоношенным детям.
Однако для широкого внедрения этой методологии в практику, прежде всего, необходимо решить 3 основных вопроса: как оценивать развитие недоношенного, что является «нормой» для недоношенного ребенка и в каком случае и какую терапию следует проводить.
Существует множество шкал, с помощью которых проводится оценка развития ребенка. В основе их лежит обязательное выделение различных линий развития, т. е. многогранность оценки, что позволяет своевременно определять причину отставания и направлять усилия именно на коррекцию выявленного неблагополучия. Так, мы должны оценить (уже с первого месяца жизни), насколько успешно идет формирование познавательной функции, зрительной, скоординированности действий «глаз–рука», моторной функции, созревание слухоречевого анализатора, какова социальная интегрированность ребенка. При этом необходимо однотипное тестирование всех детей. Во всех случаях желательно лишь прислушиваться к словам родителей, но ответное действие ребенка следует оценивать самому, так как представления и желания родителей могут не совпадать с тем, насколько с неврологической точки зрения ребенок способен выполнить то или иное действие. Для того чтобы ребенок среагировал на предлагаемое действие, необходимо войти с ним в контакт, таким образом, тестирование следует проводить до начала общего осмотра, не раздевая ребенка. Тесты должны иметь высокую чувствительность и специфичность, быть легкими в исполнении, не требовать никакого дополнительного оборудования, кроме 1–2 игрушек, и занимать у врача не более 7–10 мин, чтобы ребенок не устал. Из всех имеющихся шкал в наибольшей степени предъявляемым требованиям отвечает шкала КАТ/КЛАМС. Она разработана Американской академией педиатрии и представляет собой компиляцию всех распространенных шкал, максимально унифицированную и упрощенную, в соответствии с поставленными задачами. Для более углубленного исследования такая шкала, безусловно, не подходит, но является незаменимой для скрининга и быстрой оценки динамики формирования навыков ребенка и обладает большой степенью достоверности.
Данная методика, позволяющая оценить формирование навыков решения наглядных (раздел КАТ) и речевых (раздел КЛАМС) задач, а также развитие моторики ребенка (шкала развития макромоторики), создана для тестирования детей до 2 лет. Сопоставляя возраст развития с фактическим возрастом, определяют коэффициент развития, который равен отношению возраста развития к фактическому возрасту, умноженному на 100. Коэффициент развития высчитывается раздельно по 3 описанным выше параметрам. При их совпадении и соответствии фактическому возрасту или если коэффициент развития больше либо равен 75, считается, что ребенок имеет нормальное развитие. Для доношенных детей коэффициент развития ниже 75 свидетельствует об отставании ребенка, а при различных показателях в 3 системах говорит о диссоциации развития и позволяет выбирать соответствующую тактику коррекционных мероприятий.
Наиболее сложной задачей является определение «нормативов» развития недоношенных детей. Особенно это касается глубоконедоношенных детей, рожденных на сроке менее 32 нед гестации и с массой тела менее 1500 г. Совершенно ясно, что с учетом степени недоношенности, морфофункциональной незрелости, перинатальных патологий нормативы становления психомоторных функций у этих детей отличаются от таковых у их доношенных сверстников.
Были проведены специальные исследования с ретро- и проспективным анализом у большой группы специально отобранных детей с глубокой недоношенностью, которые имели минимальные нарушения в пери- и неонатальном периоде (при отсутствии органического поражения ЦНС и тяжелой соматической патологии) и к 2 годам жизни сравнялись со своими доношенными сверстниками.
При анализе развития детей данной группы установлены следующие закономерности, которые могут служить отправной точкой при обследовании любого недоношенного ребенка. Прежде всего, оценку его моторных и психоэмоциональных возможностей целесообразно начинать только после достижения возраста 40 нед гестации (в среднем у детей с гестационным возрастом 26–28 нед это 3 мес их фактического постнатального возраста). Нормой для этих детей может считаться соответствие 1 мес (4 нед) развития по шкале КАТ/КЛАМС. В последующие 2-3 мес (т. е. практически до 5–6 мес фактического возраста) не отмечается значительного прироста психомоторных навыков — это так называемый «платообразный период развития недоношенного ребенка», связанный с «накоплением мозговых связей». На этом этапе в общепринятой практике у врачей чаще всего возникает мысль о медикаментозном вмешательстве. Однако функциональные и электрофизиологические исследования показывают, что отсутствие внешних проявлений формирования навыков не исключает того, что в мозге могут происходить сложные процессы, которые предопределяют дальнейшее скачкообразное развитие ребенка. Кроме того, данный период жизни недоношенного ребенка требует особого внимания к соматическим проблемам (вопросам вскармивания и адаптации желудочно-кишечного тракта, профилактики и лечения анемии, рахита, витаминно-минеральных нарушений и т. д.), которые чаще всего проявляются именно в это время и могут потенцировать замедление развития.
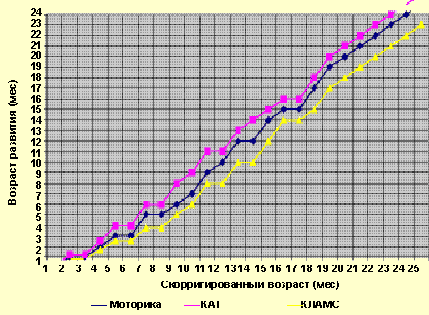
С седьмого-восьмого месяца фактического возраста (скорригированный возраст — 4-5 мес) отмечается выраженный скачок в психомоторном развитии. Так, прирост функциональных возможностей начинает опережать скорригированный возраст на 3-4 нед, к 12-му месяцу жизни — на 5-6 нед, а к 18–20 мес дети ничем не отличаются по развитию от доношенных сверстников 12–14 мес. Достижение уровня доношенных сверстников по моторному развитию происходит к 18–20 мес фактической жизни, по познавательному — к 20 мес, по речевому — к 24 мес жизни.
Развитие языковой функции у недоношенных детей также имеет определенные особенности. Так, лишь с четвертого месяца скорригированного возраста (6-7 мес фактического возраста) у них начинает появляться интонация недовольства, формируются другие виды интонационной выразительности, такие, как гуление, а затем и лепет. Это говорит об активации специфических корковых речевых структур. Появление в эти же сроки адекватной реакции на интонацию взрослых свидетельствует о созревании слухового анализатора. Другими словами, развитие механизмов интонемного поля происходит соответственно скорригированному возрасту, а фонемного — запаздывает на фоне дисфункции стволовых структур, обусловливающих выраженную незрелость артикуляционного аппарата, однако всегда имеет поступательный характер. Несмотря на то что эти особенности характерны для всех глубоконедоношенных детей, необходимо обязательно установить над ними раннее логопедическое наблюдение с целью своевременной коррекции указанных отклонений.
Наиболее наглядно можно представить себе динамику формирования психомоторных навыков в виде графиков развития для скорригированного возраста (рис.).
Выявление отклонения от «условного» норматива при обязательном ежемесячном контроле и обследовании ребенка является показанием к более углубленному анализу и комплексному обследованию, цель которого — выявление патологии, способной нарушать определенную линию развития. Так, если у ребенка отмечается изолированное замедление формирования моторных навыков, можно ограничиться физическими методами воздействия — массажем, физиотерапией, плаванием и т. д. При отсутствии эффекта следует проводить дальнейший дифференциально-диагностический поиск.
При отставании в познавательном развитии и вторичной моторной задержке прежде всего необходимо оценить, какие именно тесты вызывают затруднения. Это позволит выделить состояния, связанные с нарушением функционирования зрительного анализатора, с генетическими заболеваниями, с органическими поражениями центральной и периферической нервных систем. При отсутствии формирования гуления и лепета необходимо исключить тугоухость.
Таким образом формируется система наблюдения за недоношенными детьми. Ребенка необходимо осматривать ежемесячно, с оценкой его психомоторного развития и умений, которые были приобретены за месяц, параметров физического развития, соматического состояния, неврологического статуса и т. д. При выявлении отклонений оценивается возможная причина неблагополучия (это могут быть не только истинно «неврологические» заболевания, но и перенесенные инфекции, нарушения вскармливания, прорезывание зубов и даже неблагополучная домашняя обстановка), а терапевтические усилия направляются на ее коррекцию.
На основании вышеизложенного можно предложить не только алгоритм наблюдения и выявления возможной патологии у недоношенного ребенка, но и лечебную тактику.
Так, дети обычно находятся на втором этапе выхаживания до 40–44 нед гестации, что соответствует 2-3 мес их постнатальной жизни, в зависимости от степени недоношенности. Именно в эти сроки их переводят на амбулаторное наблюдение в общей поликлинической сети или в специализированных центрах. В последующие 3 мес их жизни при отсутствии острых неврологических состояний (резкое увеличение окружности головы, опережающее рост окружности груди, нарастание размеров желудочков мозга по УЗИ, клинические признаки острой внутричерепной гипертензии — рвоты, запрокидывание головки, непрекращающийся крик, гипертермия, судороги — все это требует стационарного лечения) ребенку показаны коррекционные мероприятия. Это, прежде всего, подбор питания, лечение дисфункции желудочно-кишечного тракта — биопрепараты, ферменты, препараты симетикона и др. Необходимо раннее начало профилактики рахита с помощью назначения витамина Д, предупреждение анемии, прием фолиевой кислоты, подбор комплекса витаминов группы А, В и Е. Для улучшения клеточного метаболизма показан препарат элькар (L-карнитин). Для улучшения мозгового кровотока применяются сосудистые средства (кавинтон или цинаризин). По нашему опыту использование дегидратирующих средств требует более строгих показаний, а их эффективность сомнительна.
Массаж в этот период должен быть щадящим, кратковременным (не более 10–20 мин) и направленным на улучшение кровообращения в коже и мышцах. Следует помнить, что лечебный массаж может спровоцировать ухудшение адаптации с развитием синдрома срыгивания, нарушением суточной ритмики, нарастанием возбуждения, в некоторых случаях переходящим в судороги, а также нарушениями сердечной деятельности, вплоть до повторного открытия фетальных коммуникаций.
В 5-6-месячном скоррегированном возрасте у недоношенных детей начинает отчетливо проявляться задержка формирования моторных навыков за счет замедления нормализации тонуса.
В этот период, после необходимых обследований — ЭКГ и ЭЭГ, можно начинать проводить комплекс интенсивных реабилитационных мероприятий — лечебный массаж, физиотерапию, водные процедуры. Из медикаментозных средств используют ноотропные препараты, например пантогам, при необходимости назначают курс церебролизина. В дальнейшем при нормализации состояния и ускорении формирования навыков в соответствии с приведенными выше нормами ребенок может не получать активной терапии. Вместе с тем, отсутствие эффекта от проведенного лечения служит основанием для дальнейшего обследования, повторных реабилитационных мероприятий с диагностикой причины задержки развития и включением всего арсенала средств, применяемых для лечения конкретного заболевания
Такой подход, с успехом использующийся в Центре коррекции развития детей раннего возраста Московского НИИ педиатрии и детской хирургии, позволяет значительно снизить вероятность назначения ребенку необоснованного лечения. Это особенно важно, так как при использовании медикаментозной терапии и применении методик физического воздействия у детей с низкой массой тела при рождении наблюдается большое количество побочных, парадоксальных реакций и осложнений, вплоть до развития судорог, о чем должны быть предупреждены родители и что требует большой ответственности от врача.
По вопросам литературы обращайтесь в редакцию.
Е. С. Кешишян, доктор медицинских наук, доктор
Е. С. Сахарова, кандидат медицинских наук
Московский НИИ педиатрии и детской хирургии МЗ РФ, Центр коррекции развития детей раннего возраста, Москва
Приложения
-
- Психомоторное развитие как критерий неврологического здоровья недоношенного ребенка - Рисунок.
Развитие по КАТ/КЛАМС группы условно здоровых детей с массой тела при рождении менее 1000 г для скорригированных возрастов