Актуальность исследований в области пищевой аллергии обусловлена ростом ее распространенности, значительным снижением качества жизни как непосредственно больных, так и их семей, а также недостаточной разработкой диагностических и терапевтических алгоритмов.
В настоящее время распространенность доказанных побочных реакций на пищевые продукты составляет от 6 до 8% у детей до 3-летнего возраста. Причем в популяционных исследованиях показано, что аллергия к коровьему молоку выявляется у 1,9–3,2% детей младшего возраста, к аллергенам куриных яиц — у 2,6% (среди детей до 2,5 лет), арахису — у 0,4–0,6% среди больных младше 18 лет. Таким образом, в раннем детском возрасте пищевая аллергия чаще всего связана с следующими продуктами: молоко, куриные яйца, арахис, пшеница, соя. В более старшем возрасте среди продуктов, вызывающих тяжелые аллергические реакции, выделяют арахис, грецкий орех, морепродукты. Аллергия к фруктам и овощам достаточно распространена, однако обычно ее клинические проявления не столь выражены. Тяжесть и клиническая картина аллергических реакций, связанных с пищевой аллергией, варьируют в чрезвычайно широком диапазоне. Это обусловливает и множество диагностических ошибок. При ряде заболеваний пищевая аллергия рассматривается как ведущий этиологический фактор. Так, пищевая аллергия выявляется у 30–50% детей со среднетяжелым и тяжелым атопическим дерматитом, у 20% — с острой крапивницей, в подавляющем большинстве случаев внебольничных анафилактических реакций.
Характерной для значительной части детей с пищевой аллергией является ее транзиторность. Так, к 3-летнему возрасту полностью выздоравливают от 70 до 90% детей, ранее имевших проявления пищевой аллергии в виде атопического дерматита. Вместе с тем, данная тенденция выявляется не для всех продуктов. Так, к 5-летнему возрасту у детей с выявленной в год пищевой аллергией в 10% случаев сохранялась гиперчувствительность к коровьему молоку, в 20% — к яйцу и в 60% — к арахису. Необходимо подчеркнуть, что, несмотря на наличие поливалентной сенсибилизации у большинства детей, клинически значимой обычно является сенсибилизация к 1 или 2 пищевым аллергенам.
Основополагающим принципом профилактики и лечения пищевой аллергии является диета. Диета основана на исключении продуктов, к к��торым установлена гиперчувствительность. При наличии поливалентной сенсибилизации, вероятно, более целесообразной является диета, включающая только продукты, к которым не установлена гиперчувствительность. Показано, что элиминационная диета в случае поливалентной пищевой аллергии может приводить к гипотрофии. Врачи должны осознавать, что необоснованные исключения продуктов приводят к отказу от соблюдения диеты и влияют на психологическое состояние больных.
Родители и дети должны быть осведомлены о необходимости контролировать скрытые источники поступления пищевых аллергенов. Вместе с тем, в ряде случаев выполнить эту задачу оказывается довольно сложно. Так, у 35–50% больных с аллергией к арахису отмечаются случаи употребления данного продукта в течение 3-4-летнего периода наблюдения. Важным представляется исключение ситуаций, сопряженных с высоким риском, к которым относятся еда в местах общественного питания, контакт с ингаляционными пищевыми аллергенами (рыба, морепродукты, яйца, орехи) детей с тяжелыми аллергическими реакциями.
Элиминационная диета не должна основываться на исключении продуктов только с учетом возможности перекрестной гиперчувствительности. В этом случае для отказа от того или иного продукта должны иметься достаточно веские основания — такие, как связь его употребления с конкретными симптомами. Это особенно важно для больных с поливалентной гиперчувствительностью.
Значимый продукт исключается из рациона не менее чем на 1-2 года. Вопрос о дальнейшем проведении элиминационной диеты решается на основании результатов повторного тестирования. Дети младшего возраста чаще «перерастают» пищевую аллергию, однако это может происходить и в более старшем возрасте. Приблизительно у трети детей исчезает гиперчувствительность к пищевому аллергену при его элиминации в течение 1-2 лет. Возможность исчезновения гиперчувствительности у детей показана даже по отношению к такому «жесткому» аллергену, как арахис, что определяет важность проведения мониторинга этих больных.
Наряду с диетотерапией применяют медикаментозные методы лечения пищевой аллергии. Широкое распространение в лечении пищевой аллергии получили препараты, направленные на блокирование действия медиаторов аллергии и предупреждающие их высвобождение. Антигистаминные средства могут быть эффективны в отношении уменьшения симптомов оральной аллергии, крапивницы, отека Квинке. В то же время эффективность лечения атопического дерматита с использованием H1-блокаторов невысока.
К препаратам превентивного действия относятся задитен (кетотифен) и хромогликат натрия (интал, кромолин натрия, налкром). Задитен оказывает выраженное мембраностабилизирующее действие на тучные клетки, что приводит к снижению высвобождения медиаторов воспаления. Задитен эффективен при длительном применении (3–6 мес).
Основным принципом местной терапии атопического дерматита у детей является ее этапность, учитывающая как степень активности воспаления, так и возрастные морфофункциональные особенности кожи ребенка. Целями наружной терапии атопического дерматита являются:
- подавление аллергического воспаления;
- устранение сухости кожи;
- борьба со вторичным инфицированием пораженных участков кожи.
Наиболее эффективными противовоспалительными препаратами являются глюкокортикостероиды. Топические стероиды показаны как в острой, так и в хронической фазах атопического дерматита. При своевременном применении эффективны короткие курсы наружных кортикостероидов, позволяющие достаточно быстро добиться ремиссии атопического дерматита. Среди наружных кортикостероидов, используемых у детей, предпочтение отдается препаратам, обладающим минимальными побочными действиями, таким, как локоид, элоком, адвантан. К наиболее распространенным побочным эффектам местных глюкокортикоидов относятся их способность к утончению эпидермиса и дермы, развитие аллергического контактного дерматита как к пропиленгликолю, так и непосредственно к стероидным компонентам. Кроме того, при назначении сильных стероидных препаратов необходимо учитывать, что наличие грибковой инфекции является противопоказанием к их применению.
Фторсодержащие кортикостероиды не следует назначать детям первых 3 лет жизни. Кроме того, их не рекомендуется применять на область лица, шеи, в естественных складках кожи и аногенитальной области, независимо от возраста.
Среди других противовоспалительных препаратов достаточно эффективны наружные средства, содержащие дегти, нафталан, окись цинка, папаверин, дерматол, фракцию 3 АСД. Они значительно уступают кортикостероидам в отношении активности подавления воспаления и применяются при легком и среднетяжелом течении атопического дерматита.
Удобным представляется применение адвантана, выпускающегося в разных фармакологических формах. При этом назначение адвантана должно быть адекватно морфологическим признакам активности кожного воспаления: мокнутие — эмульсия, инфильтрация — мазь.
Дети с анафилактическими реакциями на пищевые аллергены обязательно должны иметь при себе набор, включающий адреналин для аутоинъекции и H1-блокатор для парентерального введения. Кроме того, необходимо носить с собой описание возможных симптомов, точный диагноз пищевой аллергии, а также план неотложных мероприятий.
При наличии респираторных проявлений пищевой аллергии, в зависимости от выраженности симптомов, используются бронходилятаторы, ингаляционные глюкокортикоиды, антигистаминные препараты.
Специфическая иммунотерапия у детей с пищевой аллергией проводится исключительно редко. Более того, с учетом естественного течения пищевой аллергии, заключающегося в развитии толерантности у значительной части детей, использование специфической иммунотерапии должно быть хорошо аргументировано.
В настоящее время большое значение придается профилактике развития атопических заболеваний, в частности пищевой аллергии. Внутриутробно ребенок находится в стерильных условиях, поэтому в первые часы после рождения происходит интенсивная колонизация кожи и слизистых микроорганизмами. Одновременно ребенок начинает получать энтеральное питание.
Причем, учитывая, что лактация у матерей еще не установилась, детям в роддомах часто и необоснованно назначается докорм заменителями грудного молока. Особенностью органов пищеварения новорожденных детей является способность всасывания крупных белковых молекул нерасщепленными. В случае грудного вскармливания этот процесс не вызывает каких-либо последствий. Однако раннее введение в рацион формул на основе коровьего молока обусловливает риск сенсибилизации детей, клинических проявлений атопических заболеваний, развития иммунопатологических реакций к пищевым аллергенам.
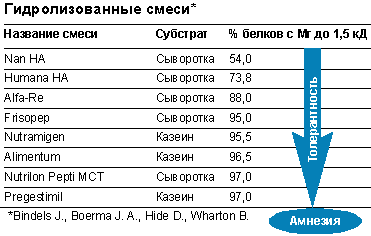
В последние годы разработан ряд специальных формул на основе коровьего молока с низкой степенью гидролиза (табл. 1). Эти формулы предназначены для вскармливания здоровых детей с целью профилактики развития атопических заболеваний. Кроме того, низкая степень гидролиза, с одной стороны, способствует профилактике, с другой, сохранению иммунологической памяти о чужеродном антигене и формировании толерантности.
В связи с этим нами была проведена работа, основной целью которой явилась комплексная профилактика сенсибилизации организма ребенка. Дети наблюдались от момента рождения до достижения возраста 8–10 мес.
В качестве профилактического питания нами использовалась смесь «НАН гипоаллергенный». Это адаптированная молочная смесь для вскармливания детей с рождения. Содержит частично гидролизованный сывороточный белок, что позволяет снизить антигенные свойства смеси, одновременно не угнетая становление ферментативной активности пищеварительной системы ребенка. Основная исследуемая группа составила 126 детей, которые наблюдались с момента рождения до 10-месячного. В контрольную группу вошли 50 детей в возрасте от 7 до 12 мес.
40 детей из основной группы находились на естественном вскармливании до 4–6 мес, а затем были переведены на «НАН гипоаллергенный». Атопический дерматит в этой группе был отмечен у 3 детей. Остальные 86 малышей с рождения находились на смешанном вскармливании. Атопический дерматит был выявлен у 5 детей. Один ребенок был переведен с «НАН гипоаллергенный» на соевое питание.
Анализ данных контрольной группы показал, что атопический дерматит развился у 20 детей. Из них: на естественном вскармливании не находилось ни одного ребенка, а искусственное или смешанное вскармливание получали: с первого месяца — 5 детей (25%), со второго месяца — 9 детей (45%), с третьего-четвертого месяца — 6 детей.
30 детей из контрольной группы были здоровы. При этом на естественном вскармливании находились 12 детей, искусственное и смешанное вскармливание получали: с первого месяца — 6 детей (20%), со второго — 8 (27%), с третьего-четвертого — 4 детей (13%). Физическое развитие детей в исследуемой и контрольной группах соответствовало центильным нормативам. Анализ характера стула и спектр кишечной флоры при естественном вскармливании и вскармливании «НАН гипоаллергенный» достоверных различий не выявил.
Таким образом, в результате проспективного исследования эффективности смеси с низкой степенью гидролиза «НАН гипоаллергенный» для профилактики развития пищевой аллергии у детей раннего возраста было показано.
- «НАН гипоаллергенный» является эффективной смесью для профилактики пищевой аллергии и выработки в дальнейшем толерантности к пищевым аллергенам.
- Данное гипоаллергенное питание является полноценным временным или полным заменителем молока при невозможности вскармливания грудным молоком в связи с гипогалактией, заболеванием матери гнойным маститом, заболеванием ребенка (госпитализация в стационар).
- При восстановлении лактации дети полностью переходили на материнское молоко, которое обладает более сладким вкусом, по сравнению с «НАН гипоаллергенным».
- Не отмечено случаев отказа детей от «НАН гипоаллергенного» — приятный вкус (горьковатое послевкусие), выявлены хорошие органолептические свойства продукта.
- Дети хорошо усваивают смесь, у них отсутствуют диспепсические явления (запоры, метеоризм, жидкий стул), малыши хорошо прибавляют в весе.
- При введении каш в виде прикорма можно использовать «НАН гипоаллергенный» в качестве основы.
А. И. Хавкин, кандидат медицинских наук
А. Н. Пампура, доктор медицинских наук
О. И. Герасимова
Московский НИИ педиатрии и детской хирургии МЗ РФ, РГМУ