Резюме
Введение. Нередко считают, что подагра – это нераспространенное заболевание и поэтому она не представляет большого интереса для врачей широкого профиля. Однако заболеваемость подагрой в мире неуклонно растет, что объясняется увеличением в популяции лиц с гиперурикемией. Аллергические реакции, несоблюдение режима лечения, лекарственные взаимодействия, а иногда и неэффективность гипоурикемической терапии приводят к тяжелому течению заболевания. Подагра нередко протекает в сочетании с такими патологиями, как ожирение, сахарный диабет, артериальная гипертензия, и другими. В настоящее время представляет большой интерес течение коронавирусной инфекции на фоне подагры. Учитывая Временные методические рекомендации Минздрава России (версия 17 от 14.12.2022) «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», пациенты с иммуновоспалительными ревматическими заболеваниями представляют особые группы больных. При их инфицировании вирусом SARS-CoV-2 необходимо прервать лечение стандартными базисными противовоспалительными препаратами (метотрексат, лефлуномид, азатиоприн), генно-инженерными биологическими препаратами (ингибиторы фактора некроза опухоли-α, интерлейкинами-6, 17, 12/23, 23, блокаторами костимуляции Т-клеток, анти-В клеточными препаратами (ритуксимаб, белимумаб). Госпитализация в стационар должна осуществляться только по ургентным показаниям с предоставлением лабораторных данных об отсутствии инфицирования SARS-CoV-2.
Цель работы. Данная статья раскрывает детали течения коронавирусной инфекции у пациентки с иммуноопосредованной подагрой с аллергией на все противоподагрические препараты и отсутствием в течение более 30 лет специфической гипоурикемической терапии.
Результаты. Тяжесть состояния определяли состоявшееся кровотечение из стероидной язвы желудка, вторичная недостаточность надпочечников на фоне регулярного и бесконтрольного приема кортикостероидов и нестероидных противовоспалительных препаратов. Также состояние расценивалось как тяжелое за счет симптомов интоксикации, гипертермии, астеновегетативного и диарейного синдромов. У пациентки была визуализирована хроническая инфекция кровотока в виде вегетации на трикуспидальном клапане, повышение маркеров сепсиса и системного воспаления, что было интерпретировано как проявление бактериального сепсиса. Однако в связи с отсутствием динамики на фоне проводимой антибактериальной терапии (сохранение лихорадки, увеличение количества тофусов в области кистей и стоп, прогрессирование артралгии) было предположено, что это связано с основным заболеванием и развитием самостоятельного иммунного механизма повреждения внутренних органов и отложением тофусов на трикуспидальном клапане. Учитывая клиническую картину заболевания и данные лабораторно-инструментального обследования, диагноз бактериального сепсиса был исключен и состояние расценено как иммуноопосредованное сепсисоподобное тяжелое течение подагры при отсутствии лечения с вторичным амилоидозом внутренних органов и отложением тофусов в том числе на трикуспидальном клапане. Дополнительно к лечению с целью купирования системной иммунной воспалительной реакции был назначен олокизумаб (160 мг/мл – 0,4 мл подкожно). После введения препарата отмечались постепенная нормализация температуры тела, уменьшение болевого, суставного синдрома и показателя уровня интерлейкина-6. Таким образом, терапия олокизумабом принесла существенный положительный эффект и способствовала стабилизации состояния пациентки.
Заключение. Следует учитывать, что у пациентов с иммуноопосредованными заболеваниями острые инфекции могут протекать в сепсисоподобной форме и должны оцениваться комплексно, а также должна инициироваться ранняя упреждающая противовоспалительная терапия.
Конфликт интересов. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
Коморбидность различных соматических патологий с острой инфекцией оказывает существенное влияние на течение и исход заболеваний [1]. В ряде случае имеется дополнительная проблема в выборе лечебной тактики с учетом аллергологического анамнеза пациента [2]. При новой коронавирусной инфекции (НКИ) существует ряд ограничений к ипользованию пациентами базисной терапии основного заболевания, например, отмена приема метформина и перевод на инсулинотерапию во время лечения инфекции [3]. С особой настороженностью необходимо относиться к пациентам с ревматологическими заболеваниями с предшествующей иммуносупрессивной терапией, что, как известно, утяжеляет течение НКИ [4]. Среди них больные подагрой считаются относительно управляемыми и стабильными на фоне применяемой терапии [5]. Особую категорию представляют пациенты с гиперсенсибилизацией к специфической гипоурикемической терапии, которые бесконтрольно и безответственно принимают большие дозы нестероидных противовоспалительных препаратов (НПВП) и используют глюкокортикостероиды (ГКС) в качестве симптоматической противовоспалительной и противоболевой терапии [6]. Такое бесконтрольное лечение может провоцировать обострение основного заболевания, а при наличии подагры приводит к увеличению концентрации мочевой кислоты (МК) в организме. МК относится к продуктам обмена пуринов и является молекулярным паттерном, ассоциированным с повреждением различных органов и систем, в том числе – с повреждением почек кристаллозависимым и независимым механизмами [7, 8]. Несмотря на описанные в различных исследованиях серии случаев с комплексом гиперкатаболических процессов, проявляющихся тяжелой гиперурикемией, гиперфосфатемией и гиперкалиемией, оценка связи между уровнем МК в сыворотке крови и клиническими исходами у пациентов с COVID-19 остается ограниченной [9].
Представляем клинический случай сепсисоподобного тяжелого течения НКИ на фоне нелеченой подагры в течение более 30 лет у женщины 61 года с аллергией на все известные противоподагрические лекарственные препараты и бесконтрольным использованием нестероидных и стероидных противовоспалительных препаратов, которые спровоцировали желудочное кровотечение.
Клинический случай
11.08.2022 г. в клинику инфекционных болезней Краевой клинической больницы № 2 поступила женщина С., 61 года, с направительным диагнозом «U07.1 Коронавирусная инфекция, лабораторно подтвержденная, средней степени тяжести». Из анамнеза заболевания известно, что считает себя больной с 01.07.2022 г., начало заболевания острое с лихорадки до 38-39 °С в течение 5 дней, миалгии, боли в суставах. Из сопутствующих заболеваний: в течение более 30 лет страдает первичной метаболической подагрой, тяжесть течения которой осложняется верифицированной аллергией на все известные противоподагрические препараты и постоянным бесконтрольным приемом ГКС. Пациентка не обратилась за медицинской помощью, так как расценила свое состояние как обострение подагры, и самостоятельно начала терапию дексаметазоном инъекционно в течение трех дней по схеме 8-4-4 мг, Дипроспаном (2 мг + 5 мг/мл) – по 2 мл внутримышечно ежедневно, без положительного эффекта. На фоне лечения сохранялась лихорадка, нарастала слабость, симптомы астении и появился жидкий многократный неоформленный водянистый зеленый стул до 10 раз в сутки, дважды кратковременно теряла сознание.
В связи с прогрессирующей резкой слабостью вызвала скорую медицинскую помощь, состояние было расценено как обострение хронического панкреатита, в связи с чем пациентка направлена на госпитализацию в терапевтическое отделение Владивостокской клинической больницы № 4. При первичном обследовании 10.07.2022 г. носоглоточные смывы на коронавирус SARS-CoV-2 отрицательные. Проведено рентгенологическое обследование – мультиспиральная компьютерная томография органов грудной клетки и брюшной полости (МСКТ ОГК и БП) – патология органов дыхания отсутствовала, отмечены признаки хронического панкреатита и поликистоза почек.
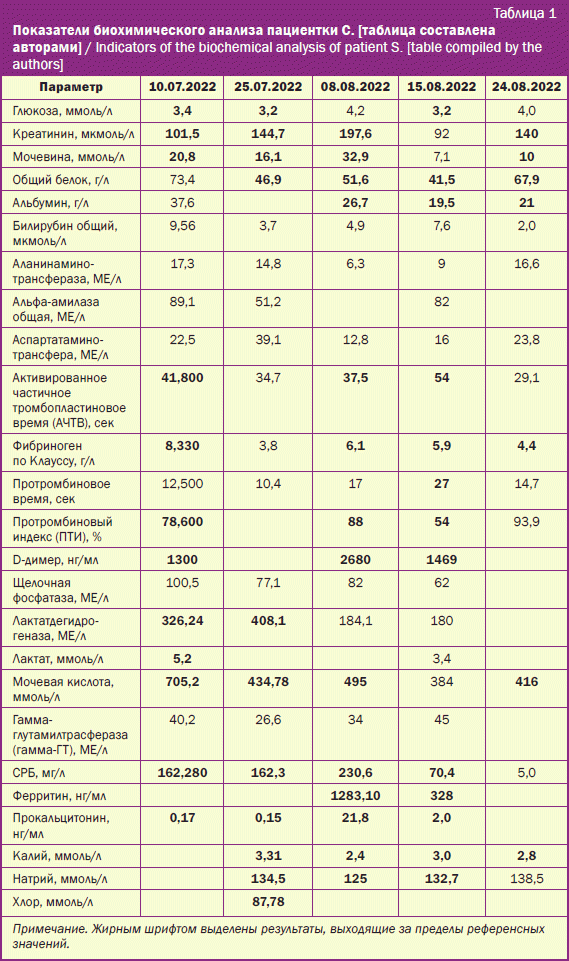
По результатам лабораторного обследования отмечались гипогликемия, уровни креатинина, мочевины, МК превышали до двух раз референсные значения, были повышены показатели острофазных белков – С-реактивного (СРБ) и фибриногена, а также наблюдались лейкоцитоз с тромбоцитозом (табл. 1). Состояние расценивалось как суперинфекция на фоне иммуносупрессии. Назначена антибактериальная терапия (АБТ) – цефтриаксон по 2 г 2 раза в день.
На фоне проводимой антибактериальной и спазмолитической терапии состояние пациентки не улучшалось, и симптомы прогрессировали с сохраняющейся ежедневной лихорадкой в вечернее время и возрастанием температуры до 39 °С, в связи с чем больную повторно обследовали на SARS-CoV-2. Полимеразная цепная реакция (ПЦР) на наличие РНК SARS-CoV-2 оказалась положительной, и пациентка была переведена в инфекционный госпиталь Владивостокской клинической больницы № 1.
Показатели клинического анализа крови пациентки С. при поступлении в терапевтическое отделение представлены в табл. 2.
При поступлении 21.07.2022 г. состояние пациентки квалифицировалось как тяжелое, обусловленное синдромом системной воспалительной реакции с лихорадкой (повышение температуры тела до 39 °С), лейкоцитозом (32,3 × 109/л), тромбоцитозом (2118 × 109/л), лейкоцитурией, протеинурией, повышением уровня прокальцитонина, креатинина (160 ммоль/л). На основании клинических данных установлен диагноз: «Сепсис неуточненной этиологии», начата АБТ препаратами резерва – ванкомицином (по 1,0 г 2 раза в день), меропенемом (по 1,0 г 1 раз в день) внутривенно капельно.
По данным эхокардиографии (ЭхоКГ) обнаружены незначительные дегенеративные изменения аортального клапана, образование трикуспидального клапана (мелкая вегетация до 0,5 см), диастолическая дисфункция левого желудочка I типа.
Учитывая результаты инструментальных и лабораторных методов диагностики, а также сопутствующий хронический иммунокомпрометированный фон, заподозрен инфекционный эндокардит нативного трикуспидального клапана, скорректирована АБТ (ванкомицин заменен на линезолид). Однако состояние продолжало ухудшаться, нарастала слабость, в том числе мышечная, сохранялись лихорадка, выраженные артралгии, миалгии и жидкий водянистый стул до 20 раз в сутки. По данным лабораторного обследования отмечалось повышение показателей, указывающих на гипопротеинемию, гипокалиемию, гипогликемию, гипокальциемию, а также увеличение острофазных белков. Симптомы основного заболевания быстро прогрессировали, резко увеличилось количество тофусов в области кистей и стоп (рис.), скованность в суставах кистей и стоп, коленных и плечевых, боли в суставах, достигающие «простынных» по своей интенсивности, боли в животе.
Несмотря на тяжесть состояния по семейным обстоятельствам пациентка покинула стационар 29.07.2022 г., написав письменный отказ от госпитализации. Дома рекомендованное лечение не проводила, амбулаторно не наблюдалась. Отрицательная динамика состояния нарастала в течение недели с выраженными симптомами астении и мышечной слабости на фоне продолжающегося диарейного синдрома и появлением кала черного цвета, также сохранялась лихорадка. Повторно вызвала скорую медицинскую помощь, и вновь была доставлена в терапевтическое отделение с направительным диагнозом «Обострение хронического панкреатита».
При поступлении в стационар проведено обследование – повторно МСКТ ОГК – патологии со стороны органов грудной клетки не обнаружено, по данным ультразвукового исследования (УЗИ) ОБП и почек – без динамики. Осмотрена хирургом – данных за острую хирургическую патологию не выявлено, назначена диагностическая фиброгастродуоденоскопия (ФГДС), также осмотрена неврологом (исключена острая неврологическая патология). 10.08.2022 г. получен положительный результат носоглоточного смыва на наличие коронавируса, в связи с чем пациентка вновь переведена в инфекционное отделение Краевой клинической больницы № 2. При проведении эндоскопического исследования обнаружена язва желудка антрального отдела до 1,5 см в диаметре с признаками состоявшегося кровотечения. В анамнезе в 2021 г. отмечалось кровотечение из язвы двенадцатиперстной кишки.
Объективно при поступлении: состояние тяжелое за счет выраженного интоксикационного и болевого синдрома, системного воспаления, постгеморрагического анемического синдрома, хронической болезни почек (ХБП).
Положение активное, мышечный тонус снижен. Отмечаются множественные тофусы в области грудино-ключичного сочленения справа, дистальных и проксимальных межфаланговых суставов обеих кистей, на тыльной стороне запястья слева, в областях локтевых отростков, плюснефаланговых суставов с латеральной стороны, проксимальных межфаланговых суставов стоп, латерального предплюсно-плюсневого сустава слева. Кожа над тофусом гиперемирована, сквозь нее просвечивают белые кристаллы МК.
Телосложение астеническое, питание понижено, больная кахексична, кожа бледно-медной окраски, эластичная, сухая, тургор снижен, высыпаний нет, подкожно-жировая клетчатка выражена слабо. Определяются периферические отеки, пастозность стоп и голеней. Слизистая конъюнктив бледно-розовая, влажная, склеры бледные. Температура – 38,2 °С.
Нервно-психическая сфера: сознание ясное, свободно вступает в контакт, психоэмоциональный фон снижен, плаксива, подавлена, просит облегчить ее страдания, интеллект соответствует полученному образованию и жизненному опыту, менингеальные симптомы отсутствовали.
Сердечно-сосудистая система: артериальное давление (АД) – 70/40 мм рт. ст., частота сердечных сокращений – 111 в мин, тоны сердца приглушены, ритмичные, на трикуспидальном клапане прослушивается систолический шум, границы сердца не расширены. Пульс на лучевой артерии – 111 ударов в мин, ритмичный, слабого наполнения и напряжения, содружественный.
Грудная клетка правильной формы, равномерно участвует в акте дыхания, вспомогательная мускулатура не задействована, частота дыхания – 17 в мин. Дыхание жесткое, без хрипов, проводится во все отделы легких. Перкуторно – нормальный легочный звук, SpO2 – 98% при дыхании атмосферным воздухом.
Язык розовый, сухой, обложен белым налетом.
Живот обычных формы и размера, мягкий, умеренно болезненный при пальпации в эпигастрии, активно участвует в дыхании, передняя брюшная стенка без видимых изменений. При перкуссии – тимпанит. Симптомов раздражения брюшины нет. Печень плотноэластической консистенции, размер по Курлову – 10 × 9 × 8 см, край выступает из-под реберной дуги на +0,5 см, ровный, безболезненный, заострен. Селезенка не увеличена и не пальпируется.
Стул жидкий, неприятного резкого запаха, со слизью, зелено-оливкового цвета с темно-коричневыми комками, дефекация (16 раз в сутки) и мочеиспускание неконтролируемые.
Визуально поясничная область без изменений, при пальпации почки не определяются, мочеиспускание не затруднено, в памперс, безболезненное, учащенное.
По данным лабораторного обследования обращали на себя внимание прогрессирующие анемия (показатель гемоглобина – 64 г/л), гипокалиемия, гипонатриемия, гипопротеинемия и гипоальбуминемия с диспротеинемией (данные электрофореза белковых фракций), гипокоагуляция (удлинение АЧТВ до 45 сек и уменьшение ПТИ до 54%). Отмечалось повышение ферритина (более 1000 мг/л), уровня D-димера (1500 нг/мл), фибриногена (8 г/л), показателя СРБ (230 мг/л), прокальцитонина (21,8 нг/л). Прогрессирующая почечная недостаточность с повышением уровня креатинина до 197 мкмоль/л, что соответствует ХБП С3Б стадии со скоростью клубочковой фильтрации 28,5 мл/мин/1,7 м
Клиническое состояние пациентки было расценено как тяжелое, тяжесть определялась явлениями бактериального сепсиса, учитывая предполагаемую хроническую инфекцию кровотока в виде бактериального эндокардита по данным ЭхоКГ. На основании указанного состояния проведена коррекция АБТ с назначением цефепима (2,0 г внутривенно 2 раза в день), амикацина (1,0 г внутривенно 1 раз в день), ванкомицина (500 мг/внутрь 4 раза в день). Учитывая продолжающуюся диарею, водно-электролитные изменения (гипокалиемия и гипонатриемия), продолжалась коррекция водно-электролитного баланса путем инфузии гипертонических растворов хлоридов калия и натрия. Для деконтаминации кишечной флоры назначен метронидазол (500 мг внутрь 3 раза в день) и препараты диоктаэдрического смектита в целях купирования диареи и адсорбции.
Проводилась коррекция анемического синдрома препаратами двухвалентного железа (Айронагард) и гемокомпонентная терапия. На фоне проводимого лечения отмечалась, с одной стороны, позитивная динамика в отношении купирования диарейного синдрома, стабилизация водно-электролитного обмена, а с другой – сохранение лихорадки, интенсивного болевого и суставного синдромов, наблюдалась прогрессирующая гипопротеинемия и гипоальбуминемия, что клинически характеризовалось появлением отечного синдрома. Отмечались высокие показатели острофазных белков и интерлейкина-6 (ИЛ-6 – 560 пг/мл), сохранялись тромбоцитоз и лейкоцитоз. При этом трехкратное бактериологическое исследование крови на стерильность и гемокультуру, выполненное в разные периоды заболевания, не показало роста микрофлоры.
Проанализировав совместно с ревматологом клиническую картину заболевания и данные лабораторно-инструментального обследования, мы исключили бактериальный сепсис, а состояние было расценено как иммуноопосредованное сепсисоподобное тяжелое течение подагры при отсутствии лечения со вторичным амилоидозом внутренних органов и отложением тофусов, в том числе на трикуспидальном клапане [10]. Для купирования системной иммунной воспалительной реакции был назначен олокизумаб (160 мг/мл – 0,4 мл подкожно). После введения препарата отмечались постепенная нормализация температуры тела, уменьшение болевого и суставного синдромов и показателя уровня ИЛ-6 (6,5 пг/мл). После выписки из стационара пациентке однократно подкожно вводился олокизумаб в дозе 160 мг/мл – 0,4 мл, после чего в течение 6 месяцев отмечалась ремиссия подагры и подагрического артрита со снижением уровня СРБ и МК до референсных значений. Наблюдается по месту жительства в поликлинике.
Клинический диагноз: основной – коронавирусная инфекция, подтвержденная, средней степени тяжести; конкурирующий – подагра, первично-метаболическая, подагрический артрит, подагрическое поражение почек, первично сморщенная почка, тофусы. ХБП, 3Б стадия.
Осложнения: иммуноопосредованное системное воспаление. Стероидная язва желудка, осложненная кровотечением от 10.08.2022 г. Анемия смешанного генеза: анемия хронических заболеваний гипохромная, постгеморрагическая, тяжелой степени тяжести и на фоне ХБП. Лейкемоидная реакция по миелоидному типу и реактивный тромбоцитоз, ассоциированные с хронической инфекцией мочевыводящих путей, течением подагры с тофусами и подагрическим полиартритом.
Сопутствующий диагноз: хронический паренхиматозный панкреатит с внешнесекреторной недостаточностью. Стероидная язва двенадцатиперстной кишки, осложненная кровотечением в 2021 г. Хронический интерстициальный нефрит, обострение. Вторичная надпочечниковая недостаточность.
Обсуждение
Данный клинический случай интересен тем, что на первом этапе в нескольких лечебных учреждениях города пациентке диагностировали бактериальный сепсис, причиной которого считали хроническую инфекцию кровотока у иммунокомпрометированного лица, что визуализировалось в виде мелкой вегетации на трикуспидальном клапане и сопровождалось повышением уровня прокальцитонина. С другой стороны, сложность ведения такой пациентки определялась поливалентной аллергией в виде отека Квинке и анафилактического шока на все известные доступные гипоурикурические препараты и состоявшимся кровотечением стероидной язвы желудка, что являлось противопоказанием к назначению НПВП и ГКС. Третья серьезная проблема заключалась в развитии вероятной вторичной хронической надпочечниковой недостаточности на фоне постоянного потребления ГКС и длительного диарейного синдрома, связанного с хроническим панкреатитом, подагрой и антибиотик-ассоциированным энтероколитом. Важная клиническая особенность заключалась в наличии выраженного болевого и суставного синдромов, обусловленных обострением подагры и острым воспалением множественных тофусов. Единственной группой препаратов для успешной терапии с учетом низкого АД, стероидной язвы и поливалентной аллергии оказались трициклические антидепрессанты (пипофезин). Такая клиническая ситуация возможна при сочетании двух иммуноопосредованных заболеваний – подагры и НКИ.
Заключение
Приведенный клинический случай демонстрирует сложность ведения поликоморбидной пациентки с острой НКИ на фоне длительно нелеченого иммуноопосредованного заболевания с высоким риском неблагоприятного исхода в сочетании с острой инфекцией и развитием сепсисоподобного течения инфекционного заболевания. Также этот пример демонстрирует высокую эффективность и целесообразность назначения в ранние сроки упреждающей противовоспалительной терапии генно-инженерными препаратами (ингибиторы интерлейкинов-6 и 1β, янус-киназ) [11].
Вклад авторов:
Авторы внесли равный вклад на всех этапах работы и написания статьи.
Contribution of authors:
All authors contributed equally to this work and writing of the article at all stages.
Литература/References
- Григоренко Е., Рузанов Д., Статкевич Т. Коронавирусная инфекция COVID-19 и коморбидность. Наука и инновации. 2020; 7 (209): 50-60. [Grigorenko Ye., Ruzanov D., Statkevich T. Coronavirus infection COVID-19 and comorbidity. Nauka i innovatsii. 2020; 7 (209): 50-60. (In Russ.)]
- Испаева Ж. Б. Ведение больных с аллергическими заболеваниями в период пандемии коронавирусной инфекции Covid-19. Вестник Казахского Национального медицинского университета. 2020; 2: 44-46. [Ispayeva Zh. B. Management of patients with allergic diseases during the pandemic of coronavirus infection Covid-19. Vestnik Kazakhskogo Natsional'nogo meditsinskogo universiteta. 2020; 2: 44-46. (In Russ.)]
- Шестакова М. В., Мокрышева Н. Г., Дедов И. И. Сахарный диабет в условиях вирусной пандемии COVID-19: особенности течения и лечения. Сахарный диабет. 2020; 2 (23): 132-139. [Shestakova M. V., Mokrysheva N. G., Dedov I. I. Diabetes mellitus in the conditions of the COVID-19 viral pandemic: features of the course and treatment. Sakharnyy diabet. 2020; 2 (23): 132-139. (In Russ.)]
- Насонов Е. Л. и др. Течение и исходы COVID-19 у пациентов с иммуновоспалительными ревматическими заболеваниями: предварительные данные регистра НИИР/АРР-COVID-19 и обзор литературы. Научно-практическая ревматология. 2021; 6 (59): 666-675. [Nasonov Ye. L. et al. The course and outcomes of COVID-19 in patients with immunoinflammatory rheumatic diseases: preliminary data from the NIIR/APP-COVID-19 registry and a review of the literature. Nauchno-prakticheskaya revmatologiya. 2021; 6 (59): 666-675. (In Russ.) ]
- Сивордова Л. Е. и др. Колхицин в фармакотерапии сердечно-сосудистой патологии у больных с гиперурикемией, при ревматических заболеваниях и COVID-19. Современные проблемы науки и образования. 2022; 1: 95-95. [Sivordova L. Ye. et al. Colchicine in the pharmacotherapy of cardiovascular pathology in patients with hyperuricemia, rheumatic diseases and COVID-19. Sovremennyye problemy nauki i obrazovaniya. 2022; 1: 95-95. (In Russ.)]
- Марцевич С. Ю. и др. Самоконтроль и лечение хронических неинфекционных заболеваний в условиях пандемии COVID-19. Консенсус экспертов Национального общества доказательной фармакотерапии и Российского общества профилактики неинфекционных заболеваний. Кардиоваскулярная терапия и профилактика. 2020; 3 (19): 295-301. [Martsevich S. Yu. et al. Self-monitoring and treatment of chronic non-communicable diseases in the context of the COVID-19 pandemic. Expert consensus of the National Society for Evidence-Based Pharmacotherapy and the Russian Society for the Prevention of Noncommunicable Diseases. Kardiovaskulyarnaya terapiya i profilaktika. 2020; 3 (19): 295-301. (In Russ.)]
- Джонназарова Д. Х., Шукурова С. М., Почоджанова Ш. Ш. Поражение почек при подагре. Вестник Авиценны. 2012; 2 (51): 160-166. [Dzhonnazarova D. Kh., Shukurova S. M., Pochodzhanova Sh. Sh. Kidney damage in gout. Vestnik Avitsenny. 2012; 2 (51): 160-166. (In Russ.)]
- Саидов М. З. DAMP-опосредованное воспаление и регулируемая гибель клеток при иммуновоспалительных ревматических заболеваниях. Медицинская иммунология. 2022; 1 (25): 7-38. [Saidov M. Z. DAMP-mediated inflammation and regulated cell death in immunoinflammatory rheumatic diseases. Meditsinskaya immunologiya. 2022; 1 (25): 7-38. (In Russ.)]
- Вахлевский В. В. и др. Особенности течения ревматических заболеваний на фоне новой коронавирусной инфекции. Русский медицинский журнал. Медицинское обозрение. 2021; 2 (5): 84-88. [Vakhlevskiy V. V., et al. Features of the course of rheumatic diseases against the background of a new coronavirus infection. Russkiy meditsinskiy zhurnal. Meditsinskoye obozreniye. 2021; 2 (5): 84-88. (In Russ.)]
- Рамеев В. В., Елисеев М. С., Моисеев С. В. Концепция аутовоспаления в генезе подагры и гиперурикемии. Клиническая фармакология и терапия. 2019: 2 (28): 28-33. [Rameyev V. V., Yeliseyev M. S., Moiseyev S. V. The concept of autoinflammation in the genesis of gout and hyperuricemia. Klinicheskaya farmakologiya i terapiya. 2019: 2 (28): 28-33. (In Russ.)]
- Колмыков Р. С., Сафоненков Е. М., Жаркова Л. П. Применение генно-инженерных биологических препаратов для терапии ковидной инфекции SARS-CоV-2. Вестник Смоленской государственной медицинской академии. 2022; 2 (21): 49-53. [Kolmykov R. S., Safonenkov Ye. M., Zharkova L. P. The use of genetically engineered biological preparations for the treatment of SARS-CoV-2 covid infection. Vestnik Smolenskoy gosudarstvennoy meditsinskoy akademii. 2022; 2 (21): 49-53. (In Russ.)]
С. А. Сокотун1, 2, https://orcid.org/0000-0003-3807-3259, sokotun.s@mail.ru
А. И. Дубиков3, https://orcid.org/0000-0002-7501-0137, tourch@rambler.ru
Н. Г. Плехова1, https://orcid.org/0000-0002-8701-7213, pl_nat@hotmail.com
А. И. Симакова1, 2, https://orcid.org/0000-0002-3334-4673, anna-inf@yandex.ru
С. А. Петухова1, https://orcid.org/0000-0002-0626-6366, petuhovasv@mail.ru
И. В. Убоженко2, https://orcid.org/0009-0004-3994-7653, petuhovasv@mail.ru
И. В. Володина2, volodina_iv@kkb2.ru
1 Федеральное государственное бюджетное учреждение высшего образования Тихоокеанский государственный медицинский университет Министерства здравоохранения Российской Федерации; 690002, Россия, Владивосток, просп. Острякова, 2
2 Государственное бюджетное учреждение здравоохранения Краевая клиническая больница № 2; 690105, Россия, Владивосток, ул. Русская, 55
3 Общество с ограниченной ответственностью «Артрология»; 690080, Россия, Владивосток, ул. Басаргина, 42В
Сведения об авторах:
Михайлов Александр Олегович, к.м.н., доцент кафедры инфекционных болезней Федерального государственного бюджетного учреждения высшего образования Тихоокеанский государственный медицинский университет Министерства здравоохранения Российской Федерации; 690002, Россия, Владивосток, просп. Острякова, 2; mao1991@mail.ru
Сокотун Светлана Анатольевна,
Дубиков Александр Иванович, д.м.н., доцент, главный врач Общества с ограниченной ответственностью «Артрология»; 690080, Россия, Владивосток, ул. Басаргина, 42В; tourch@rambler.ru,
Плехова Наталья Геннадьевна, д.б.н., доцент, заведующая центральной научно-исследовательской лабораторией Федерального государственного бюджетного учреждения высшего образования Тихоокеанский государственный медицинский университет Министерства здравоохранения Российской Федерации; 690002, Россия, Владивосток, просп. Острякова, 2; pl_nat@hotmail.com
Симакова Анна Ивановна, д.м.н., доцент, заведующая кафедрой инфекционных болезней Федерального государственного бюджетного учреждения высшего образования Тихоокеанский государственный медицинский университет Министерства здравоохранения Российской Федерации; 690002, Россия, Владивосток, просп. Острякова, 2; anna-inf@yandex.ru
Петухова Светлана Андреевна, к.м.н., доцент кафедры инфекционных болезней Федерального государственного бюджетного учреждения высшего образования Тихоокеанский государственный медицинский университет Министерства здравоохранения Российской Федерации; 690002, Россия, Владивосток, просп. Острякова, 2;
Убоженко Ирина Валерьевна, инфекционист инфекционного отделения Государственного бюджетного учреждения здравоохранения Краевая клиническая больница № 2; 690105, Россия, Владивосток, ул. Русская, 55; ubojenko2@mail.ru
Володина Ирина Валентиновна, заведующая отделением медицинской профилактики – врач общей практики (семейный врач) Государственного бюджетного учреждения здравоохранения Краевая клиническая больница № 2; 690105, Россия, Владивосток, ул. Русская, 55; volodina_iv@kkb2.ru
Information about the authors:
Aleksandr O. Mikhailov, Cand. of Sci. (Med.), Associate Professor of the Department of Infectious Diseases at the Federal State Budgetary Institution of Higher Education Pacific State Medical University of the Ministry of Health of the Russian Federation; 2 Ostryakova ave., Vladivostok, 690002, Russia; mao1991@mail.ru
Svetlana A. Sokotun, Cand. of Sci. (Med.), Associate Professor of the Department of Infectious Diseases at the Federal State Budgetary Institution of Higher Education Pacific State Medical University of the Ministry of Health of the Russian Federation; 2 Ostryakova ave., Vladivostok, 690002, Russia; infectious disease doctor of the State Budgetary Healthcare Institution Regional Clinical Hospital No. 2; 55 Russkaya str., Vladivostok, 690105, Russia; sokotun.s@mail.ru
Aleksandr I. Dubikov,
Natalia G. Plekhova, Dr. of Sci. (Biol.), Associate Professor, Head of the Central Research Laboratory at the Federal State Budgetary Institution of Higher Education Pacific State Medical University of the Ministry of Health of the Russian Federation; 2 Ostryakova ave., Vladivostok, 690002, Russia; pl_nat@hotmail.com
Anna I. Simakova, Dr. of Sci. (Med.), Associate Professor, Head of the Department of Infectious Diseases at the Federal State Budgetary Institution of Higher Education Pacific State Medical University of the Ministry of Health of the Russian Federation; 2 Ostryakova ave., Vladivostok, 690002, Russia; anna-inf@yandex.ru
Svetlana A. Petukhova, Cand. of Sci. (Med.), Associate Professor of the Department of Infectious Diseases at the Federal State Budgetary Institution of Higher Education Pacific State Medical University of the Ministry of Health of the Russian Federation; 2 Ostryakova ave., Vladivostok, 690002, Russia; petuhovasv@mail.ru
Irina V. Ubozhenko, infectious disease doctor in the infectious disease unit at the State Budgetary Healthcare Institution Regional Clinical Hospital No. 2; 55 Russkaya str., Vladivostok, 690105, Russia; petuhovasv@mail.ru
Irina V. Volodina, Head of the Department of Medical Prevention – general practitioner (family doctor) at the State Budgetary Healthcare Institution Regional Clinical Hospital No. 2; 55 Russkaya str., Vladivostok, 690105, Russia; volodina_iv@kkb2.ru
Клинический случай сепсисоподобного течения коронавирусной инфекции на фоне первичной метаболической подагры/ А. О. Михайлов, С. А. Сокотун, А. И. Дубиков, Н. Г. Плехова, А. И. Симакова, С. А. Петухова, И. В. Убоженко, И. В. Володина
Для цитирования: Михайлов А. О., Сокотун С. А., Дубиков А. И., Плехова Н. Г., Симакова А. И., Петухова С. А.,
Убоженко И. В., Володина И. В. Клинический случай сепсисоподобного течения коронавирусной инфекции на фоне первичной метаболической подагры. Лечащий Врач. 2023; 11 (26): 68-75. https://doi.org/10.51793/OS.2023.26.11.010
Теги: олокизумаб, коронавирусная инфекция, гиперурикемия
Купить номер с этой статьей в pdf