Резюме. Из-за недостаточного снабжения кислородом плода, которое называют гипоксией, в его организме происходят неблагоприятные изменения. В общем количестве родов она составляет 10,5%. Гипоксия плода не относится к самостоятельным заболеваниям. Она является следствием разнообразных патологических процессов в организме матеявляется важным медико-социальным вопросом, так как связана непосредственно с уровнем здоровья населения. В статье проведен анализ основных факторов, способствующих возникновению гипоксии во время беременности и родов. Это могут быть заболевания матери, такие как сердечно-сосудистые и легочные, анемия, интоксикация и другие. Это могут быть и нарушения плодово-плацентарного кровотока – гестозы, перенашивание плода, риск прежде-временных родов, патологии плаценты и пуповины, различные аномалии родовой деятельности. Исследования проводились на базе ГБУЗ НО Арзамасский родильный дом. Проанализированы случаи развития гипоксии плода, исходы беременностей и родов у женщин с гипоксией плода. Целью исследования было изучение факторов, влияющих на развитие гипоксии плода во время беременности и в родах с целью определения приоритетных профилактических мероприятий по предупреждению данной патологии в условиях города Арзамаса и Арзамасского района. Ретроспективно были проанализированы 821 история родов – формы № 096/у за период 2017-2019 гг., отчетные данные по ГБУЗ НО Арзамасский родильный дом. На основании полученных результатов с целью снижения случаев гипоксии плода необходимо улучшить качество оздоровления населения на прегравидарном этапе, выделять женщин с осложненным акушерским анамнезом в группы повышенного риска, при ухудшении состояния и перед родами госпитализировать женщин с патологией в соответствующие отделения, проводить психопрофилактическую подготовку беременных к родам, в законодательном порядке запретить работу на вредном производстве, организовать физкультурные паузы для женщин, работа которых связана с гиподинамией.
Антенатальная охрана плода – одна из наиболее актуальных задач перинатологии, тесно связанная со снижением перинатальной заболеваемости и смертности, в структуре которых гипоксия плода занимает ведущее место.
Гипоксия плода отмечается в 10,5% случаев (от общего числа родов), и этот показатель не имеет тенденции к снижению. Она является причиной 30-80% случаев повреждений центральной нервной системы (ЦНС) у плода и новорожденного, которые в свою очередь приводят к различным нарушениям соматического и нервно-психического развития детей, а также к тяжелым последствиям для других органов не только в постнатальном периоде, но и в дальнейшей жизни ребенка [1].
Гипоксия плода на современном этапе является важным медико-социальным вопросом, так как связана непосредственно с уровнем здоровья населения. Сохранение человеческих ресурсов – важнейшая задача государства. Здоровье ребенка формируется еще во время его внутриутробного развития. В связи с этим Минздравом России был принят Приказ от 7 ноября 2012 г. N 588н «Об утверждении стандарта специализированной медицинской помощи при гипоксии плода, недостаточном росте плода, других плацентарных нарушениях».
Показатели перинатальной смертности являются отображением качества работы акушера, поэтому для достижения оптимальных результатов очень важно владеть ранней диагностикой и лечением гипоксии плода, что, в свою очередь, является профилактикой такого грозного осложнения, как асфиксия новорожденного [2]. Кроме того, умение оказать быструю квалифицированную помощь при асфиксии новорожденного – один из основных путей снижения показателей перинатальной смертности. Кардиотокография, допплерометрия, ультразвуковое исследование (УЗИ), определение кислотно-основного состояния и газового состава крови способствуют верификации диагноза [3]. Однако для проведения своевременной диагностики и выявления заболевания необходимо знать причины развития данного состояния [4].
Исследования проводились на базе ГБУЗ НО Арзамасский родильный дом. Проанализированы случаи развития гипоксии плода, исходы беременностей и родов у женщин с гипоксией плода.
Целью данного исследования было изучение факторов, влияющих на развитие гипоксии плода во время беременности и в родах с целью определения приоритетных профилактических мероприятий по предупреждению данной патологии в условиях города Арзамаса и Арзамасского района.
Материалы и методы исследования
Ретроспективно были проанализированы 821 история родов – формы № 096/у за 2017-2019 гг., отчетные данные по ГБУЗ НО Арзамасский родильный дом. Вся анализируемая медицинская документация содержала предварительное согласие пациенток на обработку данных.
Критерий включения в исследование – диагноз «острая или хроническая гипоксия плода». Статистический анализ полученных данных проводили при помощи стандартных методов математико-статистической обработки с использованием программы Microsoft Office Excel 2013 и Statistica 6.0. Уровень статистической значимости при проверке нулевой гипотезы считали соответствующим р < 0,05. В группу конт-роля вошли 240 историй родов (формы № 096/у), протекавших без гипоксии плода.
Результаты и обсуждение
В ходе исследования была проанализирована динамика количества родов по данным ГБУЗ НО «Арзамасский родильный дом» за 2017-2019 гг. Количество родов, зарегистрированных в родильном доме по городу Арзамасу и Арзамасскому району Нижегородской области за 2017-2019 гг., представлено на рис. 1.
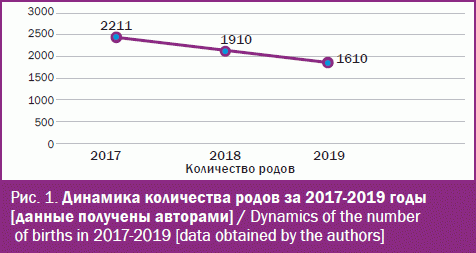
Наглядно видно, что на территории Арзамаса и Арзамасского района количество родов за последние 3 года снизилось на 601 эпизод. Уменьшение количества родов можно объяснить открытием областного перинатального центра, где с учетом маршрутизации родоразрешаются женщины высокой группы риска, и в целом снижением показателей рождаемости.
Среди общего количества родов за 2017-2019 гг. было выявлено 607 случаев родов с хронической и 190 – с острой гипоксией плода (рис. 2). В период с 2017 по 2019 г. хроническая гипоксия плода не имела тенденции к снижению (7,7-8,3%), снижение количества родов с острой гипоксией плода незначительно (2,8-2,3%). Это подтверждает серьезность проблемы, так как гипоксия плода является причиной младенческой заболеваемости, инвалидизации и перинатальных потерь. Кроме того, лечение гипоксии плода является затратным, что экономически невыгодно для государства.
Несмотря на снижение количества родов в Арзамасе и Арзамасском районе в абсолютных цифрах, процентное соотношение числа острых и хронических гипоксий не уменьшается, а имеет тенденцию к росту. Рост случаев хронической внут-риутробной гипоксии плода можно объяснить повышением распространенности внутриутробных инфекций (из-за раннего начала половой жизни) и ухудшением исходного состояния здоровья беременной женщины – повышение эндокринной патологии, патологии сердечно-сосудистой системы и т. д. [5].
Далее проводился анализ наиболее частых экстрагенитальных сопутствующих заболеваний среди женщин с диагнозом «гипоксия плода» по данным ГБУЗ НО «Арзамасский родильный дом» (табл. 1).
При анализе частоты и структуры экстрагенитальных заболеваний выявлено, что матери новорожденных с гипоксическими поражениями ЦНС чаще (р < 0,05) страдали заболеваниями кроветворной (47%) и сердечно-сосудистой системы (14%) по сравнению с женщинами 2-й группы (18% и 8% соответственно).
Сравнительная оценка течения беременности у пациенток двух групп (2019 г.) продемонстрировала, что угроза прерывания беременности (40% и 12%), в том числе начиная с I триместра (23 и 5%), гестозы средней степени тяжести (25,4% и 3,1%) и клинические проявления острой респираторной вирусно-бактериальной инфекции (38,1% и 12%) чаще выявлялись у женщин, чьи новорожденные дети имели поражение ЦНС гипоксического генеза (р < 0,05) [6].
Далее коллективом авторов проводился анализ зависимости частоты развития гипоксии плода от возраста матери. Исходя из полученных данных, можно сделать вывод, что пиковая частота развития гипоксии плода приходится на возраст 35-45 лет и составляет наибольший процент из всех случаев развития гипоксии плода – 59% (р < 0,05) по данным 2019 г. У женщин этой группы в анамнезе присутствуют аборты, воспалительные заболевания половой системы, а также зарегистрирован высокий уровень экстрагенитальной патологии (табл. 2).
Значительный вклад в статистику случаев гипоксии плода вносит возраст матери до 20 лет (22-35%), так как чаще всего в этом возрасте беременность не запланирована, многие женщины больны инфекциями, передающимися половым путем, прегравидарная подготовка не проводится. Кроме того, определенную роль у женщин данного возраста играют стрессовое состояние, психоэмоциональное перенапряжение, гормональные нарушения, недостаточная адаптация к беременности. В связи с этим необходимо проводить просветительскую работу среди молодежи по сохранению репродуктивного здоровья, психопрофилактическую подготовку беременных к родам, выделять первородящих женщин в группы повышенного риска, проводить профилактические мероприятия по предупреждению развития гипоксии плода у данного контингента женщин [7].
Кроме того, проведен анализ зависимости частоты развития гипоксии плода от профессии матери по данным ГБУЗ НО Арзамасский родильный дом. Исходя из результатов, представленных в табл. 3, оказалось, что чаще всего (р < 0,05) гипоксия развивается у женщин, чья профессия связана с вредным производством (37-40%). Это объясняется тем, что производственные вредности негативно сказываются на исходном состоянии здоровья матери и неблагоприятно влияют на процесс зачатия и развитие эмбриона уже на ранних стадиях. На втором месте по распространенности гипоксии плода находятся женщины, чья профессия связана с умственным трудом (31-34%). Такие профессии часто связаны со стрессами, приводящими к сосудистому спазму, что также может стать причиной гипоксии плода. Кроме того, работники умственного труда ведут неактивный образ жизни, часто находятся в помещениях с большим количеством сотрудников, что обуславливает нехватку кислорода и в свою очередь может вызывать гипоксию плода.
Изучалось наличие таких факторов риска, как употреб-ление алкоголя и курение женщин с диагнозом «гипоксия плода». В результате выяснилось, что число употребляющих алкоголь уменьшилось с 18% в 2017 г. до 14% в 2019 г. (р < 0,01). Количество женщин, курящих до наступления и во время беременности, в течение 3 лет оставалось приблизительно на одном уровне – 22-24% (табл. 4).
Курение негативно действует на состояние периферического кровообращения у беременных женщин и способствует сокращению респираторных движений плода. Под влиянием алкоголя в плаценте происходят значительные изменения, в результате которых нарушается фетоплацентарный обмен веществ, что приводит к гипоксии плода. Чтобы снизить распространенность вредных привычек у беременных, необходимо организовывать школы здоровья для студентов сузов, вузов и школьников старших классов, проводить беседы о влиянии вредных факторов на развитие плода и лектории с показом фильмов.
Проанализирована частота развития гипоксии плода в зависимости от осложнений беременности в динамике. Исходя из данных, представленных в табл. 5, можно сделать вывод, что наиболее частым осложнением беременности, приводящим к гипоксии плода, является гестоз (38-42%) (р < 0,05).
Изучено развитие острой гипоксии плода в зависимости от осложнений течения родов (табл. 6). Наиболее часто острая гипоксия в родах развивается вследствие слабости родовой деятельности (29-34% случаев) и дискоординации родовой деятельности (33-36%) (р < 0,05 ).
Слабость родовой деятельности приводит к затяжным родам и, как следствие, может способствовать инфицированию плода и родовых путей роженицы, гипоксии плода и его гибели. Поэтому необходимо проводить санацию влагалища перед родами и подготовку родовых путей, вести роды под кардиомониторным контролем, проводить профилактику гипоксии плода каждые 3-4 часа (инъекции глюкозы, витаминов В
Кроме того, необходимо проводить психопрофилактическую подготовку беременных к родам, взять на особый учет всех беременных, у которых можно ожидать возникновения аномалий родовой деятельности, своевременно диагностировать и лечить осложнения беременности и сопутствующие заболевания.
Далее проводилось исследование соотношения числа кесаревых сечений по поводу острой гипоксии плода к общему числу родов, осложненных гипоксией плода, по данным ГБУЗ НО Арзамасский родильный дом в динамике трех лет (рис. 3).
Анализируя диаграмму, можно увидеть, что число кесаревых сечений по поводу гипоксии снижается незначительно, составляя в 2017 г. – 71 случай (25%); 2018 г. – 54 случая (20%); 2019 г. – 57 случаев (21%). Для сохранения репродуктивного здоровья женщины и жизни ребенка при развитии острой гипоксии необходимо родоразрешать беременную экстренно оперативным путем. Кесарево сечение по поводу гипоксии плода, в сравнении с родами через естественные пути, требует высоких экономических затрат, приводит к длительной потере трудоспособности, иногда к инвалидности или даже смерти женщины.
Выводы и заключение
По проведенному исследованию на базе женской консультации по городу Арзамасу и Арзамасскому району Нижегородской области за 2017-2019 гг. были сделаны следующие выводы:
- зарегистрировано 810 (10,9%) случаев развития гипоксии плода на 7405 родов за 2017-2019 гг., и этот показатель не имеет тенденции к снижению;
- наибольшая частота случаев гипоксии плода приходится на возраст старше 35 лет;
- профессии, связанные с вредным производством и нервно-психическим напряжением, неблагоприятно влияют на течение беременности и могут увеличивать риск развития гипоксии плода;
- имеется связь между наличием факторов риска у матери и развитием гипоксии плода во время беременности;
- среди выявленных экстрагенитальных заболеваний у женщин с гипоксией плода преобладает патология кроветворной и сердечно-сосудистой систем;
- имеется связь между осложнениями беременности и развитием гипоксии плода. В 73% случаев при диагнозе «гипоксия плода» беременность имеет осложнения;
- причиной острой гипоксии плода во время родов чаще всего являются аномалии родовой деятельности;
- кесарево сечение проводится в 20-25% случаев развития острой гипоксии плода.
Увеличение рождаемости населения является приоритетной задачей государства, поэтому в обследование во время беременности необходимо включить скрининговый метод – кардиотокографию с функциональными пробами (стрессовый и не стрессовый тесты), ультразвуковую допплерографию маточно-плацентарного и фетоплацентарного кровотока, проводить профилактические мероприятия и просветительскую работу, улучшить качество оказания медицинской помощи беременным [8]. С целью снижения гипоксии плода, возникшей вследствие экстрагенитальной патологии беременности, необходимо улучшить качество оздоровления населения на прегравидарном периоде, выделять женщин в группы повышенного риска по данной патологии, выделять женщин с осложненным акушерским анамнезом в группы повышенного риска, при ухудшении состояния и перед родами госпитализировать женщин с данными патологиями в отделения патологии беременных.
Кроме того, обязательна организация планирования беременности среди женщин, целесообразно зачатие до сорокалетнего возраста. Необходимо проводить психопрофилактическую подготовку беременных к родам, своевременно оформлять отпуск по беременности, исключить психоэмоциональные нагрузки, в законодательном порядке запретить работу женщин на вредном производстве, организовать физкультурные паузы для женщин, работа которых связана с гиподинамией.
Для снижения случаев беременности с гестозом необходимо как можно раньше выявлять факторы, влияющие на его развитие, после 22 недель беременности проводить профилактику респираторного дистресс-синдрома плода у женщин с угрозой развития гестоза, а также своевременное и грамотное родоразрешение женщин, чья беременность осложнилась гестозом.
Учитывая, что экстренное ��перативное родоразрешение ведет к большему количеству осложнений, чем плановое, необходимо проводить прегравидарную подготовку, тщательно обследовать женщин во время беременности, выделять беременных в группы повышенного риска, проводить профилактические мероприятия по предупреждению развития данной патологии, своевременно решать вопрос о методе родоразрешения.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
- Качаева Ю. И., Блинов Д. С., Семелева Е. В. Проблема заболеваемости инфекциями, передающимися половым путем, подросткового населения Ульяновской области // Вестник новых медицинских технологий. Электронное издание. 2014; 1: 114. [Kachayeva Yu. I., Blinov D. S., Semeleva Ye. V. The problem of the incidence of sexually transmitted infections in the adolescent population of the Ulyanovsk region // Vestnik novykh meditsinskikh tekhnologiy. Elektronnoye izdaniye. 2014; 1: 114.]
- Ковалева Е. М., Похилько В. И., Соловьева Г. А. Развитие органных дисфункций у новорожденных при асфиксии. СПб: LAP LAMBERT Academic Publishing, 2017. 136 с. [Kovaleva Ye. M., Pokhil'ko V. I., Solov'yeva G. A. Development of organ dysfunctions in newborns with asphyxia. SPb: LAP LAMBERT Academic Publishing, 2017. P. 136.]
- Alfirevic Z., Devane D. Continuous cardiotocography (CTG) as a form of electronic fetal monitoring (EFM) for fetal assessment during labour // Cochrane Database Syst. Rev. 2013; 5 (31). CD006066.
- Семелева Е. В., Смирнова О. А. Важность и перспективность работы Центров здоровья // Современные проблемы здравоохранения и медицинской статистики. 2019; S5: 150-151. [Semeleva Ye. V., Smirnova O. A. The importance and prospects of the work of Health Centers // Sovremennyye problemy zdravookhraneniya i meditsinskoy statistiki. 2019; S5: 150-151.]
- Агафонова А. В., Ляпина С. А., Смирнова О. А. Факторы окружающей среды, которые формируют негативные тенденции в состоянии здоровья населения в сборнике: XLІV Огарёвские чтения. Материалы научной конференции: в 3 частях. Отв. за выпуск П. В. Сенин. 2016. С. 139-143. [Agafonova A. V., Lyapina S. A., Smirnova O. A. Environmental factors that form negative trends in the health status of the population in the collection: XLІV Ogarev readings. Materials of the scientific conference: in 3 parts. Otv. za vypusk P. V. Senin. 2016. P. 139-143.]
- Еремина О. В. Совершенствование диагностики и тактики ведения родов при интранатальной гипоксии плода. Дисс... . канд. мед. наук. М., 2014. 157 с. [Yeremina O. V. Improvement of diagnostics and tactics of labor management in intrapartum fetal hypoxia. Diss... . kand. med. nauk. M., 2014. P. 157.]
- Ремнева О. В., Бельницкая О. А., Кравцова Е. С. и др. Родоразрешение женщин из групп риска. Интранатальная оценка состояния плода (учебно-методическое пособие для врачей интернов и клинических ординаторов). Барнаул: Изд-во ФГБОУ ВО АГМУ Минздрава России, 2016. 60 с. [Remneva O. V., Bel'nitskaya O. A., Kravtsova Ye. S. i dr. Delivery of women from risk groups. Intranatal assessment of the fetus (educational and methodological manual for interns and clinical residents). Barnaul: Izd-vo FGBOU VO AGMU Minzdrava Rossii, 2016. P. 60.]
- Grivell R. M., Z. Alfirevic Z. Antenatal cardiotocography for fetal assessment // Cochrane Database Syst. Rev. 2015; 1 (9). CD007863.
О. А. Смирнова, ORCID: 0000-0002-0153-3605, oa-smirnova@mail.ru
E. A. Миронова, ORCID: 0000-0003-4283-4612, shtanina37@mail.ru
Федеральное государственное бюджетное образовательное учреждение высшего образования Национальный исследовательский Мордовский государственный университет им. Н. П. Огарёва, Медициский институт; 430005, Россия, Саранск, Большевистская ул., 68
Сведения об авторах:
Семелева Елена Владимировна, к.м.н., доцент кафедры амбулаторно-поликлинической терапии с курсом общественного здоровья и здравоохранения, Федеральное государственное бюджетное образовательное учреждение высшего образования Национальный исследовательский Мордовский государственный университет им. Н. П. Огарёва, Медициский институт; 430005, Россия, Саранск, Большевистская ул., 68; shtanina37@mail.ru
Смирнова Оксана Александровна, к.м.н., доцент кафедры амбулаторно-поликлинической терапии с курсом общественного здоровья и здравоохранения, Федеральное государственное бюджетное образовательное учреждение высшего образования Национальный исследовательский Мордовский государственный университет им. Н. П. Огарёва, Медициский институт; 430005, Россия, Саранск, Большевистская ул., 68; oa-smirnova@mail.ru
Миронова Екатерина Андреевна, студентка, Федеральное государственное бюджетное образовательное учреждение высшего образования Национальный исследовательский Мордовский государственный университет им. Н. П. Огарёва, Медициский институт; 430005, Россия, Саранск, Большевистская ул., 68;
Information about the authors:
Elena V. Semeleva, MD, Associate Professor of the Department of Outpatient Therapy with the Course of Public Health and Health Care at the Federal State Budgetary Educational Institution of Higher Education National Research Mordovia State University, Medical Institute; 68 Bolshevistskaya str., Saransk, 430005, Russia; shtanina37@mail.ru
Oksana A. Smirnova, MD, Associate Professor of the Department of Outpatient Therapy with the Course of Public Health and Health Care at the Federal State Budgetary Educational Institution of Higher Education National Research Mordovia State University, Medical Institute; 68 Bolshevistskaya str., Saransk, 430005, Russia; oa-smirnova@mail.ru
Ekaterina A. Mironova, student of the at the Federal State Budgetary Educational Institution of Higher Education National Research Mordovia State University, Medical Institute; 68 Bolshevistskaya str., Saransk, 430005, Russia; shtanina37@mail.ru
Анализ развития гипоксии плода как частого осложнения беременности и родов/ Е. В. Семелева, О. А. Смирнова, Е. А. Миронова
Для цитирования: Семелева Е. В., Смирнова О. А., Миронова E. A. Анализ развития гипоксии плода как частого осложнения беременности и родов // Лечащий Врач. 2022; 3 (25): 88-93. DOI: 10.51793/OS.2022.25.3.014
Теги: женщины, беременные, акушерский анамнез, роды
Купить номер с этой статьей в pdf