Резюме. Ингибиторы протонной помпы — разнообразный класс препаратов с уникальными свойствами кислотной супрессии. Целью работы было представить терапевтические преимущества рабепразола и пантопразола в клинической практике. Многочисленные исследования продемонстрировали высокую эффективность ингибиторов протонной помпы и относительную безопасность приема этих препаратов. Однако необходимо повышение осведомленности врачей и фармацевтов относительно возможности осложнений на фоне терапии ингибиторами протонной помпы у полиморбидного пациента. Выбор ингибиторов протонной помпы должен основываться в зависимости от клинической ситуации, сопутствующей патологии и терапии, наличия факторов риска у пациента, скорости и стабильности эффекта препарата. Рабепразол быстрее других препаратов превращается из пролекарства в лекарство, и таким образом создается больший градиент концентраций пролекарства на мембране секреторных канальцев. Фармакодинамика рабепразола не зависит от генного полиморфизма, в этой связи нет необходимости коррекции дозы у быстрых метаболизаторов. Помимо этого, отличительной особенностью рабепразола является способность в большей степени стимулировать выработку муцина, оказывая тем самым дополнительное цитопротективное действие.
Особенностью метаболизма пантопразола является то, что, помимо связывания с цистеином 813, имеется дополнительная связь с цистеином 822, что обеспечивает восстановление секреции кислоты только после синтеза нового белка и, как следствие, наиболее продолжительный эффект препарата. Высокая рН-селективность характеризует низкую вероятность ингибирования протонных помп в тканях с менее кислой pH, т. е. обусловливает специфичность действия только в париетальных клетках желудка и наибольшую безопасность длительного приема у пациентов с коморбидной патологией.
Среди всех ингибиторов протонной помпы самое низкое сродство к системе цитохрома Р450 и более низкую ингибирующую активность в отношении CYP2C19 имеют пантопразол и рабепразол, демонстрируя минимальный риск лекарственных взаимодействий.
Необходимость в подавлении кислотной продукции желудка возникает при целом ряде широко распространенных заболеваний. Подавление желудочной секреции стало настолько успешным, что оперативные вмешательства при некоторых заболеваниях, таких как гастроэзофагеальная рефлюксная болезнь и язвенная болезнь, практически перестали применяться. В настоящее время ингибиторы протонной помпы (ИПП) являются наиболее эффективным средством базисной кислотосупрессивной терапии, и спектр показаний к их назначению с каждым годом расширяется [1].
Первые ИПП были разработаны в период с 1980 по 1990 г. [1]. В настоящее время класс препаратов включает такие формы, как омепразол, лансопразол, рабепразол, пантопразол, эзомепразол, декслансопразол, дексрабепразол, тенатопразол
Эффективное терапевтическое действие каждой отдельной формы ИПП достигается посредством использования различных стратегий с учетом особенностей фармакокинетики и фармакодинамики конкретного ИПП и клинической ситуации.
Целью данного сообщения являются терапевтические аспекты использования рабепразола и пантопразола в клинической практике.
Показаниями для терапии ИПП в настоящее время являются [1]:
- язвы желудка и двенадцатиперстной кишки, эрозивный гастрит, дуоденит;
- гастроэзофагеальная рефлюксная болезнь, включая пищевод Барретта;
- Helycobacter рylori-ассоциированный гастрит (в составе комплексной терапии);
- профилактика и лечение гастроинтестинальных осложнений, включая желудочно-кишечные кровотечения, у пациентов с факторами риска на фоне приема нестероидных противовоспалительных препаратов, проведения антитромбоцитарной, антикоагулянтной терапии.
Фармакотерапия ИПП является успешной при усло��ии, что удается поддерживать целевые значения рН на протяжении определенного периода времени. В 1990 г. W. Burget и соавт. впервые опубликовали данные метаанализа более 300 работ, на основании которого пришли к заключению, что язвы желудка и двенадцатиперстной кишки рубцуются почти во всех случаях, если в течение суток удается поддерживать рН внутрижелудочного содержимого > 3 около 18 часов в сутки (правило Бурже) [2].
Дальнейшие исследования позволили определить степень повышения значений рН и продолжительности этого повышения в качестве прогностического фактора при лечении других кислотозависимых заболеваний. Так, оптимальным для заживления рефлюкс-эзофагита является значение рН > 4. Эрадикация инфекции Helycobacter рylori (H. pylori) успешна при значениях интрагастрального рН > 5 (создаются худшие условия для бактерии и лучшие для реализации эффекта антибиотиков).
Современные ингибиторы протонной помпы позволяют добиться оптимальных значений рН (> 3) даже при однократном приеме стандартной дозы, для быстрых метаболизаторов требуется увеличение кратности приема препаратов первого поколения (два раза в день стандартной дозы омепразола или лансопразола) [2].
Самые последние данные о терапевтической и профилактической эффективности класса ИПП принадлежат B. Scally с соавт., которые в 2018 г. опубликовали метаанализ результатов поиска данных систем MEDLINE и Embase с 1 января 1950 г. по 31 декабря 2015 г. с целью оценки профилактического и терапевтического эффекта гастропротекторов (ИПП, блокаторов Н2-рецепторов, аналогов простагландинов) в отношении снижения риска развития язв, кровотечений и смертности, в целом по отдельным препаратам в классе гастропротекторов [3]. Проводили сравнение группы с гастропротекторами и группы контроля в 849 исследованиях (142 485 участников): 580 исследований с профилактической целью (110 626 участников), 233 исследования — с терапевтической целью (24 033 участника) и отдельно 36 исследований для лечения острого кровотечения из верхних отделов желудочно-кишечного тракта (7826 участников). Сравнения одного гастропротекторного препарата с другим были доступны в 345 исследованиях (64 905 участников), включая 160 профилактических исследований (32 959 участников), 167 терапевтических исследований (28 306 участников) и 18 исследований для лечения острого кровотечения из верхних отделов желудочно-кишечного тракта (3640 участников). Среднее количество пациентов в группе составило 78 (44–210) участников. Средняя продолжительность приема гастропротекторов составила 1,4 месяца (0,9–2,8). Результаты метаанализа показали, что в целом гастропротекторные препараты были значительно эффективнее плацебо для профилактики эндоскопических язв (ОШ — 0,27, 95% ДИ 0,25–0,29; p < 0,0001); симптоматических язв (ОШ — 0,25 (0,22–0,29; р < 0,0001); кровотечений из верхних отделов желудочно-кишечного тракта (ОШ — 0,4 (0,32–0,50); р < 0,0001). Однако более сильное пропорциональное снижение кровотечений из верхних отделов желудочно-кишечного тракта наблюдалось при приеме ИПП (ОШ — 0,21, 99% ДИ 0,12–0,36) по сравнению с другими гастропротекторными препаратами: аналогами простагландина (ОШ — 0,63 (0,35–1,12); р < 0,0005) и блокаторами Н2-рецепторов (ОШ — 0,49 (0,30–0,80); р < 0,0005) [3].
Гастропротекторы в целом были значительно эффективнее плацебо и при консервативном лечении эндоскопических язв (ОШ — 3,49, 95% ДИ 3,28–3,72; р < 0,0001), при этом опять ИПП демонстрировали более высокую эффективность (ОШ — 5,22; 99% ДИ 4,00–6,80), чем аналоги простагландина (ОШ — 2,27 (1,91–2,70)) и блокаторы Н2-рецепторов (3,80 (3,44–4,20); p < 0,0001). В исследованиях среди пациентов с острым кровотечением гастропротекторы уменьшали риск дальнейшего кровотечения (ОШ 0,68, 95% ДИ 0,60–0,78; р <0,0001), переливания крови (ОШ — 0,75 (0,65–0,88); p = 0,0003), дальнейшего эндоскопического вмешательства (ОШ — 0,56 (0,45–0,70); p < 0,0001) и хирургического вмешательства (ОШ — 0,72 (0,61–0,84); p < 0,0001), но значительно не снижали смертность (ОШ — 0,90 (0,72–1,11); р = 0,31). ИПП демонстрировали более выраженные защитные эффекты для профилактики дальнейшего кровотечения, чем блокаторы Н2-рецепторов (р = 0,0107) и переливание крови (р = 0,0130) [3].
Особенности метаболизма рабепразола и пантопразола
Все ингибиторы протонной помпы — производные бензимидазола — являются слабыми основаниями, которые накапливаются в кислой среде секреторных канальцев париетальной клетки в непосредственной близости к молекуле-мишени — к протонной помпе, блокируют непосредственно работу Н+,К+-АТФазы — протонной помпы париетальной клетки, которая оказывается «выведенной из-под контроля» рецепторов ее базолатеральной мембраны (рис. 1). Примерно 25% протонных насосов заменяются вновь синтезированными в течение 24 часов [4].
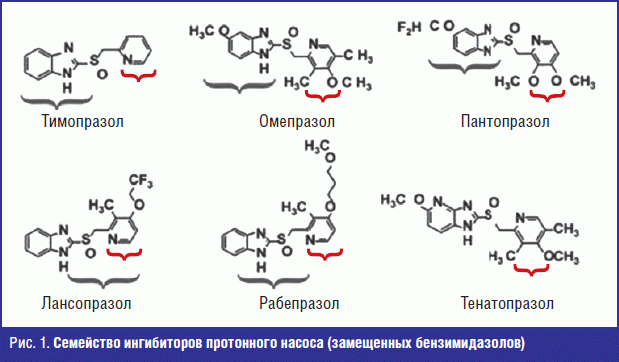
Все ИПП являются также пролекарствами, но при попадании в кислую среду способны превращаться из пролекарства в лекарство, представляющее собой циклический сульфенамид [5, 6].
Основные фармакокинетические характеристики ингибиторов протонного насоса и эффективность их действия включают: абсорбцию из кишечника с проникновением в системный кровоток; концентрирование в секреторных канальцах париетальных клеток; связывание протона в кислой среде канальцев; превращение из пролекарства в лекарство (активация ИПП под действием кислоты); ковалентное связывание с SH-группами протонного насоса и его ингибирование [5, 6].
Механизм действия всех упомянутых выше ИПП на протонный насос примерно одинаков. Различия заключаются в скорости метаболизма этих соединений.
Для ИПП среди фармакокинетических параметров, от которых зависит величина расчетного параметра AUC, наибольшее значение имеет Cmax (максимальная концентрация лекарственного препарата в крови), коррелирующая с количеством заблокированных молекул протонной помпы в секреторных канальцах париетальных клеток на максимуме концентрации препарата. T
ИПП действуют на протонный насос не со стороны крови или внеклеточной жидкости, а со стороны секреторных канальцев, и эффект зависит не столько от концентрации ИПП (т. е. пролекарства) в крови, сколько от концентрации активной формы, т. е. соответствующего циклического сульфенамида в секреторных канальцах [5, 6].
Концентрация ИПП в секреторных канальцах в свою очередь зависит не только от фармакокинетических параметров, но и от скорости превращения пролекарства в лекарство: по мере того как происходит такое превращение, может увеличиваться скорость накопления ИПП в секреторных канальцах. Таким образом, чем быстрее происходит превращение пролекарства в лекарство, тем больше лекарства может накопиться в секреторных канальцах, тем большее количество молекул насоса будет заблокировано. А ингибиторный эффект сохраняется длительное время после снижения концентрации ИПП в плазме крови [5, 6].
Скорость накопления ИПП в канальцах париетальных клеток для разных ИПП разная и определяется показателем константы ионизации (диссоциации) — рКа: чем больше константа, тем больше скорость трансформации ИПП в активную форму. Самый высокий показатель рКа среди ИПП у рабепразола — 4,8. Рабепразол в системе
Рабепразол быстрее других препаратов превращается из пролекарства в лекарство, и таким образом создается больший градиент концентраций пролекарства на мембране секреторных канальцев [7, 8].
Помимо этого отличительной особенностью рабепразола является способность в большей степени стимулировать выработку муцина (более чем в 5 раз в течение 8 недель) и тем самым восстанавливать защитный барьер желудка и пищевода, оказывая дополнительное цитопротективное действие [7, 8].
Продолжительность ингибирования секреции
Восстановление секреции кислоты после ингибирования ИПП может быть обусловлено синтезом de novo белка насоса и/или восстановлением дисульфида и реактивацией ингибированного насоса. Принимая во внимание, что все ИПП связываются с цистеином 813, пантопразол дополнительно связывается с цистеином 822, более глубоким в мембранном домене TM6. Восстановление секреции кислоты после пантопразола полностью зависит от синтеза нового белка. У пантопразола этот период наиболее продолжительный и составляет около 46 часов [5, 6].
Особенности взаимодействия с системой цитохрома Р450
При применении ИПП, метаболизирующихся системой цитохрома Р450, могут остро вставать вопросы конкурентного лекарственного взаимодействия с препаратами, метаболизм которых также осуществляется с помощью указанной системы. Для всех ИПП, исключая рабепразол и пантопразол, ингибиторный эффект в отношении CYP2C19 достаточно велик [5, 6].
В 2009 и 2010 г. Управление по надзору за качеством пищевых продуктов и лекарственных средств США (Food and Drug Adminstration of the United States, FDA) [22] и Европейское агентство по оценке лекарственных средств (European Medicines Agency, ЕМА) [23] не рекомендовали использовать клопидогрел совместно с такими препаратами, как омепразол и эзомепразол.
В отличие от других ИПП, превращения рабепразола и пантопразола происходят помимо системы цитохрома по «неферментативному пути», в ходе которого образуется тиоэфир рабепразола, также обладающий антисекреторной активностью, а метаболизм пантопразола осуществляется с помощью сульфотрансферазы цитозоля [5, 6].
Таким образом, среди всех ИПП самое низкое сродство к системе цитохрома Р450 с более низкой ингибирующей активностью в отношении CYP2C19 проявляют пантопразол и рабепразол, демонстрируя минимальный риск лекарственных взаимодействий.
Кроме того, следует подчеркнуть, что фармакодинамика рабепразола не зависит от генного полиморфизма, в этой связи нет необходимости коррекции дозы у быстрых метаболизаторов [5, 6].
Вопросы безопасности терапии ИПП
Многочисленные контролируемые рандомизированные исследования продемонстрировали высокую эффективность ИПП и их относительную безопасность (количество побочных эффектов не превышает 3%) [9, 10].
Однако следует обсудить вопрос о безопасности длительной терапии ИПП. В настоящее время имеются данные о возможном развитии мальабсорбции и нарушении всасывания микронутриентов. Получены данные об увеличении риска развития гипомагниемии в 1,54 раза [9]. Показано, что терапия ИПП в течение 2 и более лет может приводить к дефициту витамина В12 (ОШ — 1,65; 95% ДИ 1,58–1,73) [10]. Подтверждается более высокий риск переломов, особенно у пожилых лиц на фоне длительной терапии ИПП, в связи с чем перед назначением ИПП пожилым пациентам необходимо тщательно взвешивать соотношение риска и пользы [11].
Обнаружена связь между длительностью приема ИПП и риском развития синдрома избыточного бактериального роста в кишечнике (в 3 раза при приеме более 13 месяцев) [12], с повышенным риском развития коллагенового колита (коэффициент риска — 4,5) [13]. Некоторые обсервационные исследования показали, что ИПП повышают риск развития рака желудка у пациентов, инфицированных H. pylori, тогда как другие представляют противоречивые результаты [14–16]. Дополнительные исследования будут необходимы, чтобы определить, повышают ли ИПП риск развития рака желудка у пациентов с инфекцией
При длительном приеме ИПП способны вызвать гиперплазию фундальных желез [14–16].
Опубликованные результаты крупного метаанализа, включавшего в общей сложности 785 пациентов, показали, что длительный прием ИПП для поддержания ремиссии у пациентов с гастроэзофагеальной рефлюксной болезнью не сопровождается увеличением частоты атрофических изменений в слизистой оболочке желудка, а также гиперплазией энтерохромаффиноподобных клеток по крайней мере в течение 3 лет непрерывного лечения по результатам рандомизированных клинических исследований [17].
Приведенные результаты отдельных исследований свидетельствуют о нефротоксичности ИПП, проявляющейся развитием острого тубулоинтерстициального нефрита (ОТИН), хронической болезни почек [18, 19]. В связи с этим при назначении ИПП следует учитывать наличие факторов риска ОТИН, включающих пожилой возраст, сердечную недостаточность, хроническую болезнь почек, сахарный диабет, цирроз печени, прием диуретиков. Повышение уровня сывороточного креатинина, снижение скорости клубочковой фильтрации, электролитные нарушения (гиперкалиемия, гипонатриемия), протеинурия, лейкоцитурия, гематурия, цилиндрурия, эозинофилурия позволяют с высокой вероятностью диагностировать ОТИН [18, 19].
В недавно проведенном исследовании показано, что терапия ИПП является независимым фактором риска инфаркта миокарда: после 120 дней приема ИПП риск увеличивался в 1,58 раза [18, 19].
При необходимости назначения ИПП пациентам с высоким риском гастроинтестинальных кровотечений на фоне терапии антиагрегантами и антикоагулянтами наиболее безопасной считается терапия ИПП, имеющими самую низкую аффинность к CYP2C19 с минимальным риском лекарственных взаимодействий (пантопразол или рабепразол) [20].
Частота назначения ИПП и длительность применения послужили основанием для проведения крупномасштабных популяционных исследований. Самое длительное исследование безопасности имеется у пантопразола (15 лет непрерывного приема препарата) [21]. Отсутствие клинически значимых нежелательных явлений в течение длительного периода лечения обусловлено, по-видимому, высокой pH-селективностью молекулы пантопразола. Высокая рН-селективность характеризует низкую вероятность ингибирования протонных помп в тканях с менее кислой pH, т. е. обусловливает специфичность действия только в париетальных клетках желудка и наибольшую безопасность длительного приема у пациентов с коморбидной патологией.
Таким образом, необходимо повышение осведомленности врачей и фармацевтов относительно возможности осложнений на фоне терапии ИПП, что позволит снизить частоту их развития и улучшить прогноз. Выбор ИПП должен зависеть от клинической ситуации, сопутствующей патологии и терапии, наличия факторов риска у пациента, скорости и стабильности эффекта ИПП.
Литература/References
- Лапина Т. Л. Фармакологические основы антисекреторной терапии // Русский медицинский журнал. Болезни органов пищеварения. 2005. № 1. С. 23. https://www.rmj.ru/articles/bolezni_organov_pishchevareniya/Farmakologicheskie_osnovy_antisekretornoy_terapii/#ixzz6AQH1cAoo. [Lapina T. L. Farmakologicheskie osnovy antisekretornoi terapii [Pharmacological basis of antisecretory therapy] // Russkii meditsinskii zhurnal. Bolezni organov pischevareniya. 2005. No. 1. S. 23. https://www.rmj.ru/articles/bolezni_organov_pishchevareniya/Farmakologicheskie_osnovy_antisekretornoy_terapii/#ixzz6AQH1cAoo.]
- Burget D. W., Chiverton K. D., Hunt R. H. Is there an optimal degree of acid supression for healing of duodenal ulcers? A model of the relationship between ulcer healing and acid suppression // Gastroenterology. 1990; 99: 345–351.
- Scally B., Emberson J. R., Spata E., et al. Effects of gastroprotectant drugs for the prevention and treatment of peptic ulcer disease and its complications: a meta-analysis of randomized trials // Lancet Gastroenterol Hepatol. 2018; 3 (4): 231–241.
- Lanas A., Chan F. K. L. Peptic ulcer disease // Lancet. 2017; 390 (10094): 613–624.
- Chan F. K. L., Lau J. Y. W. Peptic ulcer disease. In: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease. 10th ed. Philadelphia: Saunders Elsevier; 2015: chap 14.
- Лопина О. Д., Сереброва С. Б. Основные фармакокинетические характеристики ингибиторов протонного насоса и эффективность их действия. Пособие для врачей. М., 2016. 44 с. [Lopina T. L., Serebrova S. B. Osnovnye farmakokineticheskie kharakteristiki ingibitorov protonnogo nasosa I effektivnost ikh deistviya. Posobie dlya vrachei [The main pharmacokinetic characteristics of proton pump inhibitors and their effectiveness. A manual for doctors]. M., 2016. 44 s.]
- Язвенная болезнь. Клинические рекомендации Российской гастроэнтерологической ассоциации и Российского общества колоректальных хирургов, Российского эндоскопического общества, 2019. 41 с. [Peptic ulcer. Clinical recommendations of the Russian Gastroenterological Association and the Russian Society of Colorectal Surgeons, Russian Endoscopic Society, 2019. 41 p.]
- Shin J. M., Sachs G. Restoration of acid secretion following treatment with proton pump inhibitors // Gastroenterology. 2002; 123: 1588–1597.
- Cundy T., Dissanayake A. Severe hypomagnesaemia in long-term users of proton-pump inhibitors // Clin Endocrinol (Oxf). 2008; 69 (2): 338–341.
- Lam J., Schneider J., Zhao W., Corley D. Proton pump inhibitor and histamine 2 receptor antagonist use and vitamin B12 deficiency // JAMA. 2013; 310 (22): 2435–2442.
- Ding J., Heller D. A., Ahern F. M., Brown T. V. The relationship between proton pump inhibitor adherence and fracture risk in the elderly // Calcif Tissue Int. 2014; 94 (6): 597–607.
- Lombardo L., Foti M., Ruggia O., Chiecchio A. Increased incidence of small intestinal bacterial overgrowth during proton pump inhibitor therapy // Clin. Gastroenterol. Hepatol. 2010; 8 (6): 504–508.
- Keszthelyi D., Jansen S. V., Schouten G. A., et al. Proton pump inhibitor use is associated with an increased risk for microscopic colitis: a case-control study // Aliment Pharmacol Ther. 2010; 32: 1124–1128. DOI: 10.1111/j.1365-2036.2010.04453.x. [PubMed] [CrossRef] [Google Scholar].
- Jalving M., Koornstra J. J., Wesseling J., Boezen H. M., de Jong S., Kleibeuker J. H. Increased risk of fundic gland polyps during long-term proton pump inhibitor therapy // Aliment Pharmacol Ther. 2006; 24: 1341–1348. DOI: 10.1111/j.1365-2036.2006.03127.x. [PubMed] [CrossRef]. [Google Scholar].
- Ally M. R., Veerappan G. R., Maydonovitch C. L., et al. Chronic proton pump inhibitor therapy associated with increased development of fundic gland polyps // Dig Dis Sci. 2009; 54: 2617–2622. DOI: 10.1007/s10620-009-0993-z. [PubMed] [CrossRef] [Google Scholar].
- Tran-Duy A., Spaetgens B., Hoes A. W., de Wit N. J., Stehouwer C. D. Use of proton pump inhibitors and risks of fundic gland polyps and gastric cancer: systematic review and meta-analysis // Clin Gastroenterol Hepatol. 2016; 14: 1706–1719. DOI: 10.1016/j.cgh.2016.05.018. [PubMed] [CrossRef] [Google Scholar].
- Eslami L., Nasseri-Moghaddam S. Meta-analyses: does long-term PPI use increase the risk of gastric premalignant lesions? // Arch Iran Med. 2013; 16 (8): 449–458.
- Baker R. Acute tubulointerstitial nephritis: overview. Oxford Textbook of Clinical Nephrology (4 ed.). 2016. Section 4; Chapter 83: 669–677.
- Geevasinga N., Coleman P. L., Webster A. C., Roger S. D. Proton pump inhibitors and acute interstitial nephritis // Clin Gastroenterol Hepatol. 2006; 4 (5): 597–604.
- Shih C. J. et al. Proton pump inhibitor use represents an independent risk factor for myocardial infarction // Int J Cardiol. 2014; 177 (1): 292–297.
- Brunner G. et al. Long-term, open-Label triaL: safety and efficacy of continuous maintenance treatment with pantoprazole for up to 15 years in severe acid-peptic disease // Aliment Pharmacol Ther. 2012.
- Information for Healthcare Professionals: Update to the labeling of Clopidogrel Bisulfate (marketed as Plavix) to alert healthcare professionals about a drug interaction with omeprazole (marketed as Prilosec and Prilosec OTC). 2009. http://www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafety InformationforPat ientsandProviders/DrugSafetyInformationforHeathcare Professionals/ucm190787.htm (accessed Nov 1 2010)].
- Interaction between clopidogrel and protonpump inhibitors. 2010. http://www.ema.europa.eu/humandocs/PDFs/EPAR/ Plavix/17494810en.pdf (accessed June 15 2010).
Е. А. Лялюкова*, 1, доктор медицинских наук, профессор
Ю. В. Терещенко*, кандидат медицинских наук
Е. Н. Чернышева**, доктор медицинских наук
А. В. Лялюков***
* ФГБОУ ВО ОмГМУ Минздрава России, Омск, Россия
** ФГБОУ ВО Астраханский ГМУ Минздрава России, Астрахань, Россия
*** ФГБОУ ВО СГУ, Сочи, Россия
1 Контактная информация: lyalykova@rambler.ru
DOI: 10.26295/OS.2020.10.41.004
Выбор ингибитора протонной помпы с позиций эффективности и безопасности у конкретного пациента/ Е. А. Лялюкова, Ю. В. Терещенко, Е. Н. Чернышева, А. В. Лялюков
Для цитирования: Лечащий врач № 8/2020; Номера страниц в выпуске: 6-10
Теги: кислотная супрессия, факторы риска, желудок
Купить номер с этой статьей в pdf