В соответствии с данными Всемирной организации здравоохранения (World Health Organization, WHO), у 2,5–3% новорожденных уже при появлении на свет обнаруживаются различные врожденные пороки развития (ВПР). Около 1% из них являются проявлением моногенных болезней, около 0,5% — хромосомных болезней и 1,5–2% приходится на долю ВПР, обусловленных действием экзогенных и эндогенных факторов. Частота ВПР к концу первого года жизни ребенка достигает 7% за счет проявления невыявленных при рождении пороков развития органов зрения, слуха, нервной и эндокринной систем. В Российской Федерации ежегодно на каждую тысячу новорожденных рождается 40–50 детей с врожденными и наследственными заболеваниями. Не менее 30% перинатальной и неонатальной смертности обусловлено этими формами патологии, что свидетельствует о чрезвычайной значимости их профилактики не только для семьи, но и для общества в целом [1–3].
Решающая роль в комплексе мероприятий по профилактике наследственных и врожденных заболеваний принадлежит пренатальной диагностике (ПД) — разделу медицинской генетики, возникшему в 80-х годах XX века на стыке клинических дисциплин (акушерства, гинекологии, неонатологии) и фундаментальных наук (патофизиологии, биохимии, цитогенетики, молекулярной биологии, генетики человека) [1, 2].
В России ПД регламентирована Приказом Министерства здравоохранения № 457 от 28 ноября 2000 года «О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей», который до настоящего времени является основополагающим и предусматривает двухуровневый порядок обследования беременных женщин. Первый уровень заключается в проведении массового скрининга беременных акушерско-гинекологическими учреждениями (женскими консультациями, кабинетами и другими родовспомогательными учреждениями) в I и II триместрах беременности на основе использования фетальных биохимических и ультразвуковых маркеров. Второй уровень включает мероприятия по диагностике конкретных форм поражения плода, оценке тяжести болезни и прогнозу состояния здоровья ребенка, а также решение вопросов о прерывании беременности в случаях тяжелого, не поддающегося лечению заболевания плода, которые осуществляются в региональных (межрегиональных) медико-генетических консультациях [4].
С генетической точки зрения проблемы, связанные с ПД, в настоящее время уже принципиально решены. Однако эффективность дородовых профилактических мероприятий все еще остается крайне низкой, несмотря на попытки кардинальных преобразований в организационной системе ПД, предпринятых в последние годы [3, 5–8].
Учитывая то обстоятельство, что главная роль в системе мероприятий по профилактике генетической патологии плода принадлежит врачам первого контакта с беременной женщиной — акушерам-гинекологам, нами было предпринято исследование, направленное на изучение потребности в совершенствовании деятельности амбулаторного звена акушерско-гинекологической службы как первого уровня ПД генетической патологии плода.
Материал и методы исследования
Исследование выполнено на ретроспективном материале одной из женских консультаций г. Москвы. Материал исследования представили амбулаторные карты 290 женщин, состоявших на учете по беременности с 2007 г. по 2011 г. Согласно приказам, регламентирующим ПД в эти годы [4, 8], обследование беременных на I уровне включало:
1. Трехкратное ультразвуковое исследование:
1) на 10–13 неделе (оценка копчико-теменного расстояния и толщины воротникового пространства плода);
2) 20–23 недели (выявление пороков развития и эхографических маркеров хромосомных болезней плода);
3) 30–33 недели (выявление пороков развития с поздним проявлением, функциональная оценка состояния плода).
2. Обязательное двукратное исследование уровня не менее двух биохимических маркеров врожденной патологии плода:
1) плазменного протеина-А, связанного с беременностью (PAPP-A) и β-субъединицы хорионического гонадотропина (β-ХГ) на сроке 10–13 недель;
2) α-фетопротеина (АФП) и β-субъединицы хорионического гонадотропина (β-ХГ) в сроке 16–20 недель (оптимально 16–18 недель).
Концентрацию β-ХГЧ и PAPP-A в материнской сыворотке в I триместре и АФП, свободного β-ХГЧ и E3 во II триместре беременности определяли на анализаторе 6000 Delfia Xpress (Perkin Elmer, Wallac) иммунофлюоресцентным методом с разрешением по времени. Значения сывороточных маркеров считали нормальными, если они находились в пределах от 0,5 до 2,0 МоМ.
Ультразвуковое исследование (УЗИ) выполнялось на аппарате Sonix RP, оснащенном всеми типами датчиков, использующихся в акушерских исследованиях. Во всех случаях измеряли копчико-теменное расстояние (КТР) и толщину воротникового пространства (ТВП). Все измерения проводились согласно существующим рекомендациям.
Окончательный расчет риска рождения ребенка с хромосомной патологией производили в лаборатории Московского городского центра неонатального скрининга на базе детской психиатрической больницы № 6 с помощью аппаратно-программного комплекса Life Cycle, основной функциональной задачей которого является пренатальный скрининг (ПС) плода на наличие синдрома Дауна (СД) и синдрома Эдвардса (СЭ). База данных программы формировалась из листов опроса, содержащего информацию о беременной женщине, включая возраст, вес, срок беременности, курение, этническую принадлежность, количество плодов, применение экстракорпорального оплодотворения, наличие/отсутствие сахарного диабета, данные УЗИ и показатели биохимических маркеров. На основании всего массива данных программа автоматически рассчитывает риск рождения ребенка с СД и СЭ, который указывается в цифрах. Пороговое значение риска составляет 1:250. Степень риска хромосомной патологии оценивали как высокую при соотношении 1:250 и ниже.
Для сбора материала исследования была разработана специальная анкета, которая содержала полную информацию о пациентке и плоде, включая репродуктивный и семейный анамнез, подробные сведения о проведении ультразвукового и биохимического скрининга в I и II триместрах беременности, данные об исходе беременности и состоянии новорожденного. Статистическая обработка данных выполнена на индивидуальном компьютере с помощью электронных таблиц Microsoft Excel и пакета прикладных программ Statistica for Windows 7.0. Для сравнения непрерывных данных использовали t-критерий Стьюдента, статистически значимыми считались отличия при p < 0,05 (95%-й уровень значимости).
Результаты исследования
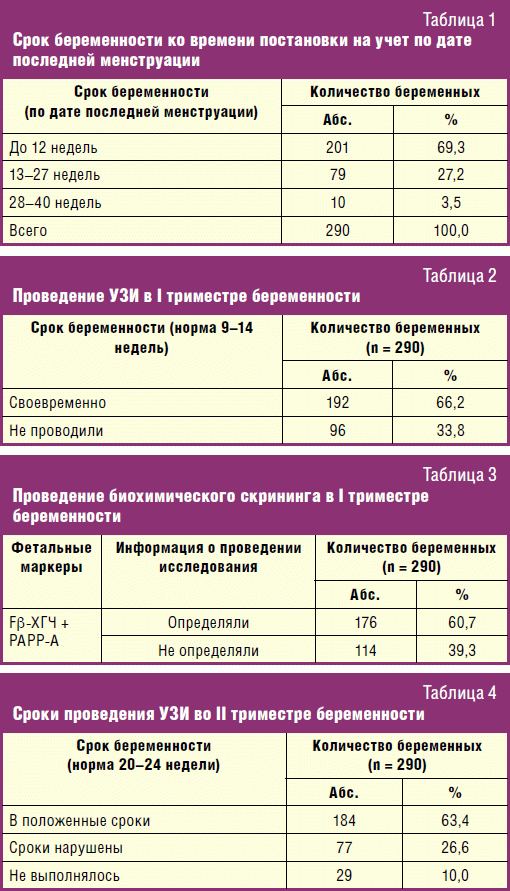
Первоочередной задачей настоящего исследования явился ретроспективный анализ точности исполнения женской консультацией приказов, регламентировавших проведение ПС беременных с 2007 по 2011 год. Как можно видеть в табл. 1, из 290 женщин, состоявших на учете по беременности с 2007 года по 2011 год, в I триместре встали на учет 201 (69,3%) женщина, во II триместре — 79 (27,1%) женщин, в III триместре — 10 (3,4%) женщин.
Ультразвуковому скринингу в I триместре беременности в положенные сроки были подвергнуты 192 (66,2%) женщины, 96 (33,8%) женщинам УЗИ не проводилось (табл. 2).
Биохимическому скринингу в II триместре беременности были подвергнуты 176 (60,7%) женщин, 114 (39,3%) женщин не были обследованы (табл. 3).
Заключения об индивидуальном риске хромосомных аномалий (ХА) у плода, автоматически рассчитанные по данным биохимического и ультразвукового скрининга в I триместре беременности, имелись в амбулаторных картах только у 172 (59,3%) беременных женщин.
Во II триместре у 77 (26,6%) беременных сроки выполнения ультразвукового скрининга были нарушены, у 29 (10%) беременных УЗИ не проводилось вовсе, только у 184 (63,4%) женщин ультразвуковой скрининг был проведен в положенные сроки (табл. 4).
Что же касается биохимического скрининга, то образцы сыворотки крови были взяты своевременно только у 52 (18,0%) беременных, у 209 (72%) женщин сроки были нарушены, а у 29 (10,0%) не получены вовсе. Заключения лаборатории об индивидуальном риске ХА у плода имелись в амбулаторных картах только у 178 (61,4%) беременных, у 112 (38,6%) беременных заключение отсутствовало.
Таким образом, ретроспективный анализ показал, что регламент проведения ПС систематически нарушался и, поскольку им были охвачены только 59,3% и 61,4% беременных женщин в I и II триместрах беременности соответственно, его нельзя считать массовым.
Для оценки результатов ПС были использованы данные о 172 беременных женщинах, в чьих амбулаторных картах имелись заключения лаборатории об индивидуальном риске хромосомных аномалий у плода в I и II триместрах беременности. В табл. 5 представлены результаты УЗ-скрининга в I триместре беременности, из которой явствует, что КТР плода определен у 161 (93,6%) беременной (у всех в пределах нормальных значений), у 11 (6,4%) беременных достоверная информация в амбулаторных картах отсутствовала; толщина воротникового пространства ТВП плода определена у 164 (95,3%) беременных (у 3 (1,8%) женщин ТВП составляла 3 мм и более, что является маркером хромосомной патологии, у 1 (0,6%) беременной определен порок развития плода — анэнцефалия). У 8 (4,7%) женщин достоверная информация в амбулаторных картах отсутствовала.
Практически у всех женщин были получены образцы крови и своевременно определены уровни β-ХГЧ и PAPP-A. В результате комбинированного скрининга в I триместре беременности из 172 беременных 18 (10,4%) женщин были отнесены к группе риска: 9 (5,2%) с высоким риском ХА у плода и 9 (5,2%) — с пороговым риском (рис.).
Все 18 (100,0%) беременных женщин, отнесенные к группе риска, были направлены в медико-генетическую консультацию, однако в амбулаторных картах имелась информация только о 2 (11,1%) из них — тех, кому проводилась биопсия хориона (хромосомная патология ни у кого выявлена не была, обе беременности были пролонгированы). Одна беременность с пороком развития плода (анэнцефалией) в I триместре была обоснованно прервана. Что же касается других 16 (88,9%) женщин из группы риска, то сведения о посещении и результатах медико-генетического консультирования в их амбулаторных картах отсутствовали. Это обстоятельство свидетельствует о недостаточной взаимосвязи между первым и вторым уровнем ПД.
Во II триместре беременности ПС подвергались 177 беременных женщин, при этом УЗИ в положенные сроки было выполнено только 99 (55,9%) из них, у 71 (40,1%) женщины сроки проведения УЗИ были нарушены. В результате УЗИ у 31 (17,5%) беременной была выявлена патология плода: внутриутробная задержка развития — у 3 (1,7%) женщин, многоводие — у 3 (1,7%) женщин, патология плаценты — у 24 (13,6%) женщин и множественные пороки развития у 1 (0,6%) женщины.
Биохимический скрининг во втором триместре беременности был проведен 172 (97,2%) беременным в надлежащие сроки, у 5 (2,8%) женщин срок взятия образцов крови был нарушен. Фетальные маркеры АФП и β-ХГЧ были определены у всех беременных.
В табл. 6 представлены результаты комбинированного скрининга 177 беременных, выраженные в значениях индивидуального риска развития дефектов невральной трубки (ДНТ) и ХА (синдромов Эдвардса и Дауна) у плода, рассчитанных с помощью программы Life Cycle.
Как можно видеть в табл. 6, из 177 беременных, подвергавшихся комбинированному скринингу во II триместре, к группе риска были отнесены 22 (12,4%) женщины: 2 (1,1%) с высоким риском развития ДНТ, 6 (3,4%) со средним и 14 (7,9%) с высоким риском развития синдрома Дауна. При этом если общее количество женщин, отнесенных к группе риска (22 женщины), принять за 100%, то в амбулаторных картах имелась информация только о 6 (27,8%) из них — тех, кто подвергался инвазивной процедуре (амниоцентезу) с целью взятия околоплодных вод для цитогенетического исследования (ни у кого хромосомная патология плода выявлена не была). Информация о других 16 (72,7%) женщинах в амбулаторных картах отсутствовала. Во II триместре у 1 (0,6%) женщины беременность была обоснованно прервана, в связи с выявленными множественными пороками развития (МПР) у плода, у 1 (0,6%) произошла внутриутробная гибель плода по причине фетофетального синдрома 3-й степени, гестоза легкой степени и выраженного многоводия, 175 (98,9%) беременностей были пролонгированы.
Данные об исходах беременностей у женщин, подвергавшихся пренатальной диагностике, представлены в табл. 7, из которой явствует, что подавляющее большинство новорожденных 173 (98,9%) были оценены по шкале Апгар на 7–10 баллов, 2 (1,1%) новорожденных — на 5–6 баллов, из 175 новорожденных 1 (0,6%) ребенок родился с гипотрофией и еще 1 (0,6%) ребенок родился с пропущенным синдромом Дауна.
С целью оценки эффективности ПД проведен сравнительный анализ исходов беременностей в двух группах женщин: 1) первая группа — беременные, подвергавшиеся ПД; 2) вторая группа — беременные, не подвергавшиеся ПД (табл. 8). Из табл. 8 явствует, что в обеих группах все показатели не имеют статистически значимых различий. Так, состояние подавляющего количества новорожденных (около 99,0%) в той и другой группе было оценено по шкале Апгар на 7–10 баллов. В той и другой группе родилось по одному ребенку с синдромом Дауна. Полученные результаты свидетельствуют о низкой эффективности проводимой ПД.
Учитывая то обстоятельство, что ПД врожденных и наследственных болезней является областью медицинской генетики, реализация которой на первом уровне находится в компетенции акушеров-гинекологов, была предпринята попытка выяснить степень осознанности врачами акушерами-гинекологами сущности и принципов организации этого вида деятельности. С этой целью были использованы тестовые задания (31 вопрос) по основным разделам ПД, позаимствованные из сборника тестовых заданий по специальности «Генетика» [9]. В инкогнито-тестировании участвовали 7 врачей-гинекологов. В среднем количество правильных ответов составило 17,7 (56,2%), что свидетельствует о недостатке знаний у врачей акушеров-гинекологов, касающихся медико-генетических аспектов ПД.
Обсуждение полученных результатов
Во всех странах мира каждый 20-й ребенок рождается с врожденной патологией генетической природы. При этом 2–3 из 100 новорожденных, появляются на свет с несовместимыми с жизнью или тяжелыми пороками развития, которые можно было бы выявить в период беременности. Поскольку 95% ВПР, включая ХА, как правило, являются спорадическими, то в группе риска находится каждая беременная женщина. Поэтому ПД носит массовый характер [1, 2, 3, 6, 10]. Все большее распространение в практике работы медико-генетических учреждений в мире находит обследование беременных в I триместре. Выявление патологии во II триместре беременности сопряжено с моральными проблемами и рядом акушерских осложнений, связанных с прерыванием беременности в поздние сроки [7, 11–16].
Ретроспективный анализ нашего исследования показал, что как раз массовый характер скрининга беременных в I триместре женская консультация не обеспечивает. Из общего количества женщин, состоявших на учете по беременности с 2007 по 2011 год, в I триместре встали на учет 69,3%, а ПС подверглись 59,3% беременных женщин. Эти данные свидетельствуют, что организация исполнения приказа МЗ РФ № 457 и других приказов, регламентировавших ПД с 2007 по 2011 год, является неудовлетворительной и свидетельствуют о недостаточной готовности амбулаторного звена акушерско-гинекологической службы к переходу на ПС только в I триместре.
Практическая эффективность и целесообразность трехкратного ультразвукового скринингового обследования беременных на сроках 11–14, 20–22, 32–34 недели беременности научно доказана [1, 11, 13]. Судя по данным нашего исследования и, несмотря на то, что во II триместре беременности сроки проведения УЗИ у 47,5% женщин были нарушены, этот вид скрининга позволил выявить патологию плода у 17,5% беременных. Полученные данные подтверждают актуальность УЗ-скрининга во II триместре беременности, особенно для тех женщин, кто не проходили обследование в I триместре.
Однако сравнительный анализ исходов беременности у женщин, подвергавшихся и не подвергавшихся ПД, не выявил никаких достоверных различий по всем тестируемым параметрам. В той и другой группе родилось по одному ребенку с пропущенным синдромом Дауна, что свидетельствует о низкой эффективности ПД.
Проведенное тестирование врачей акушеров-гинекологов на знания основ ПД свидетельствует о недостатке их знаний. По-видимому, было бы целесообразно ввести в учебный процесс кафедр акушерства и гинекологии специальный курс ПД врожденных и наследственных болезней с основами медицинской генетики.
Выводы
- Главной причиной низкой эффективности ПД врожденных и наследственных заболеваний является систематическое несоблюдение регламента проведения пренатального скрининга на уровне амбулаторного звена акушерско-гинекологической службы, нарушающее его основные принципы — массовость, своевременность и полноценность.
- Для повышения эффективности ПД врожденных и наследственных болезней требуются меры по совершенствованию деятельности амбулаторного звена акушерско-гинекологической службы, направленные на: 1) повышение компетентности акушеров-гинекологов в проведении ПД согласно регламенту; 2) обеспечение информационной и мотивационной готовности беременных женщин к перинатальной профилактике; 3) оптимизацию взаимодействия между врачами акушерами-гинекологами и генетиками.
Литература
- Пренатальная диагностика наследственных и врожденных болезней / Под ред. Э. К. Айламазяна, В. С. Баранова. М.: МЕДпресс-информ, 2006. 415 с.
- Акуленко Л. В., Золотухина Т. В., Манухин И. Б. Дородовая профилактика генетической патологии плода. М.: ГЭОТАР-Медиа, 2013. 292 с.
- Жученко Л. А., Андреева Е. Н., Калашникова Е. А., Лагкуева Ф. К., Отарян К. К., Одегова Н. О., Степнова С. В., Юдина Е. В. Основные итоги и современное состояние программы комбинированного пренатального скрининга I триместра в Российской Федерации // Журнал акушерства и женских болезней. 2013. Т. LXI. Вып. 3. С. 20–25.
- Приказ Минздрава РФ от 28.12.2000 N 457 о совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей. http://www.bestpravo.ru/fed2000/data01/tex10191.htm.
- Жученко Л. А., Андреева Е. Н., Одегова Н. О., Степнова С. В., Лагкуева Ф. К., Леонова В. Ю. Современная концепция и инновационные алгоритмы пренатальной диагностики в рамках нового национального проекта Министерства здравоохранения и социального развития Российской Федерации «Дородовая (пренатальная) диагностика нарушений развития ребенка» // Российский вестник акушера-гинеколога. 2011, 1, с. 8–12.
- Жученко Л. А., Склянкина И. В., Мельникова Е. Н. Эффективность пренатальной диагностики в выявлении хромосомной патологии у плодов беременных — жительниц Московской области // Рос. вестн. акуш. гин. 2006; 6: 2: 31–34.
- Кащеева Т. К., Николаева Ю. А., Карпов К. П., Вохмянина Н. В., Романенко О. П., Баранов В. С. Ранний пренатальный скрининг — состояние, трудности, новые возможности // /Журнал акушерства и женских болезней. 2012. Т. 61. С. 69–74.
- Приказ Министерства здравоохранения и социального развития РФ от 02.10.2009 г. № 808 н «Об утверждении Порядка оказания акушерско-гинекологической помощи», зарегистрировано в Минюсте РФ 31.11.2009 г., http://www.garant.ru/products/ipo/prime/doc/12072455/#ixzz3GMRqj1J7.
- Гинтер Е. К., Козлова С. И., Прытков А. Н., Немцова М. В., Ермакова М. А., Жулева Л. Ю. Тестовые задания по специальности «Генетика». М., 2013.
- Манухин И. Б., Акуленко Л. В., Кузнецов М. И. Пропедевтика пренатальной медицины. М.: ГЭОТАР-Медиа, 2015, 319 с.
- Каретникова Н. А., Гончарова Е. А., Стыгар А. М., Гурьев С. О., Турсунова Д. Т., Бахарев В. А., Колодько В. Г. Современные возможности пренатальной диагностики генетической патологии в ранние сроки беременности // Проблемы репродукции. 2010. Т. 16. № 2. С. 82–86.
- Некрасова Е. С., Николаева Ю. А., Кащеева Т. К. и др. Внедрение алгоритма комбинированного скрининга хромосомной патологии плода в I триместре беременности. Опыт работы за 4 года // Журн. акушерства и женских болезней. 2007. Т. LVI, вып. 1. С. 28–34.
- Турсунова Д. Т. Сравнительный анализ скринирующих программ в I и II триместре беременности // Проблемы репродукции. 2011. № 2. С. 76–80.
- Evans M. I., Van Decruyes H., Nikolaides K. H. Nuchal translucency measurements for first trimester screening: the «price» of inaccuracy // Fetal Diag. Ther. 2007. Vol. 22. P. 401–404.
- Hernandez-Andrade E., Guzman Huerta N., Garcia Cavazos R., Ahued-Ahued J. R. Prenatal diagnosis in the first trimester, whom and how? // Gynecology Obstetric Mex. 2002. Vol. 70. P. 607– 612.
- Nicolaides K. H., Spencer K., Avgidou K. et al. Multicenter study of first-trimester screening for trisomy 21 in 75 821 pregnancies: results and estimation of the potential impact of individual risk-orientated two-stage first-trimester screening // Ultrasound Obstet Gynecol. 2005; 25: 221–226.
Л. В. Акуленко*, 1, доктор медицинских наук, профессор
И. Б. Манухин*, доктор медицинских наук, профессор
Т. К. Мачарашвили*
Э. О. Ибрагимова**
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
1 Контактная информация: Akular@list.ru
Купить номер с этой статьей в pdf