Кислотозависимые заболевания представляют большую группу страданий, требующих зачастую пожизненной кислотосупрессивной терапии. С позиции патогенеза, прогнозируемой эффективности и безопасности, рациональным выбором для длительной терапии гастроэзофагеальной рефлюксной болезни, эпигастрального болевого синдрома, профилактики НПВП-гастропатии, лечения синдрома Золлингера–Эллисона является класс препаратов, названных «ингибиторы протонного насоса или помпы» (ИПП). В Анатомо-терапевтическо-химической международной системе классификации лекарственных средств (АТХ) эта группа препаратов имеет код A02BC и входит в раздел A02B «Противоязвенные препараты и препараты для лечения гастроэзофагеального рефлюкса» [1]. В Российской Федерации зарегистрировано 5 лекарственных средств: омепразол, лансопразол, пантопразол, рабепразол и эзомепразол [2].
ИПП относятся к наиболее часто назначаемым препаратам. Так, в 2009 г. около 21 млн человек в США принимали ИПП. Большинство пациентов лечились ИПП более 180 дней [3]. Результаты клинических исследований подтвердили их хорошую переносимость. В рамках экспериментов доказан широкий терапевтический диапазон ИПП. Так, разовые пероральные дозы омепразола до 400 мг не вызывали каких-либо тяжелых симптомов. При приеме взрослыми 560 мг омепразола отмечалась умеренная интоксикация. Однократное применение эзомепразола внутрь в дозе 80 мг не вызвало каких-либо симптомов. Повышение дозы до 280 мг сопровождалось общей слабостью и симптомами со стороны желудочно-кишечного тракта. Максимальная суточная доза рабепразола, принятая преднамеренно, составила 160 мг с минимальными нежелательными явлениями, не потребовавшими лечения [2].
Как и другие лекарственные препараты, ИПП не лишены побочных эффектов. Побочным эффектом считается любая реакция организма, возникшая в связи с применением лекарственного препарата в дозах, рекомендуемых инструкцией по его применению [4]. В ходе клинических исследований были зафиксированы неспецифические неблагоприятные нежелательные эффекты, слабо или умеренно выраженные, преходящего характера. Наиболее часто (отметили от ≥ 1/100 до < 1/10 пациентов, принимавших ИПП) возникали жалобы на головную боль, боль в животе, запор, диарею, метеоризм и тошноту. Имеется ограниченное число наблюдений о возможности эффективной замены одного ИПП другим в случаях возникновения неблагоприятных лекарственных реакций или индивидуальной непереносимости какого-либо из препаратов этой группы [2].
Препарат-специфические побочные эффекты: P-гликопротеин, цитохром CYP450
Полипрагмазия является зачастую вынужденным решением при лечении полиморбидных пациентов. При этом возникает необходимость оценить потенциальный риск взаимодействия препаратов. ИПП отличаются по профилю и выраженности межлекарственных взаимодействий из-за различий в степени подавления переносчиков (транспортеров) лекарств и особенностей метаболизма.
Аденозин-трифосфатзависимый эффлюксный транспортный Р-гликопротеин
Одним из препарат-специфических побочных эффектов является взаимодействие ИПП с аденозин-трифосфатзависимым эффлюксным транспортным Р-гликопротеином — продуктом АВСВ1 (MDR1) гена. Р-гликопротеин обладает способностью уменьшать внутриклеточное накопление и цитотоксичность структурно и функционально различных лекарств. Его функцией являются энергозависимый транспорт (эффлюкс) за пределы клетки и уменьшение внутриклеточной концентрации большого числа ксенобиотиков, в том числе лекарственных препаратов. Субстратами, влияющими на активность Р-гликопротеиновой транспортной системы, являются дигоксин, циметидин, такролимус, нифедипин, кетоконазол и амитриптилин. ИПП в разной степени подавляют эту транспортную систему, повышая концентрацию препаратов в крови. В эксперименте было показано, что 50% ингибирование Р-гликопротеин-опосредованного эффлюкса дигоксина достигается при различных концентрациях ИПП (17,7 мкмоль/л для омепразола, 17,9 мкмоль/л для пантопразола и 62,8 мкмоль/л для лансопразола) [5]. Это исследование продемонстрировало большую безопасность лансопразола по сравнению с омепразолом и пантопразолом при сочетании дигоксином. Рабепразол (оригинальный препарат Париет) обладает минимальной тропностью к Р-гликопротеину [6]. Прямое сравнительное наблюдательное исследование лансопразола и рабепразола по степени взаимодействия с цитостатиками после трансплантации органов выявило меньшее влияние на Р-гликопротеин рабепразола, что обеспечило большую безопасность [7].
Цитохром Р450
Все ИПП в различной степени подвергаются биотрансформации в печени, что повышает их гидрофильность и тем самым способствует выведению из организма. Окислительный метаболизм ИПП проходит с участием субстрат-специфичных изоферментов 2 и 3 семейства цитохрома Р450. В ходе метаболизма с участием изоформы CYP2C19 образуются гидрокси- и деметилированные метаболиты, а через окисление CYP3A4 — сульфон. Максимальной аффинностью к CYP2C19 обладают омепразол (тестовый субстрат) и эзомепразол, что объясняет их высокий потенциал взаимодействия. При одновременном применении омепразола и эзомепразола с препаратами, в метаболизме которых участвует изофермент CYP2C19, такими как диазепам, циталопрам, имипрамин, кломипрамин, фенитоин, может увеличиться концентрация этих препаратов в плазме крови и, соответственно, потребоваться уменьшение их дозы [2].
Два ИПП — пантопразол и рабепразол (Париет) обладают особенностями метаболизма, обеспечивающими наименьший риск взаимодействия с другими ксенобиотиками на уровне системы CYP450 [8–10]. Пантопразол, после прохождения I окислительной фазы метаболизма в системе цитохрома, завершает процесс гидрофилизации с участием сульфотрансферазы цитозоля через конъюгацию с сульфатом (II фаза биотрансформации). Конъюгированный сульфат — основной метаболит в плазме. Рабепразол (Париет) имеет преимущественно неэнзиматический нецитохромовый метаболизм. Основным метаболитом рабепразола является тиоэфир. Сульфон — основной метаболит других ИПП (омепразола, эзомепразола и лансопразола), практически не определяется в крови. Около 90% рабепразола выводится с мочой главным образом в виде двух метаболитов: конъюгата меркаптуровой кислоты и карбоновой кислоты. Оставшаяся часть принятого рабепразола натрия выводится с калом. Суммарное выведение составляет 99,8% [2, 8].
Для оценки ингибирующего влияния ИПП на активность ферментов цитохрома Р450 проведен целый ряд экспериментов с микросомами печени человека и рекомбинантными изоформами. Оценивалось значение константы ингибирования (Ki) — минимальной концентрации ИПП для блокирования активности фермента. Выявлены различия в Ki для всех ИПП (лансопразол — 0,4–1,5 мкм, омепразол — 2–6 мкм, эзомепразол — ∼8 мкм, пантопразол — 14–69 мкм и рабепразол — 17–21 мкм) [9]. Высокие значения Ki для пантопразола и рабепразола свидетельствуют о более низком потенциале взаимодействия, что подтверждается и другими источниками официальной информации (табл. 1).
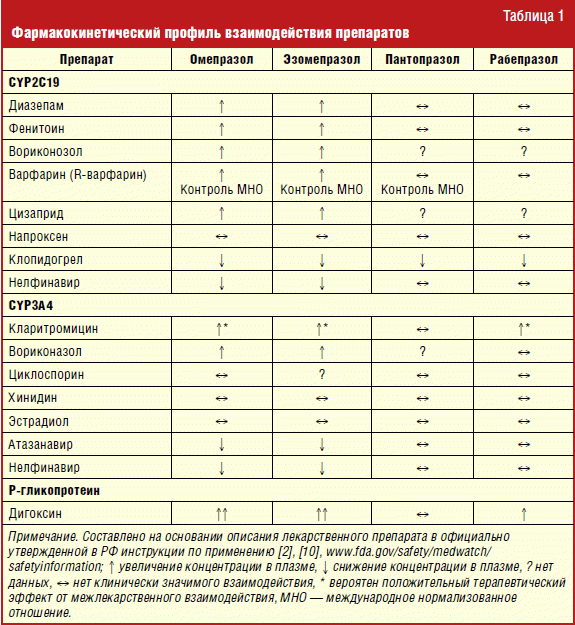
Декслансопразол (одобрен к применению с США) и лансопразол, напротив, могут ускорять элиминацию препаратов, метаболизирующихся при участии изофермента CYP1А2, в частности теофиллина [11].
Клопидогрел
Клинической иллюстрацией значения межлекарственного взаимодействия может служить дискуссия о ИПП и клопидогреле.
На ежегодной научной сессии американского общества сердечно-сосудистой ангиографии и интервенции (SCAI) 6 мая 2009 г. были доложены результаты исследования The Clopidogrel Medco Outcomes Study, в котором оценивалась клиническая эффективность двойной антитромбоцитарной терапии (ДАТ) (Аспирин + клопидогрел) и ДАТ в комбинации с ИПП у больных после ангиопластики коронарных артерий со стентированием. В исследование было включено 16 690 пациентов. Больные принимали ИПП (пантопразол, эзомепразол, омепразол или ланзопразол) в среднем в течение 9 месяцев. Основные клинические исходы включали госпитализации по поводу сердечных приступов, нестабильной стенокардии, инсульта и повторной реваскуляризации миокарда. Комбинация ИПП с клопидогрелом (Плавиксом) увеличивала риск повторных коронарных событий на 50%. До 70% всех событий приходилось на приступы стенокардии и нестабильную стенокардию, 48% — на инсульт и транзиторные ишемические атаки, а в 35% случаев потребовались повторные коронарные процедуры [12]. Анализируя данные исследования The Clopidogrel Medco Outcomes Study и другие работы, Управление по надзору за качеством пищевых продуктов и лекарственных средств США (Food and Drugs Administration of the United States, FDA) в 2010 г. предупредило о риске снижения эффективности клопидогрела (Плавикс) при одновременном применении с любым ИПП независимо от временных рамок, разделяющих прием препаратов в течение суток.
На сегодняшний день получены противоречивые данные о влиянии ИПП на эффективность клопидогрела [13]. Вероятно, сложность трактовки данных объясняется особенностями фармакокинетики самого клопидогрела (Плавикс). Препарат является пролекарством с фармакогенетическими различиями метаболизма. Однако, несмотря на неоднозначную трактовку клинической значимости взаимодействия с клопидогрелом, фирмами-производителями лекарств и FDA пересмотрены инструкции по применению клопидогрела, омепразола и эзомепразола. Новая маркировка предписывает не сочетать перечисленные выше препараты из-за большего, по сравнению с другими ИПП, влияния омепразола и эзомепразола на CYP2C19-опосредованный метаболизм клопидогреля. По результатам исследований отмечено фармакокинетическое и фармакодинамическое взаимодействие между клопидогрелом (нагрузочная доза 300 мг и поддерживающая доза 75 мг/сут) и омепразолом (80 мг/сут внутрь), которое приводит к снижению экспозиции активного метаболита клопидогрела в среднем на 46% и снижению максимального ингибирования АДФ-индуцированной агрегации тромбоцитов в среднем на 16% [2]. При необходимости гастропротекции на фоне приема клопидогрела рекомендуется назначать пантопразол, рабепразол, лансопразол или декслансопразол [14].
Класс-специфические побочные эффекты: биодоступность препаратов с рН-зависимой абсорбцией
Класс-специфические эффекты не зависят от конкретного препарата. Их возникновение связано с фармакологическим действием ИПП. Так как применение этих препаратов прогнозируемо приводит к выраженному и длительному подавлению выработки соляной кислоты, повышение рН содержимого желудка снижает биодоступность препаратов с рН-зависимой абсорбцией. К такому типу взаимодействия можно отнести взаимодействие ИПП с кетоконазолом и итраконазолом. Концентрация этих противогрибковых препаратов в плазме крови при одновременном применении будет снижаться, что может потребовать коррекции дозы [2].
К класс-специфическим эффектам, обусловленным снижением кислотности желудочного сока, относят и выявленное влияние на абсорбцию цианокобаламина (витамина В12), железа, кальция и магния.
Дефицит витамина В12
В организме человека витамин В12 практически не вырабатывается. В желудке витамин В12, содержащийся в пище животного происхождения, под влиянием пепсина связывается с R-белками — транскобаламинами I и III. Эта фаза трансформации необходима для осуществления связи витамина В12 с внутренним фактором Касла в двенадцатиперстной кишке и последующим всасыванием в подвздошной кишке. При ахлоргидрии нарушается переход пепсиногена в пепсин, что приводит к нарушению всасывания и развитию В12-дефицитного состояния и анемии [15].
Короткие курсы ИПП практически не влияют на метаболизм витамина В12 в организме. Еще несколько лет назад результаты клинических наблюдений и метаанализов свидетельствовали о повышении риска анемии только при неблагоприятном преморбидном фоне: у пожилых пациентов с атрофическим гастритом, сочетанным с Helicobacter pylori-ассоциированным и аутоиммунным гастритом, после резекции желудка, при лечении высокими дозами ИПП больных с синдромом Золлингера–Эллисона [16, 17]. Однако результаты последнего опубликованного крупного сравнительного ретроспективного исследования 25 956 пациентов с верифицированной В12-дефицитной анемией позволили сделать вывод о том, что применение антисекреторной терапии в течение двух и более лет достоверно дозозависимо ассоциировалось с повышением риска В
Дефицит железа
Абсорбция железа также является рН-зависимой. Железо в пище содержится в основном в форме нерастворимого плохо всасывающегося трехвалентного железа Fe (III). Железо всасывается в тонкой кишке только после солюбилизации соляной кислотой и окисления до двухвалентной формы Fе (II) [19]. Кратковременная гипохлоргидрия и ахлоргидрия при нормальном рационе не приводит ни к латентному, ни к явному дефициту железа в организме. Однако длительная кислотосупрессивная терапия ИПП повышает риск развития железодефицитных состояний вследствие мальабсорбции железа [20].
Остеопороз
Первые сведения о том, что ИПП могут снижать минеральную плотность костей, появились в публикациях в 1995 г. Сперва доминировала точка зрения о непосредственном влиянии ИПП на ионные насосы или кислотозависимые ферменты костной ткани, вызывая процессы структурного ремоделирования с развитием остеопении и остеопороза [21]. В настоящее время обсуждается теория мальабсорбции кальция: на фоне медикаментозной ахлоргидрии нарушается переход солей кальция в растворимую форму, ухудшая абсорбцию кальция. Сообщение о новом класс-специфическом побочном действии — повышении риска перелома бедра, запястья, позвоночника у пациентов старше 50 лет при приеме высоких доз ИПП более 1 года было опубликовано 25.05.10 г. на сайте FDA [22]. Недавно стали известны результаты канадского мультицентрового популяционного исследования, посвященному оценке остеопороза. Минеральная плотность костной ткани бедренной кости, тазобедренного и поясничного отдела позвоночника (L1-L4) оценивалась в исходном состоянии пациентов, через 5 и 10 лет на фоне приема ИПП. Сделан вывод о том, что использование ИПП не привело к прогрессированию изменений костной ткани [23].
Гипомагниемия
В 2006 г. впервые была описана гипомагниемия на фоне длительного приема ИПП [24]. В 2011 г., несмотря на единичные случаи, FDA опубликовало сообщение о новом непредвиденном нежелательном явлении — гипомагниемии. Механизм развития гипомагниемии в настоящее время неясен. Симптомы возникают при снижении уровня магния < 0,5 ммоль/л. Указанному снижению часто сопутствует гипокалиемия. Серьезными побочными явлениями были тетания, аритмия и судороги. Пероральный прием препаратов магния уменьшает выраженность клинической симптоматики, но не повышает сывороточную концентрацию магния. В то же время отмена ИПП приводит к восстановлению минерального баланса [25]. У пациентов, длительно принимающих ИПП в сочетании с дигоксином или препаратами, которые могут вызвать гипомагниемию (например, диуретики), необходимо контролировать уровень магния до начала лечения ИПП и в период лечения. Данные по взаимодействию суммированы в табл. 2.
Учитывая влияние на метаболизм минералов и витаминов, необходимо взвешенно подходить к подбору дозы и длительности назначения ИПП пациентам, особенно старших возрастных групп, с учетом индивидуальных особенностей метаболизма и коморбидных состояний.
Класс-специфические побочные эффекты: гипергастринемия, онкогенный потенциал
Подавляя кислотопродукцию в желудке по механизму обратной связи, все ИПП способствуют повышению уровня сывороточного гастрина. Гастрин стимулирует рост некоторых типов эпителиальных клеток (желудка, слизистой оболочки толстой кишки, поджелудочной железы) [26]. Основой опасений в отношении повышения риска развития рака у людей были эксперименты, выполненные на трансгенных мышах с мутантной формой АРС (APCMin-/+). Автору удалось показать влияние индуцированной омепразолом гипергастринемии на скорость пролиферации клеток аденомы и сокращение продолжительности жизни мышей. Гипергастринемия у людей, длительно (от 5 до 15 лет) непрерывно принимающих ИПП, действительно сопровождалась гиперплазией энтерохромаффинноподобных клеток желудка, увеличением массы обкладочных клеток, увеличением уровня хромогранина А (CgA). Концентрация гастрина возвращалась к исходному уровню обычно в течение 1–2 недель после прекращения лечения. Однако ни в одном случае эти изменения не привели к развитию дисплазии, рака или нейроэндокринных опухолей. Кроме того, при отсутствии
В доступной литературе имеются противоречивые данные относительно риска развития полипов желудка на фоне длительной терапии ИПП. Однако многолетние наблюдения позволяют сделать вывод о том, что риск малигнизации этих полипов крайне низок при условии эрадикации H. pylori [31].
Эпидемиологических исследований, направленных на изучение связи между длительным лечением ИПП и риском рака поджелудочной железы, не проводилось.
При приеме ИПП обычно увеличивается выработка биологически активного амида гастрина, трофическое воздействие которого на эпителий может быть относительно слабым и обратимым. Частота развития полипов в желудке не коррелирует с уровнем гастрина. У препаратов группы ИПП не подтвержден онкогенный потенциал у людей.
Класс-специфические побочные эффекты: инфекционные осложнения
Гипо- и ахлоргидрия на фоне приема ИПП способствует колонизации желудочно-кишечного тракта патогенной и условно-патогенной микрофлорой, вызывая дисбиотические изменения различных локусов организма.
C. difficile-инфекция
Растет число сообщений о риске развития клостридиальной инфекции во внебольничных условиях при отсутствии других факторов риска Clostridium difficile [32]. Нозокомиальная клостридиальная инфекция на фоне длительного применения ИПП чаще развивается после курса антибактериальной терапии у пожилых и пациентов с иммуносупрессией. У больных в критических состояниях, получающих антисекреторные препараты для профилактики кровотечений, ИПП являются независимым фактором риска клостридиальной диареи [33]. Вероятность развития
Пневмония
В основу обсуждаемой проблемы о повышении риска пневмонии на фоне ИПП легли теоретические выкладки о возможной бактериальной аспирационной транслокации вследствие колонизации пищевода и желудка при подавлении кислотного барьера желудка. Результаты трех метаанализов, включивших 8 обсервационных исследований, убедительно показывали связь между приемом ИПП и развитием пневмонии: на 27% повышался риск нозокомиальной или внебольничной пневмонии (ОШ = 1,27, 95% ДИ 1,11–1,46). Вызывает удивление факт обратной зависимости между силой связи и длительностью приема ИПП [36]. Риск развития легочной инфекции значительно выше в первые 48 ч после начала приема ИПП. Продолжительность приема ИПП менее 7 дней ассоциировалась с трехкратным повышением риска внебольничной пневмонии (ОШ = 3,95, 95% ДИ 2,86–5,45). Возможно, речь идет о методической ошибке при оценке взаимосвязи симптомов кашель–изжога–инфекция. Вероятно, начальные симптомы пневмонии трактовались как гастроэзофагеальная рефлюксная болезнь, вследствие чего инициировался прием ИПП, что и послужило причиной протопатической ошибки. Такая точка зрения подкрепляется данными последующего метаанализа. С учетом вероятности протопатической ошибки, не было обнаружено ассоциации между приемом ИПП и внебольничной пневмонией [37].
Профилактическое назначение антисекреторных препаратов (ИПП, блокаторов Н2-рецепторов гистамина) для предупреждения аспирации в рамках предоперационной подготовки или у пациентов, находящихся на искусственной вентиляции легких, сопровождалось увеличением риска нозокомиальной пневмонии и, возможно, обусловлено увеличением риска колонизации желудка больничными патогенами [36].
В целом обсервационные данные в отношении риска пневмонии при применении ИПП крайне противоречивы и требуют уточнения.
Спонтанный бактериальный перитонит
Профилактическое назначение ИПП пациентам с циррозом достоверно повышает риск развития спонтанного бактериального перитонита. Некоторыми авторами обсуждается возможное влияние ИПП на функцию нейтрофилов. Однако общепризнанной является точка зрения о снижении деконтаминирующей функции желудочного сока вследствие гипохлоргидрии на ИПП и развитии синдрома избыточного бактериального роста в тонкой кишке с последующей транслокацией микробов и контаминацией асцитической жидкости [38].
Фармакокинетика в особых ситуациях: почечная, печеночная недостаточность, пожилые люди
Во избежание ошибок дозирования необходимо строго следовать инструкции по применению препарата с учетом торгового названия, так как даже при одинаковом международном непатентованном наименовании препараты могут отличаться по целому ряду описаний. В табл. 3 кратко суммированы наиболее важные для безопасности больного положения о режимах дозирования.
У пациентов с циррозом печени существенно меняется метаболизм ИПП, за счет увеличения площади под фармакокинетической кривой для препаратов. У таких больных (особенно с медленным типом метаболизма по изоферменту CYP2C19) повышается вероятность нежелательных явлений. Максимальную зависимость концентрации от генетического полиморфизма по CYP2C19 демонстрирует омепразол. Влияние типа метаболизма на концентрацию ИПП прогрессивно снижается в ряду: лансопразол, эзомепразол, пантопразол, с наименьшей зависимостью у рабепразола (Париет) [39].
Заключение
ИПП являются наиболее эффективными антисекреторными препаратами для лечения кислотозависимых заболеваний. Многолетнее широкое применение в клинической практике способствовало накоплению информации не только об эффективности, но и о нежелательных явлениях на фоне их использования. Короткие курсы лечения кислотосупрессивными препаратами практически не сопровождаются клинически значимыми нежелательными эффектами. Однако при целом ряде распространенных гастроэнтерологических заболеваний возникает оправданная необходимость не только в постоянном назначении ИПП, но и в сочетании с другими препаратами. Использование нескольких лекарственных средств повышает вероятность их взаимодействия. Знание наиболее часто встречающихся и прогнозируемых нежелательных явлений позволит не только прогнозировать их возникновение, но и предупредить развитие мониторингом показателей. Из имеющихся на российском фармацевтическом рынке ИПП рабепразол (Париет) обладает преимуществом в области безопасности, т. к. имеет наименьший риск межлекарственных взаимодействий в силу особенностей метаболизма. Тем не менее, минимизация дозы и длительности приема ИПП в соответствии с клинической ситуацией, внимательная оценка показателей жизненно важных функций организма, определение электролитного состава крови и исследование минеральной плотности костей в группах риска остеопороза позволят избежать нежелательных явлений.
Литература
- http://www.who.int/classifications.
- grls.rosminzdrav.ru (Нексиум рег. №: П N013775/01 от 31.05.07, Эманера рег. №: ЛП-002047 от 11.04.13, Лосе МАПС рег. №: П N013848/01 от 29.09.11, Ортанол рег. №: ЛСР-007825/08 от 06.10.08, Нольпаза рег. №: ЛСР-009049/08 от 19.11.08, Контролок рег. №: П N011341/01 от 28.04.08, Париет рег. №: П N011880/01 от 15.09.11).
- http://www.fda.gov/drugs: SDI, Vector One®: Total Patient Tracker (TPT). 2002–2009. Data extracted 3–24–10.
- Федеральный закон Российской Федерации от 12 апреля 2010 г. № 61-ФЗ «Об обращении лекарственных средств».
- Pauli-Magnus C., Rekersbrink S., Klotz U. et al. Interaction of omeprazole, lansoprazole and pantoprazole with P-glycoprotein // Naunyn Schniedebergs Arch Pharmacol. 2001; 364: 551–557.
- Itagaki F., Homma M., Takara K. et al. Effect of rabeprazole on MDR1-mediated transport of Rhodamine 123 in Caco-2 and Hvr100–6 cells // Biol Pharm Bull. 2004, Oct; 27 (10): 1694–1696.
- Miura M., Satoh S., Inoue K. et al. Influence of lansoprazole and rabeprazole on mycophenolic acid pharmacokinetics one year after renal transplantation // Ther Drug Monit. 2008, Feb; 30 (1): 46–51.
- Setoyama T., Drijfhout W. J., van de Merbel N. C. et al. Mass balance study of [14 C] rabeprazole following oral administration in healthy subjects // Int J Clin Pharmacol Ther. 2006, Nov; 44 (11): 557–565.
- Andersson T. B., Ahlström M. et al. Comparison of inhibitory effects of the proton pump-inhibiting drugs omeprazole, esomeprazole, lansoprazole, pantoprazole, and rabeprazole on human cytochrome P450 activities // Drug Metab Dispos. 2004, Aug; 32 (8): 821–827.
- Wedemeyer R. S., Blume H. Pharmacokinetic drug interaction profiles of proton pump inhibitors: an update // Drug Saf. 2014, Apr; 37 (4): 201–211.
- Pearce R. E., Rodrigues A. D., Goldstein J. A. et al. Identification of the human P450 enzymes involved in lansoprazole metabolism // J Pharmacol Exp Ther. 1996; 277: 805–816.
- Kreutz R., Stanek E., Aubert R. et al. Impact of proton pump inhibitors on the effectiveness of clopidogrel after coronary stent placement: the clopidogrel medco outcomes study // Pharmacotherapy. 2010; 30 (8): 787–796.
- Gerson L. et al. Lack of significant interactions between clopidogrel and proton pump inhibitor therapy: meta-analysis of existing literature // Dig. Dis. Sci. 2012; 57 (5): 1304–1313.
- Johnson D. A. I., Chilton R., Liker H. R. Proton-pump inhibitors in patients requiring antiplatelet therapy: new FDA labeling // Postgrad Med. 2014, May; 126 (3): 239–245.
- Kapadia C. Cobalamin (Vitamin B12) deficiency: is it a problem for our aging population and is the problem compounded by drugs that inhibit gastric acid secretion? // J Clin Gastroenterol. 2000; 30: 4–6.
- Den Elzen W. P., Groeneveld Y., de Ruijter W., Souverijn J. H., le Cessie S., Assendelft W. J., Gussekloo J. Long-term use of proton pump inhibitors and vitamin B12 status in elderly individuals // Aliment Pharmacol Ther. 2008; 27: 491–497.
- Thomson A. B., Sauve M. D., Kassam N., Kamitakahara H. Safety of the long-term use of proton pump inhibitors // World J Gastroenterol. 2010, May 21; 16 (19): 2323–2330.
- Lam J. R., Schneider J. L., Zhao W., Corley D. A. Proton pump inhibitor and histamine 2 receptor antagonist use and vitamin B12 deficiency // JAMA. 2013, Dec 11; 310 (22): 2435–2442.
- Tempel M., Chawla A., Messina C., Celiker M. Y. Effects of omeprazole on iron absorption: preliminary study // Turk J Haematol. 2013, Sep; 30 (3): 307–310.
- Sarzynski E. I., Puttarajappa C., Xie Y., Grover M., Laird-Fick H. Association between proton pump inhibitor use and anemia: a retrospective cohort study // Dig Dis Sci. 2011, Aug; 56 (8): 2349–2353.
- Tuukkanen J., Väänänen H. K. Omeprazole, a specific inhibitor of H+-K+-ATPase, inhibits bone resorption in vitro // Calcif Tissue Int. 1986, Feb; 38 (2): 123–125.
- Lewis J. R., Barre D., Zhu K., Ivey K. L., Lim E. M., Hughes J., Prince R. L. Long-Term Proton Pump Inhibitor Therapy and Falls and Fractures in Elderly Women: A Prospective Cohort Study // J Bone Miner Res. 2014, May.
- Madanick R. D. Cohort study: Proton pump inhibitors do not induce change in bone mineral density in a long-term observational study // Evid Based Med. 2013; 18: 5, 192–193.
- Epstein M., McGrath S., Law F. Proton-pump inhibitors and hypomagnesemic hypoparathyroidism // N. Engl. J. Med. 2006; 355 (17): 1834–1836.
- Tamura T. et al. Omeprazole- and Esomeprazole-associated Hypomagnesaemia: Data Mining of the Public Version of the FDA Adverse Event Reporting System // Int. J. Med. Sci. 2012; 9 (5): 322–326.
- McWilliams D. F., Watson S. A., Crosbee D. M. et al. Coexpression of gastrin and gastrin receptors (CCK-B and delta CCK-B) in gastrointestinal tumour cell lines // Gut. 1998, 42: 795–798.
- Fiocca R. Gastric exocrine and endocrine cell morphology under prolonged acid inhibition therapy: results of a 5-year follow-up in the LOTUS trial // Aliment Pharmacol Ther. 2012, Nov; 36 (10): 959–971.
- Caos A., Breiter J., Perdomo C., Barth J. Long-term prevention of erosive or ulcerative gastro-oesophageal reflux disease relapse with rabeprazole 10 or 20 mg vs. placebo: results of a 5-year study in the United States // Aliment Pharmacol Ther. 2005, Aug 1; 22 (3).
- Hirschowitz B. I., Simmons J., Mohnen J. Long-term lansoprazole control of gastric acid and pepsin secretion in ZE and non-ZE hypersecretors: a prospective 10-year study // Aliment Pharmacol Ther. 2010, Nov; 15 (11): 1795–1806.
- Brunner G., Athmann C., Schneider A. Long-term, open-label trial: safety and efficacy of continuous maintenance treatment with pantoprazole for up to 15 years in severe acid-peptic disease // Aliment Pharmacol Ther. 2012, Jul; 36 (1): 37–47.
- Fossmark R. I., Jianu C. S., Martinsen T. C., Qvigstad G., Syversen U., Waldum H. L. Serum gastrin and chromogranin A levels in patients with fundic gland polyps caused by long-term proton-pump inhibition // Scand J Gastroenterol. 2008, Jan; 43 (1): 20–24.
- Barletta J. F. I., El-Ibiary S. Y., Davis L. E. et al. Proton Pump Inhibitors and the Risk for Hospital-Acquired Clostridium difficile Infection // Mayo Clin Proc. 2013, Oct; 88 (10): 1085–1090.
- Buendgens L., Bruensing J., Matthes M. et al. Administration of proton pump inhibitors in critically ill medical patients is associated with increased risk of developing Clostridium difficile-associated diarrhea // J Crit Care. 2014, Aug; 29 (4): 696.e11–5.
- Tleyjeh I. M. at al. Association between proton pump inhibitor therapy and clostridium difficile infection: a contemporary systematic review and meta-analysis // PLoS One. 2012; 7 (12).
- Freedberg D. E., Salmasian H., Friedman C., Abrams J. A. Proton pump inhibitors and risk for recurrent Clostridium difficile infection among inpatients // Am J Gastroenterol. 2013, Nov; 108 (11): 1794–1801.
- Eom C. S., Jeon C. Y., Lim J. W. et al. Use of acid-suppressive drugs and risk of pneumonia: a systematic review and meta-analysis // CMAJ. 2011; 183: 310–319.
- Filion K., Chateau D., Targownik L. Proton pump inhibitors and the risk of hospitalisation for community-acquired pneumonia: replicated cohort studies with meta-analysis // Gut. 2014, Apr; 63 (4): 552–558.
- Miura K. I., Tanaka A., Yamamoto T., Adachi M. et al. Proton pump inhibitor use is associated with spontaneous bacterial peritonitis in patients with liver cirrhosis // Intern Med. 2014; 53 (10): 1037–1042.
- Lodato F., Azzaroli F., Di Girolamo M. et al. Proton pump inhibitors in cirrhosis: Tradition or evidence based practice? // World J Gastroenterol. 2008, May 21; 14 (19): 2980–2985.
Н. В. Захарова, доктор медицинских наук, профессор
ГБОУ ВПО СЗГМУ им. И. И. Мечникова МЗ РФ, Санкт-Петербург
Контактная информация: nvzakharova@mail.ru
Купить номер с этой статьей в pdf