Геморрой — одно из самых распространенных заболеваний человека и является наиболее частой причиной обращения к врачу-колопроктологу. Распространенность заболевания составляет 130–145 человек на 1000 взрослого населения, его удельный вес в структуре заболеваний толстой кишки колеблется от 34% до 41%, одинаково часто встречается у мужчин и женщин.
Современный темп жизни сопровождается выраженной гиподинамией, вынужденное длительное сидение за компьютером, на работе и дома, за рулем автомобиля и т. п. сопровождается постоянным застоем кровообращения в органах малого таза и в первую очередь в прямой кишке. Это, в свою очередь, приводит к росту заболеваемости геморроем, которым все чаще страдают люди молодого трудоспособного возраста [1].
Источником формирования геморроидальных узлов являются кавернозные тельца, расположенные в конечном отделе прямой кишки сразу над зубчатой линией. Кавернозная ткань закладывается в прямой кишке уже в процессе развития эмбриона и определяется после рождения в конечном отделе прямой кишки. Примерно к 10 годам жизни кавернозная ткань этой области становится более крупной и, чаще, формируется в группы [5].
Под термином «геморрой» понимается патологическое увеличение геморроидальной кавернозной ткани (внутренних узлов — внутренний геморрой, наружных узлов — наружный геморрой), сопровождающееся периодическим выделением алой крови из внутренних узлов и их выпадением из анального канала.
Причиной патологического увеличения геморроидальных узлов является острое или хроническое нарушение кровообращения в кавернозных образованиях. Наряду с нарушением кровообращения, в развитии геморроя значительную роль играют дистрофические изменения в связочном аппарате геморроидальных узлов [2, 3]. Под действием перечисленных факторов геморроидальные узлы увеличиваются в размерах, смещаются в дистальном направлении, при этом нарастают процессы дистрофии в удерживающем аппарате, и геморроидальные узлы начинают выпадать из анального канала. Развитие дистрофических процессов в общей продольной мышце подслизистого слоя прямой кишки и связке Паркса, удерживающих кавернозные тельца в анальном канале, приводит к постепенному, но необратимому смещению геморроидальных узлов в дистальном направлении.
Основными провоцирующими факторами развития геморроя являются запоры, тяжелая физическая работа, сидячий образ жизни, беременность и роды [4].
Классификация геморроя имеет более чем тысячелетнюю историю: одна из самых ранних описана в китайской народной медицине во времена Сунской династии (960–1279) [3]. В настоящее время используется общепринятая классификация геморроидальной болезни, которая выглядит следующим образом:
Форма:
- Внутренний.
- Наружный.
- Комбинированный.
Течение:
- Хроническое.
- Острое.
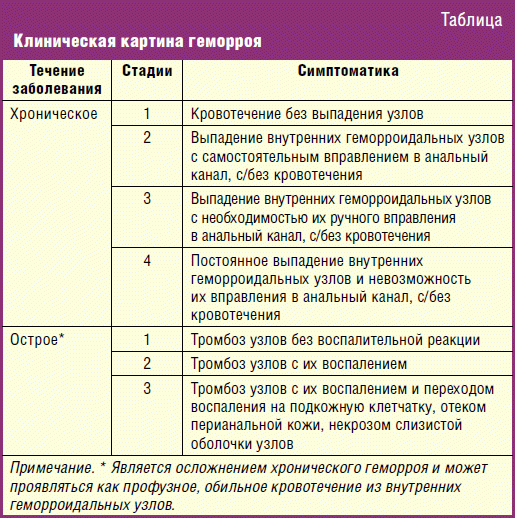
Клиническая картина геморроя (табл.) в большинстве случаев нарастает постепенно. Пациенты начинают испытывать чувство дискомфорта, ощущение инородного тела в заднем проходе, с последующим присоединением зуда в перианальной области. Жалобы усиливаются при нарушении диеты, расстройствах кишечника (запоры или поносы). По мере развития заболевания внутренние и наружные геморроидальные узлы увеличиваются в размерах, появляются признаки геморроидальных кровотечений, выпадение внутренних узлов из анального канала, что в свою очередь может привести к нарушению функции запирательного аппарата прямой кишки.
Необходимо отметить, что в хирургическом лечении геморроя нуждаются не более 30% больных. Как правило, это относится к пациентам с наиболее запущенными стадиями заболевания, выпадением геморроидальных узлов, наличием выраженных наружных узлов со склонностью к частым перианальным тромбозам.
На ранних стадиях заболевания, в периоды обострения и воспаления узлов, целесообразно применение консервативных методов лечения болезни, что позволяет уменьшить явления местного воспаления, снять болевой синдром, остановить геморроидальное кровотечение. Следует отметить, что нормализация деятельности желудочно-кишечного тракта и устранение запоров, с потреблением адекватного количества жидкости и пищевых волокон [6–10], является основой консервативной коррекции геморроидальных симптомов.
Для купирования вышеуказанных симптомов применяют различные мазевые формы, содержащие нестероидные противовоспалительные средства, гормональные, гепариносодержащие и флеботропные препараты.
В качестве лекарственных средств местного применения в последние годы широко используются поливалентные по механизму действия препараты растительного происхождения, которые применяются в качестве средств монотерапии острого и хронического геморроя. К преимуществам таких препаратов можно отнести низкую токсичность, мягкое терапевтическое действие, комплексное воздействие на различные звенья патогенеза, а также возможность длительного безопасного применения [11].
Одним из современных лекарственных препаратов растительного происхождения, применяемых для лечения ранних проявлений геморроя, является Пайлекс гем, представляющий собой оригинальный многокомпонентный растительный лекарственный препарат, содержащий комплекс биологически активных веществ растений.
Препарат выпускается в виде мази (в комплекте с насадкой-аппликатором) для лечения при геморрое 1–2 стадии. 30 г мази Пайлекс гем содержит 3,9 г водного экстракта из сбора мимозы стыдливой, эклипты белой, прутняка китайского, календулы лекарственной; камфоры рацемической 12, 25 г; натрия тетрабората 10,0 г; цинка оксида 10,0 г.
Мимоза стыдливая (Mimosa pudica) обладает антисептическим, противовоспалительным и венотонизирующим действием. Эклипта белая (Eclipta alba) оказывает противовоспалительное и антиоксидантное действие. Прутняк китайский (Vitex negundo) способствует снижению отечности, воспаления и кровоточивости, обладая выраженным вяжущим действием. Календулу лекарственную (Calendula officinalis) применяют как антисептическое, противовоспалительное, ранозаживляющее средство, с выраженным антикоагулянтным, болеутоляющим, антигистаминным и иммуномодулирующим действием [12–16]. Оксид цинка обладает вяжущим и успокаивающим действием. Камфора рацемическая применяется как антисептическое, отвлекающее и противозудное средство.
Таким образом, биофлавоноиды, терпеноиды и прочие компоненты, входящие в состав мази Пайлекс гем, комбинированно воздействуют на симптомы геморроя, достигая наилучшего эффекта.
При амбулаторном применении мазь Пайлекс гем наносится на наружные геморроидальные узлы (2 раза в день и после каждой дефекации) и вводится в анальный канал посредством специального наконечника. По нашим наблюдениям, более чем у 80% пациентов купируются симптомы геморроя на ранних стадиях заболевания в среднем через 7–10 дней после начала применения мази Пайлекс гем. Необходимо отметить, что применение Пайлекс гем не вызвало каких-либо побочных или аллергических реакций ни у одного из наших больных, что характеризует этот многокомпонентный растительный лекарственный препарат как безопасный и легко переносимый пациентами.
Заключение
По нашему мнению, лекарственный препарат Пайлекс гем, выпускаемый в виде мази, является эффективным препаратом при консервативном ведении больных с геморроем 1–2 стадии. Различные механизмы фармакологического действия активных компонентов позволяют использовать Пайлекс гем для купирования клинических проявлений как острого, так и хронического течения заболевания, уменьшая воспаление, боль, отеки, кровотечение в перианальной зоне.
Необходимо помнить, что консервативное лечение при геморроидальной болезни носит паллиативный характер, приносящий пациенту уменьшение выраженности клинических симптомов. Кроме того, эффективность консервативного лечения уменьшается в зависимости от степени выраженности клинических проявлений геморроя: так, при 3-й и 4-й стадиях заболевания данные методы оказываются малоэффективными.
Литература
- Шелыгин Ю. А., Благодарный Л. А. Справочник колопроктолога. М.: Литтера, 2012. С. 64–89.
- Шестаков А. М., Сапин М. Р. Прямая кишка и заднепроходный канал. М.: ГЭОТАР-Медиа, 2011. С. 4–88.
- Воробьев Г. И., Шелыгин Ю. А., Благодарный Л. А. Геморрой. М.: Литтера, 2010. С. 38–183.
- Генри М., Свош М. Колопроктология и тазовое дно. М.: Медицина, 1988. С. 232–255.
- Воробьев Г. И. Основы колопроктологии. М.: МИА, 2006. С. 79–94.
- The American Society of Colon and Rectal Surgeons. Practice Parameters for the Management of Hemorrhoids // Dis Colon Rectum. 2005; 48: 189–194.
- Webster D. J., Gough D. C., Craven J. L. The use of bulky evacuants in patients with haemorrhoids // Br J Surg. 1978; 65: 291.
- Moesgaard F., Nielsen M. C., Hansen J. B., Knudsen J. T. High fiber diet reduces bleeding and pain in patients with hemorrhoids // Dis Colon Rectum. 1982; 25: 454–456.
- Keighley M. R., Buchmann P., Minervium S., Arbai Y., Alexander-Williams J. Prospective trials of minor surgical procedures and high fibre diet for haemorrhoids // BMJ. 1997; 2: 967–969.
- Salvati E. P. Nonoperative management of hemorrhoids // Dis Colon Rectum. 1999; 42: 989–993.
- Овчинников А. Ю., Панякина М. А. Возможности фитотерапии в лечении пациентов с риносинуситом и тонзиллофарингитом на фоне острой респираторной вирусной инфекции // Лечащий Врач. 2013, № 9. С. 2–4.
- Nadkarni K. M. // Indian Materia Medica. 1992; Vol. 1: 234.
- Kirtikar K. R., Basu B. D. // Indian Materia Medica. 1985; Vol. 2: 915.
- Nadkarni K. M. // Indian Materia Medica. 1976; Vol. 1: 799.
- Nadkarni K. M. // Indian Materia Medica. 1976; Vol. 1: 1278.
- Shukla J. R. // Plant Med. 1989; Vol. 10: 53.
А. Ю. Титов, доктор медицинских наук, профессор
М. В. Абрицова1
ФГБУ «ГНЦК» МЗ РФ, Москва
1 Контактная информация: abritsovamv@gmail.com
Купить номер с этой статьей в pdf