Острые нарушения мозгового кровообращения (ОНМК) — наиболее распространенные патологические состояния в неврологической практике и клинической медицине в целом [1]. Среди всех видов инсульта преобладают ишемические поражения мозга, на долю которых приходится до 80% от числа всех случаев ОНМК. Летальность при ишемическом инсульте (ИИ) также высокая и варьирует от 9,8% до 38,2% [2].
Одной из основных причин (90–95%) развития острой фокальной ишемии головного мозга является атеросклеротическое поражение кровоснабжающих артерий, которое может сопровождаться осложнениями и обусловливать возникновение перфузионного дефицита [3]. Согласно современным представлениям ИИ является полиэтиологическим и патогенетически разнородным клиническим синдромом. В каждом случае ИИ следует стараться установить непосредственную причину, так как от этого в немалой степени будет зависеть терапевтическая тактика, а также способы вторичной профилактики повторных инсультов [4, 5].
Активное изучение этапов «ишемического каскада» привело к углублению представлений о сложности, динамичности, взаимосвязи сложных биохимических реакций, лежащих в его основе. Ишемические нарушения мозгового кровообращения развиваются в условиях активации гемостаза, также установлена их связь со структурными изменениями сосудистого русла [3]. В последние годы показано, что важным патогенетическим звеном в развитии как острых, так и хронических цереброваскулярных заболеваний является усиление гемостатической активации с изменением реологических свойств крови и дисфункция эндотелия, включающая в себя его структурные и функциональные изменения и выражающаяся в неадекватном образовании и/или высвобождении эндотелием различных биологически активных веществ [6–8]. Сосудистый эндотелий, являясь медиатором сосудистых, в том числе острых цереброваскулярных заболеваний, представляется терапевтической мишенью, что позволяет предотвратить развитие и прогрессирование патологического процесса на уровне сосудистого звена [9, 10].
В отличие от заболеваний сердца гиперлипидемия не является четко установленным фактором риска повторного инсульта, что отражает широкую патогенетическую гетерогенность ишемических нарушений мозгового кровообращения. По этой причине в ранних руководствах по профилактике повторного ИИ назначение статинов рекомендовалось лишь отобранным пациентам с повышенным уровнем холестерина (ХС), сопутствующей ишемической болезнью сердца и другими клиническими проявлениями атеросклероза [11]. В 2006 г. завершилось первое плацебо-контролируемое исследование SPARCL (Stroke Prevention by Aggressive Reduction in Cholesterol Levels, Профилактика инсульта посредством агрессивного снижения уровня холестерина), основной целью которого явилось изучение риска повторного инсульта на фоне лечения статинами и агрессивного снижения уровня ХС [12]. В результате в группе активного лечения статистически значимо (на 16%) снизилась частота первичной конечной точки — повторного инсульта. Кроме того, в группе аторвастатина была достоверно ниже частота ишемического, фатального и нефатального инсультов. Кроме того, на фоне приема аторвастатина на 35% снизилась частота основных коронарных событий [12]. Данные, полученные в исследовании SPARCL, позволяют рассматривать ИИ как самостоятельное показание к назначению статинов с целью профилактики повторного инсульта и всех сердечно-сосудистых осложнений. Более того, повышенный уровень ХС не должен считаться обязательным параметром для назначения гиполипидемической терапии. Можно предположить, что помимо снижения уровня ХС польза от терапии статинами определяется множественностью их действия: улучшением эндотелиальной функции, умеренным антигипертензивным и антиагрегантным эффектом [1, 13]. Вероятно, благоприятное влияние статинов на активность эндотелиальной синтазы оксида азота, апоптоз, медиаторы воспаления и другие составляющие острого ишемического процесса может иметь нейропротективное и нейрорепаративное действие.
Ввиду того, что эндотелиальная дисфункция является фактором, способствующим развитию и прогрессированию атеросклероза, одной из актуальных задач современного лечения сосудистой патологии является выявление и коррекция нарушенных функций эндотелия. Ранняя и быстрая диагностика эндотелиальной дисфункции, которой отводится большая роль в развитии сердечно-сосудистых заболеваний в целом и инсультов в частности, может послужить важным подспорьем в дальнейшем лечении.
Целью настоящего исследования было оценить в 12-месячном наблюдении смертность, частоту повторных кардиоваскулярных событий, динамику неврологического дефицита и эндотелиальной дисфункции у пациентов с впервые возникшим ишемическим инсультом при назначении симвастатина в остром периоде болезни.
Материалы и методы исследования
В исследование включено 210 пациентов (мужчин — 95, женщин — 115; средний возраст — 65,55 ± 8,2 года) с впервые возникшим ОНМК по типу ишемии в каротидной системе, верифицированным с помощью компьютерной томографии или магнитно-резонансной томографии головного мозга в острый период заболевания (в течение 24–48 часов от момента появления первых симптомов). Уровень сознания пациентов на момент включения был от ясного до умеренного оглушения (13–15 баллов по шкале комы Глазго). В исследование не включались пациенты с повторным ОНМК, геморрагическим инсультом, уровнем сознания менее 13 баллов по шкале комы Глазго, а также больные, имеющие прогностически неблагоприятные сопутствующие заболевания. В качестве комбинированной первичной конечной точки учитывались смерть больного, а также все случаи повторных сердечно-сосудистых событий и необходимость в повторной госпитализации. Вторичными конечными точками выступали летальность, динамика неврологического статуса и подсчет клеток десквамированного эндотелия. Пациенты были рандомизированы методом конвертов в две группы наблюдения. В группу I было включено 105 пациентов, получавших стандартное лечение ишемического инсульта (мужчин — 47, женщин — 58, средний возраст — 65,77 ± 8,9 года). Группу II составили 105 человек (мужчин — 48, женщин — 57, средний возраст 65,29 ± 7,3 года). Этим больным в дополнение к стандартной терапии инсульта было назначено 40 мг симвастатина. Препарат применялся в вечерние часы один раз в сутки. Стандартная терапия включала антиагреганты (Аспирин), нейротрофические препараты и нейромодуляторы, коррекцию артериальной гипертензии, фибрилляции предсердий и хронической сердечной недостаточности. Период наблюдения составил 12 месяцев, во время которых всем пациентам проводилось комплексное обследование в первые трое суток (визит включения), на 90-й, 180-й и 360-й день исследования. Производился контроль жизненно важных функций, отслеживалась динамика стандартных показателей крови, уровней общего холестерина (ОХ), холестерина липопротеидов низкой плотности и триглицеридов, неврологический статус оценивался по шкалам: Mini-Mental State Examination (MMSE), National Institutes of Health Stroke Scale (NIHSS), Скандинавской. Активность ферментов печени: аланиновую трансаминазу (АЛТ), аспарагиновую трансаминазу (АСТ), креатинфосфокиназу (КФК) определяли в первые трое суток (визит включения), на 30-й, 90-й, 180-й и 360-й день исследования. Всем пациентам в 1-й, 7-й, 21-й, 90-й, 180-й и 360-й день проводился подсчет клеток десквамированного эндотелия в плазме.
Статистическая обработка проводилась с использованием стандартных методов вариационной статистики. Распределение вариант изучаемых параметров было нормальным или близким к нормальному, что позволило применить параметрические критерии для статистического анализа. Для сравнения величин применяли t-критерий Стьюдента, χ2 для анализа таблиц сопряженности. Достоверными считались различия, если полученное значение p для данного критерия (теста) ниже критического уровня значимости α = 0,05. Статистическую обработку исследования произвели на IBM PC совместимом компьютере с помощью программ Statistica® (Data analysis software system, StatSoft, Inc. 2004) версия 7.0.
Результаты
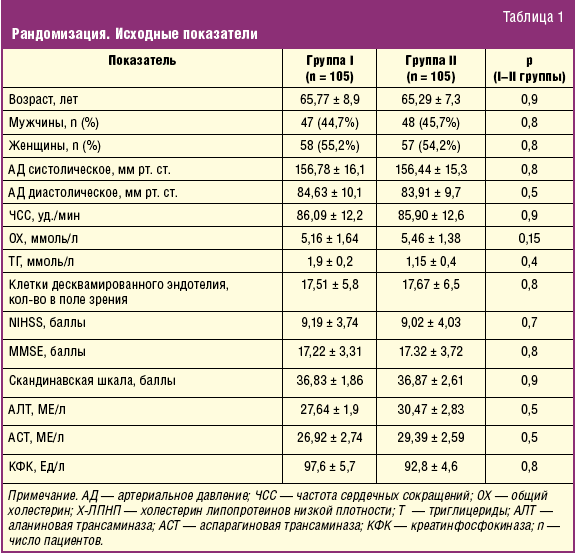
В результате рандомизации пациенты были сопоставимы по основным демографическим и исследуемым показателям (табл. 1).
Из включенных в исследование 210 пациентов к 90-му дню наблюдения умерли 9 больных (6 в первой и 3 во второй группе). К середине наблюдения (180 сутки) эти показатели в группах составляли 11 и 8 человек соответственно (p > 0,05). В конце периода наблюдения смертность среди пациентов I группы по-прежнему была выше, но эти различия не имели статистической значимости (19 умерших в I группе и 16 во II группе). Повторные сердечно-сосудистые события также наблюдались в обеих группах и в течение года составили за период наблюдения в первой группе 21,9% (n = 23) и 16,19% (n = 17) во второй группе при p > 0,05. Кроме того, в I группе было госпитализировано по различным причинам 22 пациента, во II группе — 16 пациентов. Таким образом, комбинированная конечная точка (смерть + повторные сердечно-сосудистые заболевания + повторные госпитализации) была достигнута в 64 случаях в первой группе (60,9%) и в 49 (46,6%) во второй, при р = 0,037 (рис. 1, табл. 2).
При поступлении изучаемые группы больных имели сходный липидный профиль и не различались по содержанию общего холестерина, ХС ЛПНП и триглицеридов в крови (табл. 1). На протяжении исследования в группе I все показатели липидного спектра не менялись. На фоне терапии симвастатином в группе II отмечено отчетливое снижение уровней ОХ, ТГ и ХС ЛПНП уже на 90-е сутки наблюдения с последующим высокодостоверным достижением нормальных для больных высокого риска значений к 180-му и 360-му дню (табл. 3).
Динамику неврологического статуса больных оценивали с помощью шкал: Скандинавской, MMSE и NIHSS. По каждой из них исходный неврологический статус пациентов не имел достоверных различий между группами (табл. 1).
При оценке неврологического статуса по Скандинавской шкале (Scandinavian Stroke Study Group, 1985 г.) учитывается уровень сознания, ориентированность, речь, движение глаз, паралич лицевого нерва, походка; сила в баллах в руке, кисти, ноге, стопе. Оценка этих показателей в исследуемых группах продемонстрировала позитивное влияние как стандартного, так и дополненного назначением статина лечения. В каждой из групп отмечалось достоверное нарастание баллов к 90-му и далее к 180-му и 360-му дню наблюдения. Однако это нарастание было более быстрым и выраженным у пациентов, получавших Зокор форте. Абсолютные показатели оценки в этой группе были достоверно выше, чем в группе I в конце исследования (рис. 2).
Шкала Mini Mental State Examination — MMSE (M. Folstein и соавт., адаптированная в 1985) в баллах оценивает основные показатели когнитивных функций (ориентация, восприятие, внимание и счет, память, речь, чтение и письмо), затем подсчитывается суммарный балл (может составлять от 0 до 30). Более высокий суммарный балл свидетельствует о более высокой сохранности когнитивных функций. При оценке ментальных функций включенных в исследование пациентов также отмечалось более раннее восстановление когнитивных способностей у больных, принимающих 40 мг симвастатина (рис. 3).
Шкала NIHSS оценивает уровень сознания и элементарные когнитивные функции (память, внимание), а также основные неврологические нарушения (парезы, нарушения зрения, чувствительность). В отличие от двух других шкал, в которых положительную динамику в состоянии больных с нарушением мозгового кровообращения отражает максимальное число баллов, позитивная оценка по NIHSS подразумевает их минимизацию. В нашем исследовании улучшение показателей по шкале NIHSS было зафиксировано также в каждой из групп, но у пациентов группы II это улучшение было более отчетливым. При этом межгрупповое различие показателей было достоверным (р = 0,04) (рис. 4).
Число клеток десквамированного эндотелия подсчитывалось в динамике с использованием методики J. Hladovec [14]. На фоне стандартного лечения в группе I, хотя и наблюдалось достоверное уменьшение количества эндотелиоцитов через 1 и 3 недели лечения, в дальнейшем число их даже возросло, хотя и оставалось статистически значимо ниже по отношению к исходному уровню. Напротив, в группе II достоверное уменьшение числа клеток десквамированного эндотелия после недели приема симвастатина продолжало выраженно регрессировать и составило в конце периода наблюдения 9,59 ± 3,37 против 17,67 ± 6,5 клеток исходно (р < 0,001). Динамика количества эндотелиоцитов в поле зрения представлена на рис. 5, который демонстрирует финальное снижение этого показателя на 45,7% в группе больных, лечившихся симвастатином, и только на 13,3% у пациентов на фоне стандартной терапии.
Статистически достоверных изменений средних значений АЛТ, АСТ и КФК не выявлено (табл. 4). Нежелательных побочных явлений, потребовавших отмены препаратов, за весь период наблюдения не зарегистрировано.
Заключение
У пациентов в остром периоде полушарного ишемического инсульта имеет место нарушение функционального состояния эндотелия, проявляющееся повышением количества циркулирующих эндотелиоцитов в плазме крови. Установлено, что раннее назначение 40 мг симвастатина больным в острой фазе ишемического инсульта, наряду с сопутствующей нейропротекторной и антигипертензивной терапией, уже в периоде реабилитации (90-й день), привело к выраженным позитивным сдвигам, которые заключались в нормализации липидного спектра и улучшении неврологического статуса. Кроме того, активная гиполипидемическая терапия сопровождалась регрессом проявлений эндотелиальной дисфункции, что нашло отражение в значительном уменьшении количества циркулирующих в крови клеток десквамированного эндотелия. Важно, что зафиксированные к 90-му дню положительные характеристики нарастали в дальнейшем и статистически значимо отличались от таковых у больных I группы. В дополнение к вышесказанному следует отметить, что в группе симвастатина зарегистрировано меньшее количество повторных кардиоваскулярных катастроф (с достоверной разницей к концу периода наблюдения). При этом отмечена хорошая переносимость препарата и отсутствие клинически значимых нежелательных побочных реакций.
Можно предположить, что достигнутые результаты определяются как воздействием примененного препарата из группы статинов (высокодозного препарата Зокор форте) на липидный обмен, так и, возможно, даже в большей степени, его плейотропными эффектами — прежде всего способностью улучшать эндотелиальную функцию, антитромбическим, нейропротективным и нейрорепаративным действием.
Литература
- Фонякин А. В., Гераскина Л. А. Современные стратегии вторичной профилактики ишемического инсульта // Consilium Medicum. 2011; № 2, с. 17–22.
- Ершов В. И. Острейший период ишемического инсульта: клинико-патогенетическая характеристика, прогнозирование, вопросы оптимизации нейропротективной терапии. Автореф дис. докт. мед. наук. М., 2011, 45 с.
- Котова О. В. Профилактика инсультов: неучтенные возможности // РМЖ. 2012, № 10, с. 514–517.
- Ворлоу Ч. П., Деннис М. С., ван Гейн Ж. и др. Инсульт. Практическое руководство для ведения больных. Пер. с англ. под ред. А. А. Скоромца и В. А. Сорокоумова. СПб: Политехника, 1998. 629 с.
- Головченко Ю. И., Трещинская М. А. Патогенетические особенности локальной регуляции мозгового кровообращения при эндотелиальной дисфункции. По материалам XIIІ Международной конференции «Актуальные направления в неврологии», Судак, 2011. [электронный ресурс] Режим доступа. — URL http: // neurology.com.ua/2011/05/11/page,4, patogeneticheskie-osobennosti-lokalnoj-regulyacii-mozgovogo-krovoobrashheniya-pri-yendotelialnoj-disfunkcii.html.
- Дамулин И. В., Парфенов В А, Скоромец Л. Л., Яхно Н. Л. Нарушения кровообращения в головном и спинном мозге. В кн.: Болезни нервной системы. Руководство для врачей. Н. Н. Яхно, Д. Р. Шульман (ред.). М., 2003. С. 231–302.
- Halcox J. P. J., Donald A. E., Ellins E. et al. Endothelial Function Predicts Progression of Carotid Intima-Media Thickness // Circ. 2009; 119; 1005–1012.
- Landmesser U., Hornig B., Drexler H. Endothelial function. A critical determinant in atherosclerosis? // Circulation. 2004; 109 (suppl. II): II-27, II-33.
- Абидова К. Р. Эндотелиальная дисфункция и методы ее лекарственной коррекции при ишемической болезни сердца // Медицина сегодня и завтра. 2000. № 4. С. 23–33.
- Цукурова Л. А., Бурса Ю. А. Факторы риска, первичная и вторичная профилактика острых нарушений мозгового кровообращения // РМЖ. 2012, № 10, с. 494–500.
- Amarenco P., Labreuche J., Lavallee P., Touboul P.-J. Statin in stroke prevention and carotid atherosclerosis: systematic review and meta-analysis // Stroke. 2004; 35: 2902–2909.
- Amarenco P., Bogousslavsky J., Callahan A. 3 rd et al. For the SPARCL investigators. High-dose atorvastatin after stroke or transient ischemic attack // N Engl J Med. 2006; 355: 549–559.
- Волошин П. В., Малахов В. А., Завгородняя А. Н. Эндотелиальная дисфункция при цереброваскулярной патологии. Харьков, 2006. 92 с.
- Hladovec J. Рhysiol // Bohemoslov. 1978. Vol. 27. P. 140–144.
А. Ю. Малыгин*, 1, кандидат медицинских наук
А. Л. Хохлов**, доктор медицинских наук, профессор
* ГУЗ ЯО КБ № 8, ** ГБОУ ВПО ЯГМА МЗ РФ, Ярославль
1 Контактная информация: doc_mal@rambler.ru
Купить номер с этой статьей в pdf