На протяжении более чем 215-летней истории вакцинопрофилактика доказала свою исключительную эффективность в сохранении жизни людей, сокращении заболеваемости и смертности населения. По мнению экспертов ВОЗ вакцинация и чистая питьевая вода — единственные доказанные меры, реально влияющие на общественное здоровье. Вакцинация является самым эффективным и экономически выгодным профилактическим мероприятием, известным в современной медицине [1–3].
Благодаря иммунизации международному сообществу удалось достигнуть глобальной ликвидации оспы, ликвидации полиомиелита в большинстве стран мира, провозгласить цель элиминации кори и врожденной краснухи, резко снизить заболеваемость многими детскими инфекциями, обеспечить эффективную защиту населения в очагах ряда бактериальных и вирусных инфекций. Сегодня массовая вакцинация является фактором экономического роста в мировом масштабе. Вакцинация признана во всем мире стратегической инвестицией в охрану здоровья, благополучие индивидуума, семьи и нации с выраженным экономическим и социальным эффектом. По данным ВОЗ благодаря развернутым по всему миру программам вакцинации ежегодно удается сохранить 6 млн детских жизней. 750 тысяч детей не становятся инвалидами. Вакцинация ежегодно дарит человечеству 400 млн дополнительных лет жизни [4, 5].
Развитие программ иммунопрофилактики в России, нашедшее отражение в четырех редакциях Календаря иммунопрофилактики 1997, 2001, 2008 и 2011 гг. и Федеральном законе об иммунопрофилактике РФ 1998 г., позволило добиться значительных успехов. В соответствии с рекомендациями ВОЗ был резко сокращен список противопоказаний, узаконено одновременное введение всех положенных по возрасту вакцин, а также открыт доступ населения к использованию всех отечественных и зарубежных вакцин, лицензированных в России.
Стратегическая цель ВОЗ к 2015 году — снижение детской смертности на 66%, а от инфекционных заболеваний — на 25% [6]. Сегодня зарегистрированный охват вакцинацией составляет 106 млн детей в год, что позволяет предотвратить до 2,5 млн летальных исходов в мире ежегодно. К концу 2010 г. 130 из 193 (67%) стран — членов ВОЗ достигли 90% охвата DTP3 (diphtheria toxoid, tetanus toxoid and pertussis — дифтерия, столбняк, коклюш) вакцинации и 85% детей во всем мире получили ≥ 3 doses of DTP. Однако 19,3 млн детей не вакцинированы полностью и составляют группу риска заболеть и умереть от инфекций, от которых есть вакцины. Около 50% всех не вакцинированных детей живут в Конго, Индии и Нигерии [4].
26 мая 2012 года 65 сессия Всемирной ассамблеи здравоохранения утвердила Глобальный план действий в отношении вакцин. Ассамблея призывает государства-члены применять концепцию и стратегии Глобального плана действий в отношении вакцин для разработки вакцин и компонентов иммунизации своих национальных стратегий и планов в области здравоохранения. ВОЗ отмечает, что настоящий век должен стать веком вакцин и иммунизация станет основной стратегией профилактики [4].
Вакцинация относится к числу мероприятий, требующих значительных материальных затрат, поскольку предусматривает охват прививками широких слоев населения. В связи с этим важно иметь правильное представление об эффективности иммунизации. На сегодняшний день в арсенале практической медицины имеется большой перечень вакцинных препаратов. В России зарегистрировано более 100 наименований вакцин, число их увеличивается с каждым годом. Выбор вакцины для тех или иных целей должен осуществляться на основе критериев доказательной медицины, среди которых основными являются: доказанная эпидемиологическая эффективность и безопасность применения, продолжительность периода применения и количество примененных доз, а также экономичность [5, 7–9]. Состояние вакцинопрофилактики оценивается по трем группам критериев: показатели документированной привитости (охват прививками), показатели иммунологической или клинической эффективности (efficacy) и показатели эпидемиологической или полевой эффективности (effectiveness) [10, 11].
Показатели охвата прививками позволяют косвенно оценить возможное состояние популяционного иммунитета. Объективными критериями качества вакцинного препарата, а также состояния защищенности коллектива против того или иного инфекционного заболевания являются показатели иммунологической (клинической) и эпидемиологической (полевой) эффективности. Иммунологическая эффективность отвечает на вопрос: «Работает ли вакцина?», в то время как эпидемиологическая эффективность: «Помогает ли прививка людям?» [10, 11]. Иными словами, иммунологическая эффективность вакцины и эффективность иммунизации как профилактического мероприятия — разные понятия. Если под иммунологической эффективностью вакцины принято понимать способность препарата вызывать выработку иммунитета у привитого, то эффективность иммунизации представляет собой различие в заболеваемости в группе привитых и непривитых лиц [10].
Качество профилактических (противоэпидемических) мероприятий, включая и иммунопрофилактику, оценивается по следующим основным критериям: полнота охвата подлежащих объектов/лиц данным мероприятием, своевременность его проведения и соответствие определенным требованиям, включая и лабораторные критерии [12]. Критерии качества мероприятий изложены в различных нормативных документах.
Качество проведения мероприятий оказывает большое влияние на эпидемический процесс, т. к. является одним из факторов, определяющих фактическую эффективность мероприятия по снижению заболеваемости. Некачественные мероприятия — мероприятия с низкой фактической эпидемиологической эффективностью. Некачественно проведенные мероприятия рассматриваются как активный фактор риска возникновения и распространения инфекционных заболеваний, поэтому при эпидемиологическом надзоре за инфекцией осуществляется сбор информации и динамическая оценка профилактических мероприятий. Контроль качества проведения мероприятий — это важная составляющая системы контроля, которая, в свою очередь, является компонентом системы управления эпидемическим процессом инфекционного заболевания.
Все указанные общие положения в полной мере относятся и к иммунопрофилактике. Особое значение качество вакцинопрофилактики имеет при вакциноуправляемых инфекциях, поскольку является основным фактором, влияющим на эпидемический процесс. Рост заболеваемости вакциноуправляемой инфекцией — это косвенный показатель недостаточной эффективности вакцинопрофилактики, что может быть следствием ряда причин, прежде всего — некачественного проведения вакцинации населения.
Информационной основой для оценки качества иммунопрофилактики населения являются:
- формы государственной статистической отчетности:
- № 5 «Сведения о профилактических прививках» полугодовая и годовая;
- № 6 «Сведения о контингентах детей, подростков и взрослых, привитых против инфекционных заболеваний по состоянию на 31 декабря отчетного года» (годовая);
- отчеты ЛПУ о выполнении плана профилактических прививок (ежемесячно);
- результаты серологического обследования «индикаторных» групп.
Качество проведения иммунопрофилактики включает следующие разделы:
- Анализ выполнения плана профилактических прививок.
- Оценка проведения иммунопрофилактики по документам («документированная» привитость).
- Оценка фактической привитости по результатам иммунологического (серологического) мониторинга.
Анализ выполнения плана профилактических прививок. Рассчитывается процент выполнения плана профилактических прививок отдельно по каждому ЛПУ и в целом по району, городу и т. д. Выполнение плана прививок ниже, чем на 100%, может быть обусловлено недостаточным охватом прививками подлежащих лиц вследствие отказов от прививок, временными или постоянными медицинскими противопоказаниями, перебоями с обеспечением медицинскими иммунобиологическими препаратами (МИБП), отсутствием кадров, отсутствием вызова на прививку, а также с миграционными процессами, вследствие чего снижается численность подлежащего прививкам населения по сравнению с запланированным. Перевыполнение плана также может быть связано с миграцией (прибытие на территорию новых лиц, не включенных ранее в план), а также с неправильным планированием прививок и другими причинами. Причины невыполнения плана анализируются в оперативном режиме для принятия управленческих решений по улучшению качества иммунопрофилактики.
Анализируется удельный вес непривитых в каждом декретированном возрасте, а также структура причин непривитости по каждому виду прививки. Оценивается работа с лицами, отказывающимися от прививок, с временно выбывающими детьми, беженцами, переселенцами, выясняются причины отсутствия кадров, несвоевременного получения МИБП, несвоевременного вызова на прививки. Анализируется обоснованность медицинских отводов в соответствии с современными противопоказаниями и правильность оформления отводов, качество диспансерного наблюдения за больными детьми и другие показатели. На основании анализа причин неполного охвата прививками разрабатывают план мероприятий по их устранению.
Оценка проведения иммунопрофилактики по документам («документированная» привитость). Иммунопрофилактика по документам против инфекции, предусмотренной календарем прививок (туберкулез, гепатит А, дифтерия, столбняк, коклюш, полиомиелит, корь, эпидемический паротит, краснуха, гепатит В, грипп), оценивается в различных возрастных группах по следующим показателям: охват прививками, привитость и своевременность вакцинации.
Охват прививками отражает долю вакцинированных против инфекции (т. е. получивших хотя бы одну дозу вакцины) среди тех лиц, кто подлежал вакцинации согласно плану профилактических прививок. Охват прививками определяется среди лиц определенной возрастной группы, проживающих на определенной территории в изучаемый период времени. При расчете охвата прививками учитывают и детей, находящихся в стадии вакцинации (например, при расчете охвата детей первого года жизни вакцинацией против дифтерии учитывают всех детей, получивших хотя бы одну прививку).
Расчет ведется по формуле:
Ox = (A/B) × 100,
где Ох — охват прививками (%), А — число детей определенного возраста (исполнилось в анализируемый период), получивших прививку, B — общее число детей данного возраста, состоящих на учете в ЛПУ.
Например, оценка полноты охвата вакцинацией против дифтерии детей в возрасте до одного года в 2000 г. в поликлинике № 1.
А — число детей, которые в возрасте до одного года в 2011 г. (т. е. возраст до одного года — это значит от 0 до 11 месяцев 29 дней) и которые получили 1, 2 или 3 прививки против дифтерии, — 162 человека.
B — общее число детей в возрасте до одного года (0–11 месяцев 29 дней), состоящих на учете в ЛПУ на момент анализа (на 31 декабря 2011 г.), — 332 человека.
Ox = (A/B) × 100 = (162/332) × 100 = 48,8%
Нормативные показатели для оценки полноты охвата прививками постоянно повышаются, но, как правило, охват прививками не должен быть ниже 95% для детей до трех лет и 97–98% в более старших возрастных группах. Низкий показатель охвата прививками детей до одного года связан с тем, что при расчетах учитываются также дети, родившиеся во второй половине года и не достигшие возраста начала прививок (3 мес).
Охват прививками косвенно отражает состояние иммунологической структуры населения при вакциноуправляемых инфекциях.
Опыт борьбы с различными инфекционными болезнями показал, что охват прививками на уровне 80–90% недостаточен для эффективного управления инфекцией и может привести к вспышкам и эпидемиям, а для ликвидации инфекции (на примере натуральной оспы) потребовался охват прививками на уровне 99%.
Привитость означает долю лиц, полностью привитых против инфекции (т. е. получивших законченный курс вакцинации), среди тех, кто должен быть полностью привит). При расчете привитости (в отличие от охвата прививками) учитывают только тех детей, которые получили законченную вакцинацию против инфекции (например, 3 прививки АКДС (адсорбированная коклюшно-дифтерийно-столбнячная), 3 прививки против полиомиелита, гепатита В и др.).
Формула расчета:
Пр = (А/В) × 100,
где Пр — привитость (%), А — число детей определенного возраста (исполнилось в анализируемый период), получивших законченную вакцинацию, B — общее число детей данного возраста, состоящих на учете в ЛПУ.
Понятно, что если вакцинация против инфекции предполагает введение только 1 дозы прививки (туберкулез, корь, паротит, краснуха), то показатель привитости равен охвату прививками. Если полный курс вакцинации включает введение нескольких доз (гепатит В, дифтерия, столбняк, полиомиелит), показатель привитости будет ниже показателя охвата привиками.
Своевременность прививок представляет долю лиц, получивших определенное число доз вакцины до достижения декретированного возраста, среди всех лиц декретированного возраста, и отражает своевременность проведения вакцинации в соответствии со сроками, установленными календарем прививок.
Расчет ведется по формуле:
Сп = (А/В) × 100,
где Сп — своевременность прививок (%), А — число детей, получивших соответствующую прививку по достижении ими декретированного возраста, B — число детей декретированного возраста, состоящих на учете в ЛПУ.
Декретированным возрастом считается:
- новорожденные (30 дней) — вакцинация против туберкулеза;
- 12 мес — вакцинация против дифтерии, коклюша, полиомиелита, вирусного гепатита В;
- 24 мес — первая ревакцинация против дифтерии, полиомиелита, ревакцинация против коклюша, вакцинация против кори, эпидемического паротита, краснухи;
- 36 мес — вторая ревакцинация против полиомиелита.
Например, оценка своевременности вакцинации против полиомиелита в поликлинике № 1 в 2010 г.:
А — число детей в 2010 г., полностью вакцинированных против полиомиелита (3 прививки) по достижении ими 12 мес, — 290 человек.
B — число детей, состоящих на учете в поликлинике № 1, которым в 2010 г. исполнилось 12 мес, — 296 человек.
Сп = (290/296) × 100 = 98,0%
Основываясь на указанных показателях для всех инфекций, входящих в Национальный календарь прививок, разработаны показатели для оценки работы ЛПУ. Например, при оценке иммунопрофилактики туберкулеза определяют:
- долю вакцинированных до 30 дней жизни;
- удельный вес детей, выписанных из родильного дома без прививки БЦЖ (бацилла Кальметта — Герена (Bacillus Calmette–Guerin, BCG; Mycobacterium bovis));
- удельный вес детей, привитых БЦЖ к 2 месяцам жизни, из числа не привитых в родильном доме;
- охват от числа отрицательных проб Манту в 7 лет;
- охват от числа отрицательных проб Манту в 14 лет.
Истинное состояние иммунитета населения при иммунопрофилактике определяется по результатам планового иммунологического (серологического) мониторинга.
Иммунологический (серологический) мониторинг — это слежение за состоянием популяционного, коллективного и индивидуального специфического иммунитета и неспецифической резистентности. Иммунологический мониторинг — это компонент подсистемы информационного обеспечения системы эпидемиологического надзора за инфекциями.
Иммунологический мониторинг проводится в следующих целях:
- слежение за интенсивностью и характером скрыто протекающего эпидемического процесса;
- выявление групп, территорий и времени риска;
- расшифровка причин возникновения единичных и групповых случаев заболеваний в домашних очагах и в организованных коллективах, ЛПУ;
- выявление признаков активизации эпидемического процесса;
- оценка истинной иммунной прослойки населения, объективная оценка качества проводимой иммунопрофилактики.
При осуществлении мониторинга применяют различные серологические методы исследований (РНГА (реакция непрямой гемагглютинации), РТГА (реакции торможения гемагглютинации), ИФА (иммуноферментный анализ), РИФ (реакция иммунофлюоресценции), РА (реакция агглютинации), РН (реакция нейтрализации вируса) и др.), иммунологические методы, позволяющие оценивать состояние иммунитета и неспецифической резистентности.
Иммунологический мониторинг осуществляется в плановом порядке и по эпидемиологическим показаниям.
Плановым иммунологическим мониторингом охвачены:
- различные возрастные группы населения;
- контингенты эпидемиологического риска;
- индикаторные группы для оценки иммунопрофилактики.
По эпидемическим показаниям обследуются:
- больные инфекционным заболеванием;
- при подозрении на инфекционное заболевание;
- контактные с источником инфекции или фактором передачи;
- лица без документов о вакцинации в целях верификации прививочного анамнеза;
- по клиническим показаниям (дети групп риска поствакцинальных осложнений при проведении вакцинации).
Серологические исследования по определению напряженности иммунитета при оценке качества иммунопрофилактики являются многоцелевыми и предусматривают одновременное определение в сыворотке крови антител к дифтерии, столбняку, коклюшу, кори, эпидемическому паротиту и др. в определенных индикаторных группах:
- Дети 3–4 лет (посещающие дошкольные образовательные учреждения (ДОУ)), получившие полный комплекс профилактических прививок против дифтерии, коклюша, столбняка, полиомиелита, гепатита В, кори, эпидемического паротита, краснухи (за 6–12 мес до обследования).
- Дети 9–10 лет (школьники младших классов), получившие ревакцинацию против кори, эпидемического паротита, краснухи, 3 ревакцинации против полиомиелита и 2 ревакцинации против дифтерии и столбняка за 6–12 мес до обследования.
- Лица 15–17 лет (учащиеся школ, средних специальных учебных заведений), получившие прививку против дифтерии, столбняка за 6–12 мес до обследования.
- Лица в возрасте 23–25 лет (доноры, студенты вузов) и другие возрастные группы взрослых, привитые против дифтерии и столбняка.
В каждом районе численность каждой индикаторной группы должна быть 80–100 человек ежегодно (по 25–30 человек по ЛПУ, ДОУ). Результаты серологического обследования каждого человека вносятся в документы о прививке: форма № 63 (карта профилактических прививок), форма № 112 (карта индивидуального развития ребенка), прививочный сертификат и другие документы. Все серонегативные лица подлежат вакцинации — им вводится дополнительная доза вакцины с последующим контролем иммунологического сдвига.
При формировании групп следует придерживаться следующих принципов: единство места получения прививки, единство прививочного анамнеза, идентичность эпидемиологической ситуации.
Оценка фактической привитости проводится на основании сопоставления привитости детей по документации и результатов серологических исследований.
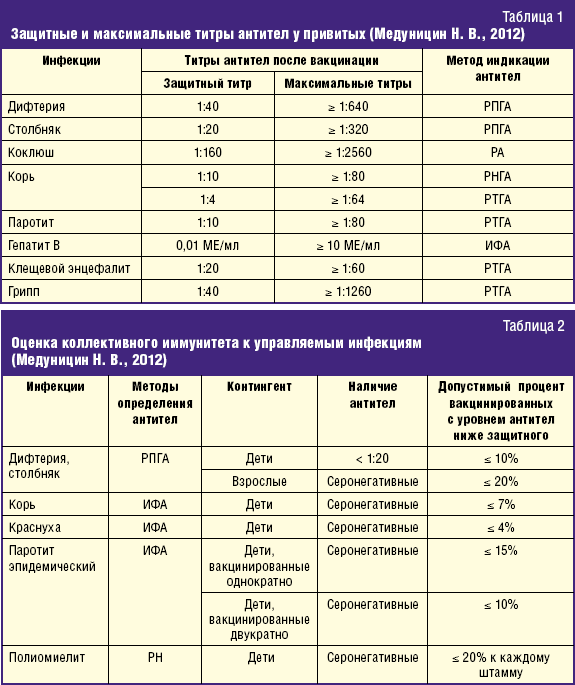
Для многих инфекций, при которых формируется гуморальный иммунитет, определен защитный титр антител, обеспечивающий устойчивость к заражению у привитых (табл. 1). Термин «защитный титр», естественно, является относительным понятием. Титры ниже защитного могут играть существенную роль в противоинфекционной резистентности, а защитные титры антител не являются абсолютной гарантией защиты.
Защищенным от инфекции считается человек, если в сыворотке крови титр антител соответствует обозначенным в таблице титрам антител.
На основании указанных значений титров антител определяется защищенность от этих инфекций по каждой индикаторной группе по формуле:
З = (А/В) × 100,
где З — защищенность от инфекций (%), А — число лиц, в сыворотке которых антитела обнаруживаются в защитных титрах и выше; В — число обследованных лиц, идеально привитых против инфекции по документам.
Кроме этого рассчитывают удельный вес лиц, в сыворотке которых антитела не определяются, определяются в минимальных титрах (не достигающих защитного уровня) и определяются в защитных титрах, а также оценивают уровень популяционного и коллективного иммунитета путем расчета средней геометрической титров антител, выраженной через двоичный логарифм.
Считается, что показатель защищенности при кори и краснухе должен быть не ниже 93% (допускается до 7% лиц с уровнем антител ниже протективного), при эпидемическом паротите — 85% (до 15% лиц с уровнем антител ниже протективного). В целом показатель защищенности должен быть 95% и выше (табл. 2). Для большинства инфекций, защита против которых обусловлена клеточными факторами (туберкулез, туляремия, бруцеллез и др.), «защитные титры» клеточных реакций после вакцинации не установлены.
Оценка эффективности иммунопрофилактики
Эффективность любого профилактического мероприятия, включая иммунопрофилактику, — это степень достижения необходимого результата за счет реализации данного мероприятия при отсутствии побочного действия или побочное действие в установленных границах. Выделяют эпидемиологическую, экономическую и социальную эффективность иммунопрофилактики.
Определение эпидемиологической эффективности вакцинации
В условиях плановой вакцинации контролируемые испытания являются непрактичными и неэтичными, поэтому применяют классические эпидемиологические исследования, детально описанные рядом авторов [7, 10, 12, 13]. Исследования эпидемиологической (полевой) эффективности прививки прямо отвечают на вопрос: «Помогает ли прививка людям?» Оценка эпидемиологической эффективности предусматривает сбор информации об уровне заболеваемости, проявлениях эпидемического процесса во времени, в пространстве и среди различных групп населения. Кроме того, проводится сопоставление заболеваемости на территории, где иммунизацию проводили, и на территории, где иммунизацию не проводили, при условии одинакового уровня заболеваемости на этих территориях в течение нескольких предыдущих лет. Основными критериями оценки эффекта массовой иммунизации служат не только показатели заболеваемости, но и смертности, изменения в характере очаговости, сезонности и цикличности, возрастной структуры болеющих, а также клинического течения соответствующей вакцине инфекционной болезни, которые учтены за достаточно длительный период времени до и после проведения прививок. Предусматривается определение индекса эффективности, коэффициента (показателя) защищенности, коэффициента тяжести клинического течения болезни.
Принято разграничивать потенциальную эпидемиологическую эффективность и фактическую эффективность мероприятия. Применительно к иммунопрофилактике потенциальная эпидемиологическая эффективность — это максимально достижимая возможность предупреждения и снижения заболеваемости при осуществлении вакцинопрофилактики по данной схеме данным препаратом. Потенциальная эффективность иммунопрофилактики тождественна понятию «профилактическая эффективность вакцины».
Фактическая эпидемиологическая эффективность вакцинопрофилактики определяется как реально достигнутое снижение и предупреждение заболеваемости в результате проведения вакцинопрофилактики по данной схеме данным препаратом.
Оценка потенциальной эпидемиологической эффективности вакцинопрофилактики определенной вакциной проводится в рамках работ по регистрации новой вакцины по специальной утвержденной программе. Такой опыт проводится только в условиях специально организованного контролируемого полевого эпидемиологического эксперимента [7, 8, 14, 15].
Сохраняются все общие положения дизайна данного вида эксперимента с внесением дополнительных требований, специфических для оценки иммунопрофилактики:
- Члены групп должны быть равнозначны по всем характеристикам, кроме подверженности вакцинации.
- Опытная группа получает испытуемую вакцину, а контрольная — плацебо («наполнитель» вакцины без антигена) или вместо плацебо вводят препарат сравнения. Требуется идентичность схемы иммунизации, дозировки и места введения испытуемой вакцины и препарата сравнения.
- Опытная и контрольная группы формируются на основе индивидуальной или групповой выборки. Если единицей выборки принимается один человек, тогда все лица должны принадлежать к одному коллективу. Такая выборка «через одного» создает в коллективе 50% иммунную прослойку, что влияет на распространение инфекции в контрольной группе и искусственно занижает эпидемиологическую эффективность вакцинации. Предпочтительнее является групповая выборка (например, группы в дошкольных образовательных учреждениях), особенно при широко распространенных инфекциях и одинаковой интенсивности эпидемического процесса инфекции в разных группах.
- Репрезентативная численность групп определяется расчетным путем исходя из ожидаемой минимальной заболеваемости ожидаемой инфекцией и минимального индекса эффективности, принятого как существенный для данной вакцины.
- Распределение на опытную и контрольную группы осуществляется случайно-выборочным методом (рандомизация), поэтому эксперимент носит название «рандомизированный».
- Участники эксперимента находятся в обычных условиях жизни («полевых» условиях).
- Эксперимент является двойным слепым.
- Сроки наблюдения для оценки заболеваемости в опытной и контрольной группах выбираются с учетом сезонного подъема данного заболевания в основном не меньше 10–12 мес.
- Необходим качественный и полный сбор данных о случаях заболеваний в группах. Учитываются все случаи инфекции независимо от клинических проявлений, в т. ч. со стертыми (инаппарантными) формами инфекций, для чего должна быть организована качественная диагностика.
Потенциальная эффективность вакцинопрофилактики оценивается по двум основным показателям: индексу эффективности и коэффициенту эффективности (показателю защищенности).
Индекс эффективности вакцинопрофилактики против той или иной инфекции отражает отношение заболеваемости в группе непривитых и привитых данным препаратом, т. е. показывает, во сколько раз заболеваемость среди привитых ниже, чем заболеваемость среди непривитых.
Рассчитывается по формуле:
ИЭ = В/А,
где ИЭ — индекс эффективности, А — заболеваемость привитых лиц, B — заболеваемость непривитых лиц. Выражается в разах. Этот показатель аналогичен показателю «относительный риск» (Relative Risk, RR).
Коэффициент эффективности (показатель защищенности) характеризует удельный вес лиц из числа привитых, защиту которых от инфекции обеспечила именно вакцинация данным препаратом.
Формула расчета:
КЭ = ((В – А)/В) × 100,
где КЭ — коэффициент эффективности (%), А — заболеваемость привитых лиц, В — заболеваемость непривитых лиц.
Коэффициент эффективности — наиболее предпочтительный показатель, поскольку показывает только эффект вакцинации, без влияния других профилактических факторов, которые могут иметь место в контрольной и опытной группах.
Фактическая эпидемиологическая эффективность вакцинопрофилактики осуществляется после регистрации новой вакцины в период ее массового применения.
Оценка фактической эффективности вакцинопрофилактики представляет собой не разовое исследование, а постоянно проводимый анализ при осуществлении эпидемиологического надзора за инфекцией, является компонентом оперативного и ретроспективного эпидемиологических анализов.
Фактическая эпидемиологическая эффективность вакцинопрофилактики оценивается в ходе неконтролируемого эпидемиологического эксперимента следующими способами:
- сопоставляется заболеваемость до и после внедрения вакцинопрофилактики среди данного населения на определенной территории;
- сравнивается заболеваемость на территории (среди определенных групп населения), где проводилась иммунопрофилактика, и на территории (среди групп), где иммунопрофилактика не проводилась, при условии одинакового уровня заболеваемости на этих территориях (в группах) в течение нескольких предыдущих лет;
- сопоставляется не только показатель заболеваемости, но и другие количественные и качественные проявления эпидемического процесса инфекции: смертность, инвалидизация, структура заболеваемости по возрасту, полу, социальным характеристикам, тяжесть течения заболевания, показатели очаговости, вспышечная заболеваемость, характер многолетней динамики, сезонность и др.;
- неконтролируемый эпидемиологический эксперимент не предполагает наличие опытной и контрольной групп, но все анализируемые показатели (заболеваемость, смертность, тяжесть течения заболевания и другие) могут оцениваться и сравниваться среди привитых и непривитых лиц. Только эти группы не являются равнозначными, они специально не формируются, а образуются естественным путем при массовой вакцинации населения в силу временных или постоянных противопоказаний к вакцинации, миграционных процессов или недостаточного охвата прививками. Более информативные данные будут получены, если сравнивать показатели в одних возрастных или профессиональных группах, в одни и те же сроки, на одной и той же территории.
Потенциальная эпидемиологическая эффективность вакцинации зависит прежде всего от иммуногенности вакцины, а также от выбора тактики вакцинации и схемы прививок.
Фактическая эпидемиологическая эффективность, оцениваемая в условиях реального практического здравоохранения при массовой вакцинопрофилактике, как правило, ниже потенциальной эффективности, испытанной при оптимальной организации. Фактическая эффективность во многом определяется и качеством применяемого препарата, и качеством организации и проведения мероприятия. Чем больше различия между потенциальной и фактической эффективностью, тем больше причин усомниться в качестве средства и мероприятия и усилить контроль за вакцинопрофилактикой. Однако различия в эффективности могут быть обусловлены и другими причинами, например, изменением эпидемиологической обстановки, эволюцией эпидемического процесса инфекции, требующими изменения схемы и тактики вакцинации.
Оценка фактической эпидемиологической эффективности, осуществляемая при эпидемиологическом надзоре за инфекцией в рамках оперативного и ретроспективного эпидемиологического анализа, является действенным инструментом своевременной корректировки вакцинопрофилактики.
Экономическая эффективность вакцинопрофилактики — это выраженный в денежных единицах положительный вклад от практического проведения мероприятия. Иммунопрофилактика — весьма затратное мероприятие, требующее значительных государственных материальных ресурсов. Особенно тяжким бременем эти затраты ложатся на плечи стран с ограниченными материальными ресурсами, что и является основной причиной недостаточного охвата вакцинацией населения и требует дополнительной помощи, которая активно оказывается ВОЗ, в частности, в Африке и Латинской Америке. Однако ущерб от заболеваний людей болезнями, которые могут быть предотвращены иммунизацией, в десятки раз выше. Это и определяет высокую экономическую эффективность вакцинопрофилактики. Примером является кампания по ликвидации натуральной оспы, на которую было затрачено 313 млн долларов США, а величина предотвращенного ущерба ежегодно составляет 1–2 млрд долларов США.
Для оценки экономической эффективности вакцинопрофилактики вычисляется критерий выгоды (прибыли): отношение затрат на вакцинацию к предотвращенным затратам, т. е. связанным с лечением заболеваний невакцинированных людей. Может также определяться стоимость снижения затрат, денежное соотношение выгоды/затраты.
Экономические затраты на вакцинопрофилактику существенно варьируют в зависимости от применяемого препарата, схемы вакцинации, подлежащих контингентов, тактики вакцинации в целом и других. Соответственно, оценка экономической эффективности иммунопрофилактики чрезвычайно важна для определения оптимальных с точки зрения соотношения «выгода/затраты» параметров вакцинации. Например, более экономична тривакцина против кори, эпидемического паротита и краснухи — соотношение равно 14,1 доллара на 1 затраченный на вакцинацию доллар, при применении моновакцин это соотношение составит 6,7 доллара (моновакцина против паротита), 7,7 (вакцина против краснухи) и до 11,9 доллара (вакцина против кори) на 1 доллар. Иммунопрофилактика коклюша и ХИБ-инфекции (вызываемой гемофильной палочкой тип b — Haemophilus influenzae тип b, или ХИБ) приносит прибыль 2,1–3,1 и 3,8 доллара США соответственно [5, 12, 15]. Однако следует помнить, что приоритетное значение имеет эпидемиологическая эффективность.
Социальная эффективность вакцинопрофилактики — это степень снижения социальной значимости болезни в результате проведения вакцинопрофилактики. Социальная значимость инфекционного заболевания определяется как совокупность отрицательных сдвигов в состоянии здоровья населения, общественной жизни и народного хозяйства вследствие распространения этого заболевания. Социальная эффективность вакцинопрофилактики оценивается по влиянию на смертность населения и рождаемость, инвалидизацию населения, улучшение здоровья, продление жизни и другие показатели. Примером социальной эффективности иммунопрофилактики является увеличение в среднем на 25 лет продолжительности жизни людей в развитых странах в ХХ в.
Определение истинной иммунологической структуры населения
Иммунологическая структура населения — это состояние иммунитета населения к отдельной инфекции на определенной территории в изучаемый период времени.
При оценке иммунологической структуры определяют долю лиц, имеющих специфический иммунитет к данной инфекции (прослойка иммунных лиц), и долю лиц, восприимчивых к данной инфекции (прослойка неиммунных лиц). Прослойка иммунных лиц включает лиц с естественным иммунитетом (врожденным, приобретенным) и искусственным иммунитетом (полученным при проведении иммунопрофилактики).
Оценка иммунологической структуры населения особенно важна для инфекций, управляемых средствами иммунопрофилактики, поскольку определяет тактику проведения вакцинации и является основным фактором, определяющим характер эпидемического процесса инфекции на территории и тенденции его развития.
Косвенно о состоянии иммунной структуры населения при вакциноуправляемых инфекциях можно судить по охвату прививками, по изменению заболеваемости и другим проявлениям эпидемического процесса.
Однако истинная иммунная прослойка определяется на основании данных прививочной документации, результатов серологического обследования и информации о случаях заболевания данным инфекционным заболеванием. Истинная иммунная прослойка (ИИП) по каждой индикаторной группе рассчитывается по формуле:
ИИП = Ох + П — Сн,
где Ох — охват лиц определенного возраста соответствующими прививками (%); П — доля переболевших данным инфекционным заболеванием от общего числа лиц данной группы (%); Сн — доля лиц, серонегативных по той или другой инфекции (нулевые титры или титры ниже защитных) (%).
В медицинской практике пока нет условий для определения уровня антител у всех вакцинированных, хотя серологический мониторинг широко применяется для оценки коллективного иммунитета, а серологический скрининг — для подбора контингентов людей при испытании новых вакцин. В идеале желательно знать потенциальную способность каждого человека развивать иммунитет против возбудителей конкретных инфекций еще до проведения вакцинации. Проблема прогнозирования развития иммунитета на вакцину у отдельных людей практически не разрабатывается [16]. Иммунологическую персонализацию вакцинации можно проводить за счет подбора вакцин (среди однонаправленных препаратов), выбора доз, схем введения вакцин, использования адъювантов и других средств иммуномодуляции. Имеется мнение, что общее количество людей, нуждающихся в коррекции развития иммунитета, составляет 25% от числа всех вакцинируемых людей [16].
Литература
- Всемирный Банк: Отчет о тенденциях экономического развития в мире в 1993 году. Нью-Йорк: Издательство «Оксфорд Юниверсити Пресс», 1993, стр. 72–107.
- Зверев В. В., Юминова Н. В. Вакцинопрофилактика вирусных инфекций от Э. Дженнера до настоящего времени // Вопросы вирусологии. Приложение 1. 2012, 33–43.
- Таточенко В. К., Озерецковский Н. А., Федоров А. М. Иммунопрофилактика-2011 (справочник). М.: Из-во Союза педиатров России. 2011, 198 с
- http://www.who.int/immunization/en/.
- Вакцины и вакцинация: национальное руководство. Ред. В. В. Зверев, Б. Ф. Семенов, Р. М. Хаитов. М.: Гэотар-Медиа, 2011. 880 с.
- WHO WeeklyEpidemiologicalRecord, 24 October 2008, № 43, 2008, 83, 385–392, http://www.who.int/wer.
- Горбунов М. А. Принципы и система организации полевых испытаний эпидемиологической эффективности вакцин // Вакцинация. 2000, 11 (5), с. 6–7.
- Флетчер Р., Флетчер С., Вагнер Э. Клиническая эпидемиология (основы доказательной медицины). М.: Из-во Медиа Сфера. 1998, с. 345.
- Giesecke Johan. Modern Infectious Disease Epidemiology, London. Sydney. Auckland, 1994, p. 220–234.
- Fedson David S. Measuring protection: efficacy vs effectiveness. Pasteur Merieux MSD Lyon, Франция
- Plotkin Stanley A., Orenstein Walter, Offit Paul A. Vaccines.Fifth edition. Elsevier, 2008, 1748 p.
- Брико Н. И. Критерии оценки эффективности вакцинации // Лечащий Врач. 2001, № 3, с. 64–70.
- Медуницин Н. В. Вакцинология. М.: Триада-Х, 1999, с. 204–211.
- Общая эпидемиология с основами доказательной медицины. Учебное пособие. Второе издание. Под ред. В. И. Покровского, Н. И. Брико. М.: Издательская группа «Гэотар-Медиа», 2012. С. 494.
- Руководство к практическим занятиям по эпидемиологии инфекционных болезней. 2-е издание. Под ред. В. И. Покровского, Н. И. Брико. М.: Гэотар-Медиа, 2007, с. 767.
- Медуницин Н. В., Миронов А. Н. Вакцины. Новые способы повышения эффективности и безопасности вакцинации // Вопросы вирусологии. Приложение 1. 2012. С. 51.
Н. И. Брико, доктор медицинских наук, профессор, академик РАМН
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва
Контактная информация об авторе для переписки: nbrico@mail.ru
Купить номер с этой статьей в pdf