Тенденция роста пограничных психических расстройств у больных соматического профиля обусловливает необходимость поиска эффективных методов коррекции психического статуса больных с соматическими заболеваниями. Расстройства тревожно-фобического спектра наблюдаются почти у половины пациентов кардиологических стационаров [1, 2]. Эпидемиологические данные свидетельствуют о том, что в структуре заболеваемости депрессиями преобладают атипичные формы, наблюдающиеся преимущественно в общемедицинской практике.
Тревожные депрессии в клинике аффективной патологии занимают особое место, поскольку тревога выявляется у подавляющего большинства пациентов. Психические расстройства у соматических больных могут выходить на первый план в клинической картине, существенно затрудняя диагностику и дифференциальную диагностику основного заболевания. Однако бывает и наоборот: тревожно-депрессивное расстройство часто остается недиагностированным на фоне основного заболевания, т. е. в свою очередь соматическая патология может усложнять диагностику депрессии, усиливать ее тяжесть, способствовать хронификации (S. R. Kisely, D. P. Goldberg, 1993), видоизменять ответ организма на проводимую терапию (А. Б. Смулевич и соавт., 1997). Кроме того, необходимо отметить, что психические расстройства и психологические проблемы снижают приверженность пациента к терапии, что отрицательно сказывается на общей эффективности лечебного процесса.
Соматические проявления тревоги разнообразны и включают симптомы, связанные с хроническим мышечным напряжением — головные боли, миалгии, боли в спине и пояснице (часто трактуемые как «остеохондроз»), мышечные подергивания и др. Часто отмечается стойкая слабость, также обусловленная хроническим мышечным напряжением. Кроме того, для тревоги весьма характерны разнообразные вегетативные симптомы: сердцебиение (вплоть до пароксизмальной тахикардии), перебои в сердце, чувство сдавливания или сжатия в груди, кардиалгии, ощущение нехватки воздуха, повышение артериального давления (АД), дрожь, спастические боли в животе, сухость во рту, повышенная потливость, тошнота, диарея, бледность или покраснение, «гусиная кожа». Нередки также головокружение, зуд, бронхоспазм, нарушение половых функций. Среди внешних признаков у пациентов с тревогой можно отметить беспокойные движения, суетливость, привычку что-нибудь теребить руками, тремор пальцев, нахмуренные брови, напряженное лицо, глубокие вздохи или учащенное дыхание, бледность лица, частые глотательные движения. При этом пациенты чаще считают тревогу вторичной по отношению к соматическим симптомам («стало страшно, что сердце остановится»). На самом деле тревога в таких случаях является первичной, а соматические проявления — ее симптомами, а не причиной.
В психосоматическом кардиологическом отделении Городской больницы № 32 лечатся пациенты, имеющие сочетанные заболевания сердечно-сосудистой системы и пограничной психической патологии.
Спектр сердечно-сосудистых заболеваний представлен ишемической болезнью сердца, гипертонической болезнью, ревматическими пороками сердца, состояниями после кардиохирургической коррекции, сердечно-сосудистой недостаточностью, кардиомиопатиями и миокардиодистрофиями, соматоформной вегетативной дисфункцией (СВД) и другими заболеваниями сердечно-сосудистой системы.
Психическая патология у пациентов психосоматического отделения наиболее часто проявляется расстройствами аффективного спектра (тревожно-депрессивными), невротическими расстройствами, личностными расстройствами, соматоформными и соматогенными расстройствами, ипохондрическими симптомами. Основными психопатологическими синдромами являются: тревожный, астенический, депрессивный, которые, как правило, имеют невротический уровень проявлений. Расстройства тревожного спектра диагностируются у 40% пациентов отделения.
Все пациенты получают комплексную терапию, направленную на коррекцию психического, а также соматического состояния. Зачастую для коррекции соматического состояния пациенты получают 5–7 различных препаратов. Терапия психического состояния пациентов осложняется наличием противопоказаний и побочных эффектов психотропных препаратов. Трициклические антидепрессанты, как правило, не назначаются нашим пациентам из-за возможного развития нарушений сердечной проводимости [3, 4]. Традиционно используются препараты серотонинергического ряда, относительным недостатком которых является длительный латентный период до начала клинического эффекта. На раннем этапе приема селективных ингибиторов обратного захвата серотонина (СИОЗС) могут усилить симптомы тревоги, а собственно противотревожный эффект развивается через 2–4 недели. Имеющиеся побочные эффекты в виде тошноты, сухости во рту, потливости, нарушения сна, половых функций (либидо и оргазма) обуславливают снижение комплайентности и отказ от приема лекарственных средств. Разнообразные побочные эффекты достаточно часто возникают даже при терапии «мягкими» транквилизаторами: явления гиперседации, миорелаксации, поведенческой токсичности, парадоксальные реакции, психическая и физическая зависимость [5]. Если еще недавно препараты этой группы доминировали среди фармакологических средств, применявшихся для коррекции тревожных расстройств, то к настоящему времени они в известной мере утратили господствующее положение.
Несомненный интерес, прежде всего с позиций безопасности при разнонаправленной комплексной терапии коморбидных соматических и психических расстройств, представляют средства, содержащие антитела к нейроспецифическим белкам, в частности к мозгоспецифическому белку S-100.
Концепция регуляторной роли аутоантител к структурным и функциональным белкам и пептидам организма, развиваемая рядом отечественных и зарубежных ученых (Ашмарин И. П., 1997; Штарк М. Б., 2002; Шабанов П. Д., 2008), в последние годы привлекает особое внимание. В частности, допускается, что малые и сверхмалые дозы аффинно очищенных антител могут запускать и запускают механизмы неспецифической сопротивляемости организма, что проявляется повышением иммунитета, противотревожным, антидепрессивным, эмоционально регулирующим действием, способностью снижать тягу к спиртному и наркотическим средствам.
Оригинальный спектр фармакологической активности выявлен у Тенотена, позиционируемого как дневной транквилизатор и стресс-протективное средство. Препарат Тенотен представляет собой сверхмалые дозы антител к мозгоспецифическому белку S-100. Механизм действия Тенотена связан с модификацией функциональной активности эндогенного белка S-100 и его лигандов. В результате реализуется его ГАМК-миметическое действие, восстановление ГАМК-ергической нейропередачи и повышение порога тревожного реагирования в ЦНС.
Целью настоящего исследования явилось изучение эффективности препарата Тенотен в терапии пациентов психосоматического отделения кардиологического профиля.
Задачи исследования
- Оценить эффективность препарата Тенотен в терапии расстройств тревожно-депрессивного спектра у кардиологических больных.
- Оценить уровень побочных действий препарата Тенотен в терапии расстройств тревожно-депрессивного спектра у кардиологических больных.
- Оценить приверженность терапии препаратом Тенотен у кардиологических больных.
Материал исследования
В исследование было включено 30 больных, принимавших Тенотен. Все пациенты дали добровольное информированное согласие на участие в исследовании. Из них 19 пациентов страдали гипертонической болезнью 2-й стадии. Уровень артериальной гипертензии диагностировался как 2–3. Риск сердечно-сосудистых осложнений — 2–3. У пяти больных диагностирована ишемическая болезнь сердца: стенокардия 2–3 функционального класса. Шесть пациентов имели СВД. Все больные получали необходимую лекарственную терапию в соответствии с имеющимся соматическим заболеванием и стандартами терапии.
Анксиолитическая терапия требовалась всем пациентам в связи с выявленными у них расстройствами тревожно-депрессивного спектра.
Методы исследования:
1) клиническое объективное обследование;
2) клинико-психопатологическое обследование;
3) клинико-психологическое обследование с использованием психометрических шкал: Госпитальная шкала тревоги и депрессии, шкала Гамильтона (HDRS) для оценки тревоги.
Состояние больных оценивалось до начала терапии, на 14-й день и на 28-й день терапии. Наличие побочных действий оценивалось клинически. Приверженность больного к терапии определялась результатами ежедневных опросов и наблюдений за больными.
Результаты исследования
Из 30 больных, включенных в исследование, полный курс терапии Тенотеном прошли 29 человек, одна пациентка была выведена из исследования на 15-е сутки лечения по причине малой эффективности препарата. В дальнейшем ей был назначен препарат Леривон.
При поступлении больные гипертонической болезнью предъявляли жалобы на неустойчивость АД, резкие колебания АД в течение суток, боли и дискомфорт в области сердца, головокружение, неустойчивость походки, беспокойство, нарушение сна. Больные ишемической болезнью сердца кроме вышеперечисленных жалоб имели приступы стенокардии, 2–3 приступа в неделю. Больные, страдающие СВД, имели вегетативные дисфункции.
Все пациенты были тревожны, тревога вызывалась ожиданием соматического неблагополучия, приступа стенокардии и аритмии. Больные жаловались на плохой сон, пониженное настроение, были склонны к плаксивости и раздражительности, высказывали сомнения в правильности ранее назначенной терапии.
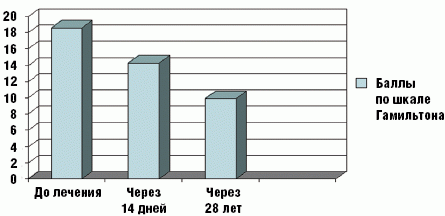
До начала терапии исходный суммарный балл (уровень тревоги) по шкале Гамильтона составил 20,6 ± 8,2. Суммарный балл по Госпитальной шкале тревоги и депрессии до лечения составил 11,4 ± 2,2, что подтверждает клинически регистрируемые отчетливые симптомы аффективного регистра.
На фоне терапии, включавшей Тенотен, отмечена отчетливая редукция симптомов: стабилизация АД, отсутствие приступов стенокардии, уменьшение вегетативных проявлений. Все пациенты отмечали субъективное улучшение самочувствия. Снизилась интенсивность жалоб, плаксивость, раздражительность, тревога ожидания приступа стенокардии. Пациенты обретали уверенность в проводимой терапии. Клинические наблюдения подтверждались и данными обследования; по шкале Гамильтона регистрировалось снижение средних показателей тревоги с 20,6 до 11,2 (46%) к 14-му дню терапии и до 9,9 баллов (52%) к 28-му дню терапии (рис.). Редукция симптоматики подтверждалась также показателями Госпитальной шкалы тревоги и депрессии. Произошло снижение баллов с 11 (до лечения) до 5,1 (54%) к 14-му дню терапии и до 3,8 (66%) к концу терапии (28-й день).
В ходе исследования побочных действий препарата Тенотен отмечено не было. После отмены препарата до окончания исследования в течение 7–9 дней ни у одного пациента не отмечалось синдрома отмены в виде усиления тревоги и ухудшения соматического состояния. Ни один из пациентов не прекратил приема препарата Тенотен в течение всего срока лечения, что говорит о высокой комплайентности пациентов при лечении данным препаратом.
Выводы
- Препарат Тенотен имеет выраженное противотревожное действие.
- Препарат Тенотен хорошо переносится.
- Не имеет побочных эффектов.
- Может быть использован в терапии кардиологических больных с тревожно-депрессивной симптоматикой в условиях психосоматического отделения.
- Смулевич А. Б., Сыркин А. Л. Психокардиология. М., 2005. 778 с.
- Недоступ А. В., Благова О. В. Как лечить аритмии. М., 2006. 287 с.
- Малин Д. И., Медведев В. М. // Психиатрия и психофармакотерапия. 2002. Т. 4, № 5.
- Henry J. A., Alexander A. A., Sener E. K. Relative mortality from overdose of an tidepressants // BMJ. 1995, 310: 221–224.
- Нуллер Ю. Л. Тревога и ее терапия // Психиатрия и психофармакотерапия. 2002. Т. 4, № 2. С. 46–48.
- Шабанов П. Д. Психофармакология. СПб: Изд-во Н-Л, 2008. 384 с.
В. И. Курпатов**, доктор медицинских наук, профессор
В. В. Рунова*, кандидат медицинских наук
Д. Н. Скворцов*
*СПбГУЗ Городская больница № 32, **СПбМАПО, Санкт-Петербург
Контактная информация об авторах для переписки: vkurpatov@mail.ru
Купить номер с этой статьей в pdf