Острый пиелонефрит — неспецифическое инфекционное воспаление чашечно-лоханочной системы и паренхимы почек. ОПН вызывают Escherichia соli, Klebsiella, Proteus, Pseudomonas.
Пути проникновения инфекционного агента в почку:
- восходящий — очаги хронического воспаления находятся в женских половых органах, нижних мочевых путях и реже в толстой кишке;
- гематогенный — источником является острый или подострый воспалительный процесс вне мочевых путей (мастит, фурункул или карбункул и др.).
Предрасполагающие факторы развития острого пиелонефрита — нарушения гемо- или уродинамики в почке или верхних мочевых путях. Острый пиелонефрит чаще наблюдается у женщин.
Инфекция, попав в почку, получает благоприятные условия для своего развития в зонах гипоксии, где и возникает воспалительный процесс. Инфицированный тромб или эмбол в конечных сосудах коркового вещества почки вызывают инфаркт с последующим нагноением. Возникновение множественных мелких нагноившихся инфарктов в корковом веществе квалифицируют как апостематозный нефрит. Развитие обширного инфаркта с последующим нагноением ведет к формированию карбункула почки.
В отношении патогенеза заболевания различают первичный и вторичный пиелонефрит (рис. 1). В основе вторичного пиелонефрита лежат органические или функциональные изменения в почках и мочевых путях.
В зависимости от пассажа мочи по верхним мочевым путям, т. е. из почки в лоханку и далее по мочеточнику, различают острый пиелонефрит необструктивный (если он сохранен) и обструктивный (если нарушен).
Проявления острого пиелонефрита:
- озноб;
- высокая лихорадка (38–39°С и выше);
- боль в пояснице (в боку);
- нередко тошнота и рвота;
- общая интоксикация.
Часто острому пиелонефриту предшествует учащенное, болезненное в конце мочеиспускание (клиническая картина острого цистита).
Необструктивный острый пиелонефрит может начаться с дизурии и в тот же день или через 1–2 дня привести к высокой температуре тела, ознобу и боли со стороны пораженной почки. Озноб может сменяться проливным потом с кратковременным снижением температуры тела; боль в поясничной области в некоторых случаях появляется во время мочеиспускания и предшествует ознобу и лихорадке (пузырно-мочеточниковый рефлюкс!), а после них больше не повторяется (разрыв форникса одной или нескольких чашечек и резорбция мочи — форникальный рефлюкс!).
Обструктивный острый пиелонефрит (окклюзия мочеточника камнем, продуктами хронического воспаления почки, внешнее сдавление — ретроперитонеальный фиброз, рак внутренних половых органов, увеличенные лимфатические узлы и т. д.) начинается с постепенно нарастающей или острой боли в пояснице со стороны поражения с последующим ознобом и повышением температуры тела.
Осложнения обструктивного острого пиелонефрита:
- развитие гнойного процесса;
- выраженные нарушения функциональной способности почек;
- бактериотоксический шок;
- уросепсис;
- токсический гепатит;
- паранефрит;
- пионефроз.
Диагностика
При сборе анамнеза обращают внимание:
- на недавнее переохлаждение;
- хронический пиелонефрит;
- мочекаменную болезнь;
- заболевания женских гениталий, предстательной железы;
- перенесенные операции на почках и мочевых путях и т. д.
Проверяют соответствие частоты пульса температуре тела, выявляют боль в подреберье при пальпации живота и положительный симптом поколачивания по пояснице (симптом Пастернацкого) со стороны пораженной почки.
Лабораторная диагностика. В общем анализе мочи часто отмечается лейкоцитурия, которая при обструктивном остром пиелонефрите может отсутствовать, так как моча из пораженной почки не попадает в мочевой пузырь.
В общем анализе крови отмечается лейкоцитоз, нередко со сдвигом формулы крови влево (число палочкоядерных нейтрофилов составляет 20% и выше).
В биохимическом анализе крови возможно повышение показателей мочевины и креатинина, часто у пожилых и ослабленных больных, при хронической почечной недостаточности или поражении единственной функционирующей почки.
При посеве мочи (проводят до антибактериальной терапии) выделяют возбудителя заболевания и определяют его чувствительность к антибактериальным препаратам.
Для уточнения диагноза и формы острого пиелонефрита проводят:
- УЗИ;
- рентгенологические исследования;
- компьютерную томографию;
- магнитно-резонансную томографию.
Острый пиелонефрит дифференцируют со следующими состояниями:
- инфекционными заболеваниями, протекающими с лихорадкой и ознобами и не сопровождающимися локализованным в поясничной области болевым синдромом;
- хирургической патологией органов брюшной полости, при которой сильные боли отмечаются часто, а выраженное повышение температуры и дизурические явления — редко.
Основные направления терапии
Алгоритм неотложной помощи при остром пиелонефрите представлен на рисунке 2.
- Нормализация пассажа мочи из почки:
- установка мочеточникового катетера или стента;
- установка катетера в мочевой пузырь при подозрении на пузырно-мочеточниковый рефлюкс (боль в пояснице в момент мочеиспускания);
- нефростомия.
- Антибактериальная терапия острого пиелонефрита в большинстве случаев эмпирическая и зависит от степени тяжести заболевания:
- легкая — пероральные препараты из группы фторхинолонов;
- средняя и тяжелая — парентерально аминогликозиды в сочетании или без ампициллина, фторхинолоны, цефалоспорины III и IV поколения в сочетании с аминогликозидами или без них.
- Оперативное лечение после дообследования назначают:
- при неэффективности антибактериальной терапии в течение 3 дней;
- тяжелом течении заболевания;
- гнойном пиелонефрите
Клиническая фармакология отдельных препаратов
Гентамицин эффективен в отношении инфекций, вызываемых грамположительными и грамотрицательными микроорганизмами, бактериями кишечной группы. Препарат быстро всасывается при внутримышечном введении, терапевтическая концентрация в крови достигается через 1 ч и сохраняется в течение 8–12 ч. Разовая доза составляет 80–160 мг, суточная — 160–320 мг. Побочное действие: нефро- и ототоксичность. Противопоказания к применению: снижение функции почек и пониженный слух.
Фторхинолоны (ципрофлоксацин, норфлоксацин, офлоксацин) активны в отношении большого числа грамположительных и грамотрицательных бактерий, выпускаются в формах для перорального и парентерального введения. Препараты хорошо всасываются в кишечнике и широко распределяются в жидкостях и тканях организма, секретируются главным образом почками. Период полувыведения — 3–7 ч. Наиболее широко при лечении острого пиелонефрита применяют ципрофлоксацин (медоциприн, сифлокс, ципровин) — 500 мг 2 раза в день, норфлоксацин (нолицин, норбактин) — 400 мг 2 раза в день и офлоксацин (зоноцин, офло, офлоксацин) — 200 мг 2 раза в день. Применение фторхинолонов противопоказано у детей до 14 лет, беременных женщин, а также при их индивидуальной непереносимости.
Часто встречающиеся ошибки терапии:
- консервативное ведение обструктивного пиелонефрита;
- продолжение интенсивной антибактериальной терапии без эффекта более 3 дней без дообследования;
- назначение антибактериальных препаратов из группы полусинтетических пенициллинов (ампициллин, оксациллин);
- применение препаратов из группы уросептиков (нитроксолин, палин, неграм и др.).
Показанием к госпитализации является большинство случаев острого пиелонефрита, в особенности если имеется подозрение на обструктивный характер поражения.
Разбор клинических случаев
Больная С., 18 лет. Жалобы на боли в левой поясничной области, повышение температуры тела до 38°С, сопровождающееся ознобом, тошноту, учащение и болезненность мочеиспусканий. Анамнез: 3 дня назад имело место переохлаждение, после чего мочеиспускания участились и стали болезненными, повысилась температура и появились боли. Принимала нитроксолин без эффекта. При осмотре: болезненность при пальпации в левых боковых отделах живота, симптом Пастернацкого резко положительный слева. Диагноз: острый необструктивный пиелонефрит слева. Больная госпитализирована в урологический стационар. Лечение: антибактериальная терапия гентамицином (80 мг 2 раза в сутки в/м).
Больная К., 29 лет. Жалобы на резкие боли в правой поясничной области, иррадиирующие в промежность, повышение температуры тела до 39°С с потрясающим ознобом, тошноту, неоднократную рвоту. Анамнез: длительное время страдает мочекаменной болезнью, ранее неоднократно самостоятельно отходили мелкие конкременты. Двое суток назад появились резкие боли в правой поясничной области, принимала баралгин и но-шпу с временным эффектом. Через день после начала болей отметила повышение температуры с ознобом, тошноту и рвоту. При осмотре: больная стонет от боли. Язык сухой, ЧСС 90 уд/мин. Живот мягкий, резко болезненный при пальпации в правых боковых отделах, симптом Пастернацкого резко положительный справа. Диагноз: правосторонняя почечная колика. Острый обструктивный пиелонефрит справа. Больная госпитализирована в урологический стационар. Лечение: катетеризация правого мочеточника, при невозможности ее выполнения — нефростомия справа. Интенсивная дезинтоксикационная и антибактериальная терапия.
Больной Ш., 67 лет. Жалобы на озноб, повышение температуры тела до 39,5°С, боли в пояснице справа. Анамнез: 3 мес назад произведена радикальная цистопростатэктомия по поводу рака мочевого пузыря, пластика мочевого пузыря кишечным лоскутом по Штудеру. При предоперационном обследовании у больного выявлена аплазия левой почки. Через месяц после операции появились постоянные тянущие боли в правой поясничной области, к врачам не обращался. В течение последней недели уменьшилось количество выделяемой мочи, появились отеки ног. Трое суток назад отметил повышение температуры на фоне усиления болей в правой поясничной области, температура прогрессивно повышалась, достигла 39,5°С и сопровождалась ознобами, объем мочи в сутки не превышал 200 мл. При осмотре: больной бледный, астенического сложения, отмечаются отеки нижних конечностей. Пальпаторно определяется выраженная болезненность в правых боковых отделах живота, симптом Пастернацкого резко положительный справа. Диагноз: острый обструктивный пиелонефрит справа. Стриктура правого уретеронеоцистанастомоза. Олигурия. Больной госпитализирован в урологический стационар. Лечение: экстренная нефростомия справа.
Гематурия — патологический симптом, характеризующийся примесью крови в моче.
Основные причины почечных кровотечений представлены в таблице 1.
Эссенциальная гематурия (табл. 2) объединяет ряд состояний, при которых неизвестны этиология и патогенез, а клинико-рентгенологические и морфологические исследования не позволяют точно указать причину кровотечения.
К гематурии может приводить прием ненаркотических анальгетиков, антикоагулянтов, циклофосфамида, оральных контрацептивов, винкристина.
При новообразованиях почки при прорастании опухоли в лоханке или чашечках нарушается целостность сосудистой стенки. Если опухоль не сообщается с чашечно-лоханочной системой, венозный отток из зоны почки с опухолевым узлом нарушается, форникальные вены расширяются и разрываются.
При раке предстательной железы опухоль прорастает в стенки мочевого пузыря или простатического отдела уретры, вены мочевого пузыря в его шеечном отделе сдавливаются опухолью, возникает венозный стаз. Свободно флотирующие ворсинчатые опухоли мочевого пузыря, располагающиеся поблизости от его шейки, во время мочеиспускания увлекаются током мочи в мочеиспускательный канал, закупоривают его просвет и, ущемляясь, набухают, лопаются и начинают кровоточить.
При цистите и простатите слизистая шейка мочевого пузыря воспаляется, травмируется и легко кровоточит при соприкосновении с другими стенками в конце акта мочеиспускания.
При нарушении почечной гемо- и уродинамики венозные сплетения форниксов при нарушенном венозном оттоке или значительном повышении внутрилоханочного давления переполняются кровью, вены, кольцевидно охватывающие своды чашечек, расширяются и нарушается их целостность, что приводит к гематурии из верхних мочевых путей.
При некрозе почечных сосочков нарушается кровоснабжение сосочка, а иногда и всей мальпигиевой пирамиды, некротизированная ткань отторгается, возникает кровотечение.
При доброкачественной гиперплазии простаты возникает венозный застой в органах малого таза, нарушается целостность сосудов.
Различают два вида гематурии:
- микроскопическая — наличие эритроцитов в моче (более трех в поле зрения) определяется лишь при микроскопическом исследовании осадка мочи;
- макроскопическая — примесь крови в моче определяется визуально; если только в первой порции мочи — инициальная (начальная), в последней порции мочи — терминальная (конечная), во всех порциях мочи — тотальная.
Клиническая картина
Появление в моче эритроцитов придает ей мутный вид и розовую, буро-красную или красновато-черную окраску в зависимости от степени гематурии. Гематурия может возникать внезапно, быть однократной или повторяться. Ее прекращение обманчиво, так как причина гематурии, как правило, оказывается не устранена, и обследование при повторных кровотечениях с большим опозданием часто выявляет уже запущенную опухоль.
При опухоли почки гематурия может быть первым и длительное время единственным симптомом заболевания. В большинстве случаев она безболезненна, но при профузном кровотечении с образованием сгустков в почечной лоханке и их прохождении через мочеточники возникают тупые, реже коликообразные боли в поясничной области. При папиллярных опухолях мочевого пузыря гематурия обычно безболезненная и носит профузный характер без образования сгустков. При ворсинчатых опухолях мочевого пузыря, располагающихся около его шейки, струя мочи во время мочеиспускания может прерываться.
При туберкулезном поражении почек в самых ранних стадиях процесса наблюдается тотальная гематурия, которая может сопровождаться стойкой пиурией.
При доброкачественной гиперплазии простаты гематурия возникает без видимой причины либо при катетеризации мочевого пузыря вследствие нарушения целостности разрыхленной слизистой оболочки задней уретры.
При остром цистите и простатите терминальная гематурия отмечается на фоне выраженной дизурии.
При мочекаменной болезни гематурия обычно развивается вслед за приступом почечной колики, струя мочи может внезапно прерываться во время мочеиспускания.
Возможные осложнения: при массивном кровотечении с образованием бесформенных сгустков возможна острая задержка мочи из-за тампонады мочевого пузыря этими сгустками. Редко в этом случае может развиться шок вследствие кровопотери и боли.
Диагностика
При опросе необходимо выяснить:
- условия возникновения гематурии;
- степень, характер и длительность гематурии:
– инициальная гематурия — патологический процесс в уретре (опухоль, воспаление, инородное тело, ожог и т. п.);
– терминальная гематурия — патологический процесс в шейке мочевого пузыря (острый цистит, простатит, камни и опухоли мочевого пузыря);
– тотальная гематурия — патологический процесс в почке, мочеточнике или мочевом пузыре (опухоли, доброкачественная гиперплазия простаты, туберкулез почки, пиелонефрит, некроз почечных сосочков, нефроптоз и др.); - наличие в моче сгустков крови, их форму:
– червеобразная форма — кровотечение из верхних мочевых путей и формирование сгустков в мочеточнике;
– бесформенные сгустки — кровотечение из мочевого пузыря; - наличие болей и их связь с изменением цвета мочи:
– боль в поясничной области на стороне поражения — нарушение пассажа мочи из почки сгустками крови, мочекаменная болезнь;
– безболевая гематурия с последующим развитием почечной колики (моча нормального цвета) — опухоль почки или верхних мочевых путей; - наличие или отсутствие дизурических явлений;
- были ли травмы почек, мочевого пузыря, уретры (при травме кровь выделяется из уретры вне акта мочеиспускания).
Визуальная оценка мочи:
- алая кровь — кровотечение продолжается;
- коричневая моча — кровотечение прекратилось;
- кирпичный оттенок — интенсивная уратурия.
Цвет мочи может меняться при приеме лекарственных средств и пищевых продуктов:
- розовый — при приеме пирамидона;
- шафранно-желтый — нитроксолина;
- коричневый — ревеня и сены;
- малиновый — пургена;
- красный — фенолфталеина и свеклы;
- красно-бурая — марены красильной.
При синдроме длительного сдавливания и размозжения тканей миоглобин из мышц попадает в кровь и проникает в мочу, что придает ей красно-бурую окраску.
Для определения характера и источника кровотечения в условиях стационара проводят:
- цистоскопию — во всех случаях макрогематурии, за исключением воспалительных заболеваний (острый уретрит, цистит, простатит);
- пальцевое ректальное исследование;
- УЗИ почек мочевого пузыря, простаты, трансректальное УЗИ;
- экскреторную урографию, ретроградную рено- и уретроцистографию, компьютерную томографию, остеосцинтиграфию по показаниям в условиях стационара.
Лабораторная диагностика включает:
- клинический анализ крови, мочи;
- биохимический анализ крови;
- микроскопическое исследование осадка мочи;
- посев мочи на стерильность;
- определение уровня простатоспецифического антигена крови.
При гемоглобинурии цвет мочи не меняется даже при длительном ее стоянии, а при гематурии эритроциты оседают на дно сосуда и верхние слои мочи приобретают желтоватую окраску.
Гематурию у женщин следует дифференцировать с кровотечением из половых органов. Для этого исследуют среднюю порцию мочи при самостоятельном мочеиспускании или мочу, полученную из мочевого пузыря путем катетеризации.
Основные направления терапии
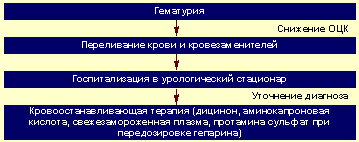
Алгоритм неотложной помощи при гематурии представлен на рисунке 3.
Рисунок 3. Алгоритм неотложной помощи при гематурии |
При развитии гиповолемии и артериальной гипотензии восстановление ОЦК: кристаллоидные и коллоидные растворы внутривенно.
При подозрении на острый цистит после забора мочи для посева ее на стерильность назначают антибиотик широкого спектра действия.
Терапия гемостатическими препаратами должна проводиться в условиях урологического стационара, после установления диагноза, под контролем свертываемости крови.
Клиническая фармакология отдельных препаратов
Этамзилат (дицинон) активирует формирование тромбопластина, образование III фактора свертывания крови, нормализует адгезию тромбоцитов. Препарат не влияет на протромбированное время, не обладает гиперкоагуляционными свойствами, не способствует образованию тромбов. Этамзилат вводят по 2–4 мл (0,25–0,5 г) внутривенно одномоментно либо капельно, добавляя к обычным растворам для инфузий.
Гемостатическое действие развивается:
- при внутривенном введении — через 5–15 мин; максимальный эффект — через 1–2 ч; действие длится 4–6 ч и более;
- при внутримышечном введении эффект наступает несколько медленнее;
- при приеме внутрь максимальный эффект наступает через 3 ч.
Не следует применять этамзилат при геморрагиях, вызванных антикоагулянтами.
Аминокапроновая кислота угнетает фибринолиз, блокируя активаторы плазминогена и частично угнетая действие плазмина, оказывает специфическое кровоостанавливающее действие при кровотечениях, связанных с повышением фибринолиза. Для быстрого достижения эффекта под контролем коагулограммы вводят стерильный 5% раствор препарата на физрастворе внутривенно капельно до 100 мл.
Протамина сульфат оказывает противогеморрагическое действие при кровоточивости, вызываемой гепарином при его передозировке, после операций с применением экстракорпорального кровообращения и использованием гепарина. Применяют 1 мл 1% раствора внутривенно струйно медленно за 2 мин или капельно, 1 мг протамина сульфата нейтрализует примерно 85 ЕД гепарина. Противопоказан при гипотензии, недостаточности коры надпочечников, тромбоцитопении.
Часто встречающиеся ошибки терапии: назначение гемостатических препаратов до выявления источника гематурии.
Макрогематурия является показанием для экстренной госпитализации в урологический стационар.
Разбор клинических случаев
Больная М., 30 лет. Жалобы на схваткообразные боли в поясничной области слева, усиливающиеся при движении, после физической нагрузки, примесь крови в моче, повышение температуры тела до 38,2°С. Заболевание началось с дизурии в виде учащенного, болезненного мочеиспускания, спустя сутки появились боли в поясничной области, примесь крови в моче. Анамнез: 7 лет назад был установлен диагноз — нефроптоз I степени слева. Заболевание проявляло себя периодическими атаками пиелонефрита. При осмотре: больная беспокойна. Область почек визуально не изменена, при пальпации безболезненная, симптом поколачивания слабо положительный слева, болезненности по ходу мочеточников нет, мочевой пузырь перкуторно пуст. Диагноз: острый восходящий левосторонний пиелонефрит. Нефроптоз слева. Пациентка госпитализирована в урологический стационар.
Больной Ж., 77 лет. Вызов СМП в связи с интенсивной примесью крови в моче, выделением кровяных сгустков при мочеиспускании. Анамнез: урологические заболевания отсутствуют. При осмотре: больной астеничен, кожные покровы бледные. Область почек визуально не изменена, при бимануальной пальпации правой почки определяется объемное образование нижнего сегмента, симптом поколачивания отрицательный с обеих сторон. При пальцевом ректальном исследовании — простата увеличена в 1,5–2 раза, тугоэластической консистенции, срединная бороздка сглажена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: опухоль правой почки. Больной госпитализирован в урологическое отделение.
Больной Ч., 24 года. Жалобы на постоянное выделение крови по мочеиспускательному каналу. Анамнез: около часа назад упал и ударился промежностью о трубу. При осмотре: кровоподтек в области промежности, выделение алой неизмененной крови из уретры, вне акта мочеиспускания. При пальцевом ректальном исследовании — предстательная железа нормальных размеров, тугоэластической консистенции, срединная бороздка выражена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: травма уретры. Больному показана госпитализация в стационар для обследования и определения тактики лечения.
Таким образом, успех лечения больных пиелонефритом и гематурией во многом определяется принятием адекватных мер при оказании неотложной медицинской помощи.
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
РГМУ, Москва
Таблица 1. Причины почечных кровотечений
| Причины, обусловливающие гематурию | Патологические изменения в почке, болезни крови и др. |
| Конгенитальные аномалии | Кистозные заболевания пирамид, гипертрофия сосочка, нефроптоз и др. |
| Механические | Травмы, конкременты, гидронефроз |
| Гемодинамические | Расстройства кровоснабжения почки (венозная гипертензия, инфаркт, тромбоз, флебит, аневризмы), нефроптоз |
| Гематологические | Нарушения свертывающей системы крови, гемофилия, серповидно-клеточная анемия и др. |
| Рефлекторные | Вазоконстрикторные нарушения, шок |
| Аллергические | Гломерулонефрит, артериит, пурпура |
| Токсические | Медикаментозные, инфекционные |
| Воспалительные | Гломерулонефрит (диффузный, очаговый), пиелонефрит |
| Опухолевые | Доброкачественные новообразования, злокачественные новообразования |
| Эссенциальные | (См. табл. 2) |
Таблица 2. Причины эссенциальной почечной гематурии
| Характер процесса | Непосредственная причина |
| Патологические процессы | Пиеловенозный рефлюкс, чашечно-венозный канал, |
| в сосочково-форникальной зоне | венозный варикоз |
| почки (форникальные кровотечения) | |
| Заболевания сосочков и лоханки | Кистозные процессы в сосочке, «губчатая почка», некроз сосочков, эндометриоз, варикоз вен |
| Патологическая подвижность почки | Нефроптоз |
| Заболевания почечного синуса | Спаечные процессы вокруг магистральных почечных сосудов, липоматоз синуса, аневризмы, варикоз вен |
| Заболевания почечного интерстиция | Микрофиброматоз, гиперплазия интерстиция с артерио- |
| Инфекционно-воспалительные | Пиелонефрит, некротический папиллит, гепатит |
| процессы | (гепаторенальный синдром) |
| Поражение почечных сосудов | Инфаркт, тромбоз вен, сдавление магистральной почечной вены, варикозное расширение внутрипочечных вен, внутрипаренхимные аневризмы, ангиоматозные формации в форниксе |
| Болезни крови, дискразия | Серповидно-клеточная анемия, гемофилия, эритремия, |
| Пагубное влияние лекарственных препаратов, нарушающих функцию свертывающей системы крови | Антикоагулянтная терапия, цитостатики |
Приложения
-
- Неотложная помощь при остром пиелонефрите и гематурии - Рисунок 1.
Классификация острого пиелонефрита
-
- Неотложная помощь при остром пиелонефрите и гематурии - Рисунок 2.
Алгоритм неотложной помощи при остром пиелонефрите