Конец ХХ века ознаменовался крупными достижениями в лечении атеросклероза. Это связано в основном с успешной коррекцией дислипопротеидемий (ДЛП), которые являются патогенетическим звеном атерогенеза и одним из главных факторов риска коронарной (ишемической) болезни сердца (КБС).
В процессе атерогенеза в стенке артерий происходит накопление и отложение холестерина (ХС), что во многом определяет начальные этапы и дальнейшее развитие атеросклероза. Вместе с тем имеются веские основания полагать, что в основе данной патологии лежит не само по себе повышение уровня ХС в сыворотке (плазме) крови, то есть не «гиперхолестеринемия» как таковая. Точнее было бы сказать, что развитие заболевания определяется типом и концентрацией в крови липопротеидных частиц, транспортирующих ХС, и зависит от судьбы этих частиц в кровотоке и артериальной стенке.
Помимо ХС в состав липопротеидов входят другие липидные компоненты и аполипопротеины (апо) разных классов. Холестерин свободный и в виде эфиров и триглицериды (ТГ) являются компонентами как атерогенных, так и неатерогенных липопротеидов. Атерогенные липопротеиды низких плотностей отличаются от антиатерогенных липопротеидов высокой плотности (ЛВП) по белковому составу: основным апобелком липопротеидов низкой и очень низкой плотности (ЛНП и ЛОНП) является апо В, которого нет в ЛВП, а основным белковым компонентом ЛВП — апо А. Определение в сыворотке крови уровня апо А и апо В позволяет с высокой степенью достоверности оценить уровень липопротеидов высокой и низкой плотности; однако на практике проведение количественного измерения этих апобелков для большинства клинических лабораторий пока недоступно.
Содержание каждого класса липопротеидов с достаточной для клинической практики степенью достоверности характеризуется уровнем входящего в их состав холестерина. Известно, что ЛОНП служат основным транспортером триглицеридов, а содержание ХС ЛОНП рассчитывается по формуле
ХС ЛОНП (ммоль/л) = ТГ (ммоль/л)/2,2 или ХС ЛОНП (мг/дл) = ТГ (мг/дл)/5.
Уровень ХС ЛВП определяется в плазме или сыворотке крови после осаждения апо В-содержащих липопротеидов низких плотностей. После измерения уровней общего ХС, ТГ и ХС ЛВП (липидной триады) рассчитывают уровень ХС, входящего в состав наиболее атерогенных ЛНП по формуле Фридвальда:
ХС ЛНП = общий ХС — ТГ/2,2 — ХС ЛВП (при расчете в ммоль/л) или ХС ЛНП = общий ХС — ТГ/5 — ХС ЛВП (при расчете в мг/дл).
Липопротеиды различных классов обладают разным атерогенным потенциалом. В развитии атеросклероза большую роль играет проникновение в артериальную стенку из кровотока ЛНП, липопротеидов промежуточной плотности (ЛПП), подфракции мелких частиц липопротеидов ЛОНП. Чем выше содержание в сыворотке крови этих липопротеидов, тем выше риск атеросклероза и связанных с ним заболеваний. Подфракции крупных частиц ЛОНП и хиломикроны не проникают в артериальную стенку из-за большого размера частиц, поэтому не считаются атерогенными.
В настоящее время твердо установлено, что не только гиперхолестеринемия (повышенный уровень в крови ЛНП), но и гипертриглицеридемия, то есть повышенное содержание липопротеидов, обогащенных триглицеридами, ассоциируется с преждевременным развитием коронарного атеросклероза.
Гиперхолестеринемия и гипертриглицеридемия могут быть вторичными по отношению к ряду заболеваний (сахарный диабет, хроническая почечная недостаточность и нефротический синдром, гипотиреоз, алкоголизм и др.). ДЛП является одним из четырех основных компонентов высокоатерогенного метаболического синдрома. В этих случаях выявление и коррекция ДЛП необходимы для диагностики и лечения этих состояний.
Антиатерогенные ЛВП рассматриваются как показатель сниженного риска атеросклероза: чем ниже содержание в крови ЛВП и холестерина, входящего в их состав (ХС ЛВП), тем выше риск развития КБС. ЛВП обладают несколькими механизмами защиты от атеросклероза. В первую очередь, это участие их в обратном транспорте холестерина, когда частицы ЛВП захватывают ХС с мембран клеток, в том числе и артериальных, и транспортируют его в печень, где он превращается в желчные кислоты и выводится из организма. Эта способность ЛВП считается их основным физиологическим свойством. Кроме того, ЛВП препятствуют развитию атеросклероза благодаря своим антиоксидантным, антивоспалительным, антиагрегаторным и профибринолитическим свойствам. Низкий уровень ЛВП ассоциируется с «атерогенным» образом жизни, так как ХС ЛВП снижается при курении, ожирении, гиподинамии.
Среди практикующих врачей общепринятым стало мнение, что прогноз развития атеросклеротических заболеваний для пациента, у которого значительная доля ХС входит в состав ЛВП, отличается от прогноза для больного с таким же уровнем общего ХС, который, однако, распределен преимущественно в ЛНП, а доля ХС ЛВП низка.
В настоящее время появляется все больше информации о практических достижениях в области коррекции липидных нарушений. Это в значительной мере обусловлено созданием новых мощных гиполипидемических лекарственных препаратов, к разработке которых подталкивает понимание того, что современный крайне неблагоприятный образ жизни способствует повышению риска развития сердечно-сосудистых заболеваний (ССЗ), включая КБС. Независимо от уровня ХС увеличение массы тела способно изменять процессы метаболизма липопротеидов и приводить к потенциально атерогенным отклонениям в спектре липопротеидов. Иными словами, диагностика и коррекция ДЛП, которая основывается на понимании роли липопротеидов в атерогенезе и влияния образа жизни на их метаболизм, представляют собой намного более адекватный подход к профилактике атеросклероза, нежели лечение, нацеленное только на коррекцию уровня ХС.
Немаловажным в патогенезе атеросклероза является тот факт, что характер ДЛП оказывает мощное влияние на состояние сосудистого эндотелия: повышенное содержание ХС в ЛНП и ЛОНП вызывает нарушение ответа эндотелия на действие эндотелий-зависимых вазодилятаторов, тогда как ЛВП обладают противоположным действием. Более того, оказалось, что, если животным отменить питание, индуцирующее гиперхолестеринемию, функция эндотелия восстанавливается. Можно полагать, что и у людей гипохолестеринемическая диета будет сопровождаться коррекцией эндотелиальной дисфункции.
Каковы же механизмы, обусловливающие нарушение нормального функционирования эндотелия кровеносных сосудов при ДЛП? Для комбинированной ДЛП, то есть при увеличении концентрации как ЛНП, так и ЛОНП (общего ХС и ТГ), характерно накопление в крови мелких, плотных, модифицированных, чаще всего окисленных частиц ЛНП. Такие частицы вызывают дисфункцию эндотелия. Попадая в субэндотелиальное пространство, мелкие ЛНП подвергаются дальнейшему окислению, захватываются макрофагами и таким образом участвуют в образовании пенистых клеток, которые являются неотъемлемым компонентом атероматозной бляшки.
Химически модифицированные липопротеиды (окисленные, гликозилированные и др.) способны запускать аутоиммунный ответ. Это сопровождается формированием ЛНП-содержащих аутоиммунных комплексов, которые, в свою очередь, активируют макрофаги и повреждают эндотелиальные клетки. Кроме того, модифицированные ЛНП (и содержащие их иммунные комплексы) эффективно стимулируют выброс или секрецию моноцитами или образовавшимися из них макрофагами повышенного количества цитокинов, таких, как фактор некроза опухоли-альфа (TNF-α) и интерлейкин 1-бета (IL-1β). Патогенетический потенциал такой стимуляции в ускоренном атерогенезе огромен. Цитокины индуцируют адгезию лейкоцитов к эндотелиальным клеткам, способствуют синтезу и секреции эндотелием соединений, обладающих прокоагулянтными свойствами, а также факторов роста, способствующих пролиферации гладкомышечных клеток (ГМК).
Пролиферация ГМК считается одной из наиболее ярких характеристик развития атеросклеротического поражения. Было показано, что в условиях in vitro промежуточные продукты, образующиеся при синтезе ХС (изопреноиды), стимулируют рост и миграцию в интиму этих клеток. Поэтому лекарственные препараты, блокирующие синтез ХС на этапе образования мевалоната (ингибиторы ГМГ-КоА редуктазы), угнетают пролиферацию ГМК и таким образом могут независимо от действия на липопротеиды влиять на развитие атеросклероза и ИБС.
Модифицированные ЛНП оказывают хемотаксический эффект на моноциты, способствуя их прилипанию к эндотелию. Модифицированные ЛНП тормозят пролиферацию эндотелиальных клеток, которая представляет собой механизм восстановления поврежденного эндотелия. В противоположность этому ЛВП, наоборот, стимулируют пролиферацию эндотелия и способствуют нормализации его функций.
Имеются данные о том, что модифицированные ЛНП усиливают секрецию эндотелина-1, тормозят активность NO-синтазы и тем самым провоцируют спазмирование артерий. При повышенном уровне ХС ЛНП нарушается продукция простациклина — мощного вазодилятатора и ингибитора агрегации тромбоцитов; в то же время ЛВП усиливают его синтез и секрецию. Модифицированные ЛНП снижают активность фибринолиза, ингибируя секрецию эндотелиальными клетками тканевого активатора плазминогена (ТАП), стимулируя продукцию этими же клетками ингибитора ТАП (ИТАП-1) и усиливая таким образом тромбообразование.
Особенно атерогенной формой ЛНП является липопротеид (а) [ЛП (а)], состоящий из ЛНП и специфического апопротеина (а). Апо (а) по своей структуре в значительной мере подобен плазминогену. Предполагается, что ЛП (а), связываясь с рецепторами для плазминогена на поверхности эндотелия, конкурентно ингибирует превращение плазминогена в плазмин, что также способствует тромбообразованию.
Нарушением метаболизма липопротеидов можно объяснить ряд изменений в системе гемостаза, усугубляющих атеротромбоз. Процесс свертывания крови вызывается происходящей на клеточной поверхности активацией фактора VII, что имеет место при пищевой липидемии и усиливается при увеличении в плазме концентрации насыщенных жирных кислот. В результате активации фактора VII усиливается синтез фибриногена, индуцирующего агрегацию тромбоцитов и образование фибринового сгустка.
Таким образом, накопленные к настоящему времени фундаментальные знания о метаболизме липопротеидов служат основой как для проведения более дифференцированной диагностики атерогенных ДЛП, так и для разработки эффективных схем коррекции липидных нарушений, что позволяет достичь поставленных задач при лечении различных категорий пациентов, относящихся к группе высокого риска.
Принципиально новым подходом в коррекции ДЛП как одного из основных факторов риска КБС является оценка не только степени выраженности и типа ДЛП, но и суммарного (общего, тотального, абсолютного, глобального) риска КБС. Величина суммарного риска КБС определяется наличием и степенью выраженности всех имеющихся у конкретного человека факторов риска, что обусловлено многофакторной этиологией атеросклероза. В эпидемиологических проспективных исследованиях было показано, что частота возникновения острых эпизодов КБС (острый инфаркт миокарда смертельный или несмертельный и внезапная смерть) значительно выше при сочетании факторов риска, даже умеренно выраженных, чем при наличии одного изолированного фактора риска, даже очень высокого по уровню.
Исходя из этого, группа экспертов трех Европейских научных обществ, объединяющих специалистов в области сердечно-сосудистых заболеваний (по изучению гипертонии, атеросклероза и общества кардиологов), разработала методику коррекции факторов риска, прежде всего ГЛП и артериальной гипертонии, с использованием данных по оценке суммарного риска развития острых эпизодов (осложнений) КБС в ближайшие 10 лет.
Суммарный риск рассчитывается по прогностическим программам, составленным на основании данных проспективного наблюдения за заболеваемостью и смертностью в больших выборках населения, обследованных первично на наличие и уровень возможных факторов риска КБС. Суммарный риск рассчитывается либо по таблицам, опубликованным в зарубежной и отечественной литературе, так называемым специальным «счетчикам риска», выпускаемым рядом фармацевтических компаний, либо с помощью компьютерных программ, например подготовленной немецкими исследователями программы, созданной на основании эпидемиологического проспективного исследования программы PROCAM.
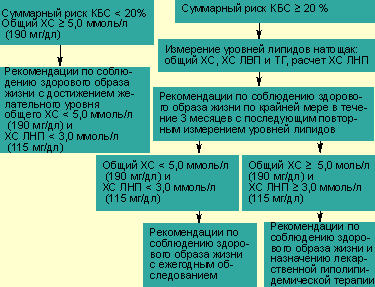
Схема показаний к лечению гиперхолестеринемии с учетом уровня общего холестерина и суммарного коронарного риска (риска КБС) Реклама |
Тактика коррекции ДЛП строится исходя из уровня липидов (в основном общего ХС и ХС ЛНП) и из значений суммарного риска КБС каждого пациента (см. схему). При суммарном риске менее 20% предпочтительна немедикаментозная коррекция ДЛП, то есть оздоровление образа жизни по трем направлениям: гиполипидемическая диета, отказ от курения, физическая активация. При суммарном риске более 20% наряду с методами коррекции образа жизни решается вопрос о медикаментозном лечении ДЛП.
В рекомендациях европейских специалистов основными факторами высокого риска КБС считаются наличие самой КБС, возраст и пол, курение, уровень систолического артериального давления и уровень ХС сыворотки крови. Нормальным предлагается считать уровень общего ХС<5.0 ммоль/л (190 мг/дл). Среди дополнительных факторов риска, повышающих риск КБС, указываются следующие:
- наличие данных, позволяющих предположить наличие семейной формы ДЛП;
- наличие сахарного диабета, при котором риск КБС у мужчин возрастает в два раза, а у женщин - более чем в два раза;
- положительный семейный анамнез по ССЗ;
- низкий уровень антиатерогенного ХС ЛВП: ниже 1 ммоль/л (39 мг/дл) у мужчин и ниже 1,1 ммоль/л (43 мг/дл) у женщин;
- повышенный уровень ТГ - более 2,0 ммоль/л (180 мг/дл).
В настоящее время используется несколько видов медикаментозных препаратов, эффективно снижающих уровень общего ХС, в основном за счет снижения ХС ЛНП, а также снижающих ТГ и повышающих ХС ЛВП:
- статины - ингибиторы фермента ГМГ-КоА-редуктазы, ключевого фермента синтеза ХС;
- фибраты - производные фиброевой кислоты, действующие через активацию регулятора синтеза ряда белков, вовлеченных в обмен липопротеидов;
- ионообменные смолы - секвестранты жирных кислот в кишечнике;
- никотиновая кислота и ее производные, влияющие на обмен жирных кислот и липопротеидлиполиз.
Поскольку по каждому классу препаратов в отечественной и зарубежной литературе имеется громадное количество публикаций, остановимся только на характеристике нового статина — розувастатина — и на данных, касающихся применения новой формы хорошо известного статина флувастатина — лескола XL 80 мг.
Розувастатин является новым синтетическим статином, который гидрофилен, метаболизирует с участием цитохрома Р450 ЗА4, как и большинство других статинов. Розувастатин имеет довольно длительное время полужизни в плазме — 20 часов, что свидетельствует о значительном времени ингибирования ГМГ-КоА-редуктазы, близком к таковому у аторвастатина.
Надо отметить, что в сравнительном исследовании, в ходе которого назначались аторвастатин в дозе 10 мг и розувастатин в дозах 5 мг и 10 мг, последний снижал ХС ЛНП в большей степени (на 40% и 43% соответственно), чем аторвастатин (35%). Кроме того, розувастатин более эффективно повышал ХС ЛВП (на 12-13%) по сравнению с аторвастатином (не более чем на 8%) [5]. Розувастатин в комбинации с ниацином (1-2 г) снижает уровень ТГ на 34-39%, повышает ХС ЛВП на 17-24%, снижает атерогенный Лп (а) на 18-20%.
Профиль безопасности розувастатина близок к другим статинам [6]. Большие плацебо-контролируемые исследования показали, что количество побочных явлений при применении розувастатина приближалось к таковому для плацебо. Клинически значимое повышение АЛТ, превышающее верхний предел нормы (ВПН) в 3 раза, было зарегистрировано у 0,5% пациентов. Миопатии с повышением креатинкиназы (КК) выше 10-кратного ВПН отмечались у 0,2% пациентов, которые получали максимальную дозу розувастатина — 80 мг.
Синтетический статин флувастин, хорошо известный с начала 90-х годов, в последние 2-3 года привлек внимание исследователей и врачей в связи с появлением новой замедленно высвобождающейся формы — лескола XL (в Российской Федерации лескол XL зарегистрирован как лескол ЭЛ). Одна таблетка лескола XL содержит 80 мг флувастатина, находящегося в гелевом матриксе (на гидрофильной целлюлозной матрице), что обеспечивает медленное 8-часовое высвобождение препарата из таблетки и позволяет повышать однократную дозу с 80 мг до 320 мг, избегая опасных пиковых подъемов концентрации препарата в плазме крови.
Преимущества использования обычного препарата лескола в дозах 20 мг и 40 мг в день с достижением снижения уровня ХС ЛНП на 20% и 26% были обусловлены наименьшей опасностью развития миопатий и рабдомиолиза по сравнению с другими статинами. Это связано с тем, что изоформа цитохрома Р450 2С9, через которую катаболизирует флувастатин, отличается от изоформы ЗА4, через которую катаболизируют другие статины, а также фибраты, никотиновая кислота, циклоспорины и многие другие препараты, что повышает риск побочных явлений.
Для флувастатина описан целый ряд плейотропных антиатерогенных эффектов: положительное влияние на тромбообразование и фибринолиз, на воспалительные и иммунологические процессы, антиоксидантные системы, пролиферацию гладкомышечных клеток и другие реакции в атеросклеротической бляшке [7-9].
Антиатерогенное действие лескола было продемонстрировано в ангиографическом исследовании LCAS [10]. В исследование были включены 429 больных с умеренной гиперхолестеринемией и документированным ангиографическим коронарным атеросклерозом. За 2,5 года лечения лесколом (40 мг) минимальный диаметр просвета сосуда на месте стеноза сократился на 0,028 мм, тогда как в группе плацебо отмечалось более радикальное сокращение — на 0,1 мм. При этом в первой группе достоверно увеличилась перфузия миокарда, регрессировало поражений на 76% больше, а пациентов с новыми поражениями было на 41% меньше, чем в группе плацебо.
Целесообразность повышения дозы флувастатина до 80 мг подтвердили данные исследования, в ходе которого флувастатин в этой дозе с успехом применялся в течение 4 лет после операции транслюминальной ангиопластики [11]. В этом исследовании (Lescol Intervention Prevention Study, LIPS), длившемся 4 года, приняли участие 1677 пациентов. Риск развития серьезных сердечно-сосудистых осложнений в группе, получавшей 80 мг лескола, оказался на 22% ниже, чем в группе плацебо, а в группе больных сахарным диабетом — на 47% ниже. Кривые выживаемости больных без осложнений стали расходиться уже через год после начала лечения. Указанные выше клинические эффекты наблюдались при снижении ХС ЛНП на 27%, ТГ на 14% и повышении ХС ЛВП на 22%. При приеме флувастатина в дозе 80 мг отмечалась хорошая переносимость препарата. Значимого повышения активности КК или признаков миопатии не наблюдалось.
На основании данных исследований FLARE [15], LIPS [11] флувастатин в дозе 80 мг можно считать достаточно эффективным средством профилактики атеросклероза у больных КБС как до, так и после транслюминальной ангиопластики.
Что касается медленно высвобождающейся формы лескола XL в дозе 80 мг, то недавний сравнительный анализ, проведенный на 1674 больных, участвующих в трех плацебо-контролируемых исследованиях, показал: по гипохолестеринемическому эффекту она близка к таковому у обычной формы флувастатина в дозе 80 мг и превосходит показатели, характерные для обычной формы флувастатина в дозе 40 мг. При лечении лесколом ХL 80 мг уровень ХС ЛВП увеличивался на 8,7-21%, уровень ТГ снижался на 31% (при исходно высоком ТГ — более 7,8 ммоль/л). Лечение лесколом XL привело к снижению ХС ЛПНП на 38% и отношения ХС ЛНП/ХС ЛВп на 38,1%, уровня апо В на 25,3%. Толерантность лескола XL была хорошей и не отличалась от таковой у флувастатина в дозе 40 мг. Таким образом, лескол XL показал хорошую толерантность и может быть признан эффективным при гиполипидемическом лечении [12].
В целях выяснения степени безопасности новой формы лескола XL в отношении миопатии и повышения активности фермента КК был проведен анализ нескольких исследований, в ходе которых эффект препарата сравнивался с действием обычной формы флувастатина в дозе 20 мг и 40 мг, а также плацебо. Исследования проводились на большом количестве пациентов — 8951 человек [13]. При продолжительности лечения 48 недель во всех группах отмечалось примерно одинаковое увеличение активности КК, превышающее в 5 раз верхнюю границу нормы (ВГН): для лескола XL оно составило 5 на 1720 человек, то есть 0,3%, в группе плацебо этот показатель составил 0,9%. Увеличения активности КК в 10 раз выше ВГН для лескола XL не наблюдалось, для обычного флувастатина в дозе 40 мг оно составило 0,3%, 20 мг — 0,2%, для плацебо — 0,2%. Тот факт, что осложнения в виде миопатии возникают у больных чрезвычайно редко, можно объяснить высокой степенью связывания флувастатина с белками и низкой концентрацией флувастатина в системном кровотоке при использовании формы с замедленным высвобождением.
Для выяснения безопасности, толерантности и фармакокинетики новой формы флувастатина медленного высвобождения в дозе 80, 160, 320 и 640 мг в день в течение 13 дней проводилось специальное плацебо-контролируемое исследование [14] на 40 пациентах с гиперхолестеринемией. Исследование показало безопасность и хорошую толерантность лескола XL в дозах 80, 160 и 320 мг. В задачи исследования не входило установление гиполипидемической активности лескола XL в используемых дозах, однако следует отметить, что уровень ХС ЛНП в зависимости от дозы снижался на 36-59%, а уровень ТГ — на 14-29%.
Таким образом, можно заключить, что семейство эффективных липиднормализующих и антиатеросклеротических препаратов — статинов — продолжает пополняться новыми препаратами, тогда как уже имеющиеся лекарственные средства совершенствуются и становятся более безопасными. Можно не сомневаться, что эти препараты найдут свое место в профилактике и лечении заболеваний, обусловленных атеросклерозом.
Литература
1. Перова Н. В. Суммарный риск ишемической болезни сердца и показания к лечению гиперхолестеринемии (Применение Европейских рекомендаций 1994 г. к российским условиям)// Кардиология. 1996. № 3. С. 47-53.
2. Робинс С. Дж. Коррекция липидных нарушений. Основные принципы и практическое осуществление терапевтических вмешательств. М.: Медицина, 2001.
3. Lipid metabolism disorders and coronary heart disease. Primary prevention, diagnosis and therapy guidelines for general practice. Assmann G. (ed). 2nd edition. MMV Medizin Verlag, 1993.
4. Prevention of coronary heart disease in clinical practice. Recommendations of the second joint task force of European and other Societies of coronary prevention// European Heart J. 1998. 19: 11434-11503.
5. Davidson M. N. Rosuvastatin: a highly efficacious statin for the treatment of dyslipidaemia Epert onin// Invest Drugs. 2002. 11 (1): 125-132.
6. Shepherd J., Hunninghake D. Harris Setal A review of the safety profile of rosuvastatin in an international phase II/ III clinical trial programme (abstract) Intern. Symp. On Drug Affecting Lipid Metabolism (Dalm). Nye (9 - 13 September 2001).
7. Corsini A. Fluvastatin: Effects beyond cholesterol lowering J. Cardiovasc// Pharmacol Therap. 2000. 5(3): 161-175.
8. Hussein O., Rosenblat M., Sehlezinger et al. Reduced platelet aggregation after fluvastatin therapy is associated with altered platelet lipid composition and drug binding to the platelets// Br. J. Clin. Pharmacology. 1997. 44: 77-83.
9. Leonhardt W., Rurktschiee T., Meissner D. et al. Effects of fluvastatin therapy on lipids, antioxidants, oxidations of LDL and trace metals// Eur. J. Clin Pharmacology. 1997. 53: 65-59.
10. Herd J. A., Ballantine C. M., Farmer J. A. et al. Effects of fluvastatin in coronary atherosclerosis in patients with mild to moderate cholesterol atheroscleosis Study (LCAS)// Am J. Cardiol. 1997. 80: 278-286.
11. Serruys P. W. J. C., Feyter P., Maccya C. et al Prevention study (LIPS) Investigabors. Fluvastatin for prevention of cardial events following successful first percutaneaus coronary intervention. A Randomized Controlled Trial// JAMA. 2002. 217 (24): 3215-3222.
12. Ballantyne C. M., Pazzucconi F., Pintox et al. Efficacy and tolerability of fluvastatin extended - release delivery system - pooled analysis// Clinical Therapeutics. 2001. 2312: 177-190.
13. Benghozi R., Bortilini M., Jia Y. et al. Frequency of creatin kinase elevation during treatment with fluvastatin// Am J. Cardiol. 2002. 89: 231-233.
14. Sabia M., Prasad P., Smith H. T. et al. Safety, to lerability, and pharmacokinetics of an extended - release formulation of fluvastatin administered once daily to patients with primary hypercholesterolemia// J. Cardiovasc. Pharmacol. 2001. 37: 502-511.
15. Serruys P. W., Foley D. P. et al. A randomized placebo-controlled trial of fluvastatin for prevention of restenosis after successful coronary balloon angioplasty. Final results of the fluvastatin angiographic restenosis (FLARE) trial// European Heart Journal. 1999. 20: 58-69.