Нестероидные противовоспалительные средства (НПВС) являются наиболее широко назначаемой группой лекарств во всем мире. Ежедневно свыше 30 млн. людей в мире принимают какой-либо НПВС, из них 40% — в возрасте старше 60 лет.
Рекомендательный перечень основных (жизненно необходимых) лекарственных средств ВОЗ (Essential Drug List. WHO, 1999) включает в себя только несколько средств, относящихся к классу неопиоидных анальгетиков, в том числе два НПВС (см.
таблицу).Отбор этих средств для перечня основных лекарственных средств объясняется не только их высокой терапевтической активностью, но и, что наиболее важно, гарантированной безопасностью, проверенной многолетним опытом работы многих врачей всего мира. В то же время эксперты ВОЗ подчеркивают, что приводимый перечень не является «застывшим» документом, он должен регулярно пересматриваться и адаптироваться к условиям конкретных стран; необходимо принимать во внимание квалификацию и опыт врачей, а также новые научные исследования.
Как известно, весь класс неопиоидных анальгетиков может быть условно разделен на две большие группы — кислотные и некислотные производные. И если во вторую, более узкую, входят такие средства, как ацетоминофен (парацетамол), метамизол (анальгин)*, обладающие только анальгетической и антипиретической активностью, то в первую — все так называемые нестероидные противовоспалительные средства, обладающие полным спектром фармакологической активности — анальгетическим, противовоспалительным и антипиретическим действием.
Вся группа НПВС также условно подразделяется на ряд основных «семей» (подклассов) в соответствии с активным веществом, производными которого они являются.
Эксперты разных стран едины во мнении, ��то различия в эффективности НПВС относительно невелики (Fries J. F., Williams C. A., Bloch D. A., 1991). Обзоры нескольких десятков клинических испытаний различных НПВС при остеоартрите и ревматоидном артрите не дают оснований ранжировать эти лекарства по степени их эффективности (Fries J., 1996). Хотя количество НПВС постоянно увеличивается, ни один из новых препаратов не может быть доказательно признан более эффективным, чем аспирин или ибупрофен. Частота побочных эффектов, возникающих при приеме этих лекарств, также примерно одинакова; возможно, исключением является ибупрофен в низких дозах (Brooks P. M., 1988). В то же время систематизация данных рандомизированных исследований (McQuay H., Moore A., 1998), с использованием критерия максимального полного купирования боли, который до некоторой степени позволяет объективизировать потенциальную значимость различных анальгетиков в обезболивании, дает основание говорить об определенной иерархии в противоболевой активности многих лекарственных средств.
Если эффективность лекарств примерно эквивалентна, то основанием для их выбора могла бы стать относительная безопасность. Однако, за несколькими исключениями, выбора практически нет. Прием НПВС является одной из самых типичных причин нежелательных реакций на фармакотерапию. В Великобритании НПВС составляют 5% всех назначаемых лекарств, однако на их долю приходится 25% всех побочных эффектов, о которых сообщается в Комитет по безопасности медикаментов. По официальным оценкам, в Великобритании 3-4 тыс. смертельных случаев ежегодно обусловлены побочными эффектами НПВС. В США использование НПВС ежегодно приводит к более 70 тыс. госпитализаций и 7 тыс. смертельных случаев.
Для НПВС типичны четыре основных типа побочных эффектов: гастроинтестинальные реакции, включая язву желудка; гиперчувствительность; почечная недостаточность после длительного применения; нарушение функций ЦНС, включая забывчивость, неспособность сосредоточиться, бессонницу, паранойю и депрессию. Реже наблюдается поражение печени, иногда тяжелое.
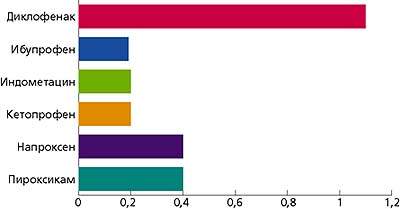
Рисунок 1. Данные о частоте нефротоксических побочных реакций при терапии НПВС (Current Problems in Pharmacovigilance, 1994) |
Число собщений, приходящихся на 100000 выписанных рецептов в год Реклама |
Все лекарственные средства в той или иной степени могут быть ассоциированы с нежелательными побочными реакциями. НПВС как класс лекарств характеризуются целым рядом нежелательных реакций, а различие в их выраженности крайне незначительны. Кроме того, эти проблемы потенциально важны для всех пациентов без исключения, независимо от длительности терапии и возраста.
Гастроинтестинальные реакции как проявление нежелательных реакций на прием НПВС являются наиболее частыми и общими для данного класса лечебных препаратов. Клинически эти проявления протекают наиболее тяжело и являются основным фактором риска смертельного исхода.
Прием НПВС оказывает токсическое действие по двум независимым механизмам — локальному (узконаправленному) и общему генерализованному (системному) действию.
Одна из наиболее обоснованных точек зрения на патогенез НПВС-обусловленных поражений гастроинтестинальной системы состоит в том, что эти специфические осложнения терапии обусловлены неселективным подавлением синтеза простагландинов**.
Приблизительно у 50% больных, страдающих НПВС-гастропатией (язвеннно-эрозивными поражениями слизистой желудка и двенадцатиперстной кишки, кровотечениями), заболевание может протекать практически без симптомов, а значит, выявляться с большим запозданием. Такие жизненно опасные состояния могут быть первым и единственным признаком патологических изменений желудочно-кишечного тракта (эта особенность НПВС-гастропатии особенно ярко проявляется у пожилых больных). Более того, достаточно часто нестероидные противовоспалительные средства благодаря особенностям антипростагландиновой активности могут «затушевывать» симптомы патологии желудочно-кишечного тракта, затрудняя тем самым постановку диагноза и лечение заболевания. В то же время у определенной части больных (около 30%) единственным симптомом гастропатии являются абдоминальные боли без патологических соматических изменений. Между язвами, образовавшимися в результате приема НПВС, и возникшими спонтанно, произвольно (язвенная болезнь), существует некоторая разница. Во-первых, язвы, появившиеся в результате приема НПВС, чаще всего протекают бессимптомно. Во-вторых, слизистая оболочка желудка «адаптируется» к длительному воздействию НПВС, так что после 2-8 недель приема лекарства острые поражения уменьшаются, а ряд экспериментов показал, что наиболее опасными могут считаться первые месяцы приема этих средств.
Считается, что риск возникновения гастроинтестинальных кровотечений достаточно высок как при целевом кратковременном, так и при длительном приеме НПВС. В то же время есть все основания полагать, что именно длительностью приема в наибольшей степени обусловлена основная опасность даже безрецептурных НПВС. Длительное ретроспективное исследование (Kurata J. H., Abbey D. E., 1984), проведенное у 4524 больных, показало, что ежедневное использование аспирина в дозе 1000 мг (МДД — 6000 мг) в целях профилактики инфаркта миокарда на протяжении 4 лет повышает риск появления неспецифического язвенного поражения в 10,7 раза по сравнению с контрольной группой (не принимавших аспирин). При этом надо учитывать, что и минимальные дозы салицилатов могут быть достаточно опасны. Исследования (Naschitz J., 1989) наглядно продемонстрировали, что даже такая минимальная доза аспирина, как 75-250 мг, может быть главной причиной возникновения кровотечений в верхних отделах гастроинтестинального тракта у 8,2% пациентов. В то же время одно из проспективных исследований (Lanza F., 1984) показало, что кратковременное трехдневное регулярное применение наиболее безопасного из НПВС препарата — ибупрофена — в суточной дозе 1600 мг (МДД — 2400 мг) не способно вызвать морфологически достоверных изменений слизистой желудка.
Реакции гиперчувствительности.
Рисунок 2. Данные о частоте гепатотоксических побочных реакций при терапии НПВС (Current Problems in Pharmacovigilance, 1994) |
Число собщений, приходящихся на 100000 выписанных рецептов в год |
Нарушение функции почек. Считается, что побочные реакции со стороны почек могут быть обусловлены системным неселективным подавлением синтеза простагландинов, влияющих на регуляцию клубочковой фильтрации, поддержание водно-электролитного баланса. Эти реакции, как правило, проявляются у больных, имеющих в анамнезе какие-либо почечные заболевания. В таких случаях основными симптомами побочных реакций могут стать острая почечная недостаточность, задержка жидкости, гиперкалиемия.
Кроме того, надо учитывать и возможность перекрестных реакций при назначении НПВС на фоне приема мочегонных препаратов, особенно у пожилых больных. Большинство НПВС тормозят действие и повышают нефротоксичность «петлевых» диуретиков, снижают гипотензивное действие бензотиазидов (Johnson A.G., Seideman P., Day R.D., 1993), что также значительно увеличивает риск появления нежелательных реакций.
Нарушение функции печени. Риск развития лекарственного гепатита при приеме НПВС сравнительно невелик. Описаны эксклюзивные случаи острых гепатотоксических реакций с развитием летального исхода (Masana P. et al., 1986). Все они связаны со значительными передозировками препарата и неоправданной длительностью лечения. В то же время в 1-4% случаев может наблюдаться бессимптомное умеренное повышение уровня печеночных ферментов (Насонов Е. Л., Лебедева О. В., 1991).
Нарушение функции центральной нервной системы. Реакции нейротоксичности, проявляющиеся головными болями, некоторой дезориентацией, спутанностью сознания, могут наблюдаться при приеме всех НПВС, однако наиболее часто они возникают, когда речь идет о лекарственных средствах, легко минующих гематоэнцефалический барьер (Goodwin J.S., Regan. M.,1982). Все эти реакции наиболее заметны у пожилых пациентов, что обусловлено их возрастными и физиологическими особенностями. Кроме того, именно эта категория пациентов в связи с нарушением внимания и памяти находится в группе риска по случайной передозировке (так называемой «аспириновой интоксикации»), которую легко оставить без внимания.
Обобщенные данные по безопасности основных НПВС. Так как до 1997 года исследований относительной переносимости аспирина, ибупрофена и парацетамола (наиболее широко используемых в повседневной практике для лечения слабой/умеренной острой боли у взрослых) не проводилось, эта проблема признана достаточно актуальной для общественного здравоохранения. Исходя из этого в 1997-1999 годах было проведено глобальное рандомизированное мультицентровое исследование, ориентированное на получение достоверных данных по объективному сравнению переносимости аспирина, ибупрофена и парацетамола в стандартных рекомендуемых дозах и при эпизодическом приеме по поводу острой боли различной этиологии (The PAIN Study: Paracetamol, Aspirin and Ibuprofen New Tolerability Study // Clin. Drug. Invest, 1999, vol. 18, №2, р. 88-98; Moore N., Van Ganse E., et al. A comparison of the tolerability of Ibuprofen, Acetominophen and Aspirin for short-term analgesia // Proceedings of the 9th World Congress on Pain/Eds. M. Devor, M. C. Rowbotham, Z. Wiesenfeld-Hallin. Seatle: IASP Press, 2000, p. 809-817).
Результаты исследования показали, что все основные характеристики переносимости ибупрофена равнозначны показателям переносимости парацетамола и выше показателей переносимости аспирина. В связи с этим, возможно, следует пересмотреть приоритеты, касающиеся применения анальгетиков первой линии для кратковременного лечения состояний, сопровождающихся болевым синдромом, в общей практике. В первую очередь рекомендуется назначать ибупрофен ввиду худшей переносимости аспирина и потенциальной опасности передозировки парацетамола.
И последнее, на чем стоит остановиться: большинство более новых лекарств стоят значительно дороже, чем появившиеся достаточно давно. Так, известно, что использование простого воспроизведенного анальгетика, такого как ибупрофен, обходится в 2–8 раз дешевле, чем применение нового, «современного» НПВС. Если НПВС назначается вместе с мизопростолом для снижения риска язвенного поражения желудка и кишечника, то стоимость лечения оказывается еще выше. Это лишний раз доказывает, что использовать давно известные НПВС, такие как аспирин и ибупрофен, гораздо выгоднее.
* Препарат как в чистом виде, так и в составе комбинированных средств выведен из обращения в большинстве стран мира по причине высокой токсичности. Исключен из списка жизненно важных и основных лекарственных средств с 2000 г.
** Простагландины играют важную физиологическую роль в защите слизистой оболочки. Такое защитное действие простагландинов включает в себя ряд механизмов:
1) увеличение секреции слизи и щелочи;
2) сохранение целостности эндотелиальных клеток внутри микрососудов слизистой оболочки, способствующее поддержанию кровотока в слизистой;
3) сохранение целостности гранулоцитов и, таким образом, структурной целостности слизистой оболочки.
Парацетамол | Таблетки, 100-500 мг |
Ацетилсалициловая кислота | Таблетки, 100-500 мг |
Ибупрофен (пример препаратов группы дериватов арилпропионовой кислоты) | Таблетки, 200 мг, 400 мг |