Чесотка — самое распространенное паразитарное заболевание кожи, известное с глубокой древности в Китае, Вавилоне, Египте. В древнем Риме чесотку называли «скабиес». На роль чесоточных клещей в возникновении чесотки указывали арабский врач Авензор (XII век), итальянцы Бономо и Честони (1683), француз Гале (1812). Чесоточных клещей из кожи человека впервые извлек в 1834 году Ринуччи во Франции. Неоценимый вклад в учение о чесотке внес немецкий дерматолог Фердинанд фон Гебра.
Интенсивный показатель заболеваемости чесоткой в России в последние годы составляет в среднем 334 случая на 100 000 населения. Иными словами, в 2005–2006 годах в стране было зарегистрировано около 70 тыс. больных чесоткой [1]. В то же время в аптечной сети России населением приобретено противочесоточных препаратов (Спрегаль, Медифокс, мазь бензилбензоата) для лечения более 750 тыс. случаев чесотки. Это в 10 раз больше, чем необходимо для лечения официально зарегистрированных больных. При этом не учитывалось использование серной мази и эмульсии бензилбензоата, которые достаточно широко используются в медицинской практике. Можно полагать, что истинный уровень заболеваемости в 13–15 раз выше официально регистрируемого. Такую ситуацию можно объяснить недоучетом чесотки при обращении больных к специалистам лечебно-профилактических учреждений (терапевты, педиатры, гинекологи и др.), к частнопрактикующим врачам, в коммерческие клиники. Нежелание в ряде случаев проводить противоэпидемические мероприятия в очагах чесотки толкает врачей на ухищрения. Ставится диагноз «аллергический дерматит», а лечение проводится противочесоточными препаратами. Нельзя сбрасывать со счета и самолечение части больных.
Увеличение регистрации чесотки наблюдается во время войн, стихийных бедствий, социальных потрясений, что обусловлено миграцией населения, экономическим спадом, ухудшением социально-бытовых условий. Аналогичная ситуация сложилась и в настоящее время. Локальные войны в различных регионах России, странах СНГ, перемещение населения по политическим и иным соображениям поставили на повестку дня проблему беженцев, вынужденных переселенцев, детской беспризорности, увеличения числа лиц без определенного места жительства и занятости, уголовного контингента, проституток, наркоманов.
Возбудителем чесотки является чесоточный клещ Sarcoptes scabiei (L.). Заболевание, вызываемое им у человека, в медицине называют чесоткой — scabies — по видовому названию возбудителя, у животных — саркоптозом — по родовому названию возбудителя. По аналогии заболевания, возникающие у человека в результате нападения чесоточных клещей от животных, называются псевдосаркоптозом. Представители рода Sarcoptes известны как паразиты более 40 видов животных-хозяев, принадлежащих к 17 семействам из 7 отрядов млекопитающих. По типу паразитизма чесоточные клещи — постоянные паразиты, большую часть жизни проводящие в коже хозяина и лишь в короткий период расселения ведущие эктопаразитический образ жизни на поверхности кожи.
Заражение чесоткой происходит преимущественно при тесном телесном контакте, обычно при совместном пребывании в постели. Инвазионными стадиями являются самки и личинки. Последние, благодаря многочисленности, малым размерам и большой подвижности наиболее агрессивны. Питаются чесоточные клещи чешуйками рогового слоя эпидермиса. Процесс внедрения самок занимает от 15 минут до часа. Распределение ходов по кожному покрову определяется строением кожи, гигротермическим режимом, скоростью регенерации рогового слоя, характером оволосения. Ходы локализуются на кистях, запястьях, стопах и локтях, где толщина рогового слоя наибольшая — 3/4–5/6 эпидермиса. Участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру — на 2–5 °С ниже, чем остальная кожа. Ходы приурочены к местам, где волосяной покров отсутствует или минимален.
Применение метода дерматоскопии позволило выяснить еще одну причину излюбленной локализации чесоточных ходов на определенных участках кожного покрова [4]. Самки, прокладывая чесоточный ход, углубляются в эпидермис, а ход наполнен жидкостью — секретом потовых желез, где создаются благоприятные условия для жизнедеятельности самок и воспроизведения потомства. Сухие ходы являются местом обитания самок, утративших фертильность, завершивших свою жизнедеятельность, но оставшихся в ходе до момента его отторжения в процессе регенерации эпидермиса. Сопоставление индексов встречаемости и обилия чесоточных ходов и плотности потовых желез на теле человека [5] позволило выявить зависимость между этими показателями. Чесоточные ходы преобладают на ладонной поверхности кистей, запястьях, половых органах мужчин и подошвенной поверхности стоп, где плотность потовых желез достаточно высока и колеблется от 420 до 680 на см2. Второе место занимают участки кожного покрова с плотностью потовых желез более 100 на см2. Это ягодицы и аксилярная область. На участках кожного покрова с плотностью потовых желез то 80 до 100 см2 чесоточные ходы единичные и встречаются редко, а при менее 80 на см2 — не обнаружены. О роли пота, выделяемого экриновыми и апокриновыми потовыми железами, в поддержании жизнеспособности клещей, свидетельствуют экспериментальные данные [4]. Продолжительность жизни самок, погруженных в физиологический раствор, составляла в среднем 7 ± 0,9 суток. При отсутствии питания, но сохранении осмотических взаимоотношений между возбудителем и окружающей средой, самки выживали достаточно долго. Чесотка, протекающая на фоне дерматозов, сопровождающихся выраженной сухостью кожного покрова, характеризуется единичными чесоточными ходами. Это наблюдается при атопическом дерматите, вульгарном ихтиозе, у лиц пожилого возраста. Наоборот, при дерматозах с гиперфункцией потовых желез чесоточные ходы множественные. Эти типично для гипергидроза, дисгидротической экземы и эпидермофитии стоп. При комнатной температуре и влажности воздуха не менее 60% самки сохраняют подвижность 1–6 суток. При 100% влажности самки в среднем выживают до трех суток, личинки до двух.
Эпидемиология чесотки обусловлена облигатно антропонозным характером заболевания, постоянным типом паразитизма возбудителя и резким преобладанием прямого пути передачи инвазии. Очаг при чесотке определяется как группа людей, в которой имеется больной — источник заражения и условия для передачи возбудителя. Очаг с одним больным обозначается как потенциальный, с двумя и более — иррадиирующий (действующий). Семейный очаг является ведущим в эпидемиологии чесотки. В иррадиации очага решающую роль играет контакт в постели в ночное время в период максимальной активности возбудителя (прямой путь передачи инфекции). Непрямой путь заражения (через предметы обихода, постельные принадлежности и т. п.) реализуется при высоком паразитарном индексе, определяемом числом чесоточных ходов у одного больного или суммарно в очаге (на всех больных). Организованные коллективы подразделяются на две группы: инвазионноконтактные и неинвазионноконтактные. К первой группе относятся спальни в интернатах, детских домах, общежитиях, палаты в стационарах и т. п. Заболеваемость в таких коллективах в два раза ниже, чем в семьях. Неинвазионноконтактные коллективы — группа людей, объединяющихся только в дневное время (группы в детских дошкольных учреждениях, учебных заведения, классы, рабочие коллективы и т. п.). Эпидемиологической значимости такие коллективы не имеют. Псевдоиррадиацией обозначаются случаи наличия двух и более больных в одном очаге, заражение которых произошло независимо друг от друга вне коллектива, например, при выезде на каникулы, в командировки, туристические поездки или при наличии общего полового партнера вне данного очага. Внеочаговые случаи заражения чесоткой в банях, поездах, гостиницах редки и реализуются непрямым путем при последовательном контакте потока людей с предметами (постельные принадлежности, предметы туалета), на которых может некоторое время сохраняться возбудитель. Такой вариант непрямого пути заражения чесоткой обозначается как транзиторная инвазия.
Инкубационный период при заражении самками практически отсутствует, т. к. внедрившаяся самка обычно сразу начинает прогрызать ход и откладывать яйца. При заражении личинками можно говорить об инкубационном периоде, который соответствует времени метаморфоза клещей (около двух недель). Зуд — характерный субъективный симптом чесотки. Он является регулятором численности популяции клещей и обусловлен сенсибилизацией организма к возбудителю. Сенсибилизация наступает в течение 1,5–2 месяцев. Аллергенами для человека являются продукты жизнедеятельности клеща (фекалии, оральный секрет, секрет желез яйцевода). При первичном заражении зуд появляется через месяц, а при реинфекции — через 24 часа. Усиление зуда вечером и ночью связано с суточным ритмом активности возбудителя.
Клиника чесотки обусловлена деятельностью клеща, аллергической реакцией организма на возбудителя и пиогенной флорой. Кожа человека по-разному реагирует на прокладывание ходов — от отсутствия реакции (интактные ходы) до возникновения везикул, пузырей, пустул и др. (реактивные ходы). Для оптимизации диагностики заболевания предложена классификация клинических вариантов чесоточных ходов [6]. Выделены три группы ходов, включающие до 15 разновидностей. Первую группу представляют исходный (интактный) тип хода и варианты, образование которых связано со способностью кожи реагировать возникновением тех или иных первичных морфологических элементов (везикулы, папулы, пузыри) на внедрение самки клеща и ее жизнедеятельность в процессе прокладывания хода. Содержимое таких ходов представлено полным набором паразитарных элементов. Вторую группу составляют ходы, образующиеся из клинических вариантов ходов первой группы при превращении первичных морфологических элементов во вторичные. Третья группа ходов обусловлена присоединением вторичной инфекции к экссудату полостных элементов ходов первой группы.
На кистях ходы выявляются практически у всех больных (96%), при среднем количестве 10,5. Недаром кисти называют «зеркалом» чесотки. Ходов меньше на запястьях, половых органах мужчин, стопах. Миграция самок на стопы типична для лиц, контактирующих с веществами, обладающими акарицидным эффектом. Скабиозная лимфоплазия (сильно зудящие лентикулярные папулы) чаще локализуется на туловище (ягодицы, живот, аксилярная область) и половых органах мужчин. Она типична для распространенной чесотки, наблюдается у половины больных и длительно персистирует после полноценной терапии. Ходы забиты паразитарными элементами и экскрементами. Соскоб хода ускоряет разрешение. При реинвазии она рецидивирует на старых местах.
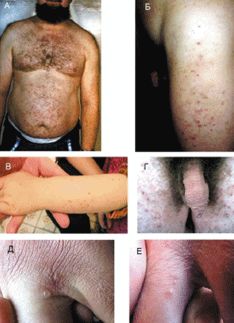
Клинические проявления неосложненной чесотки характеризуются также появлением папул, везикул, расчесов и кровянистых корочек. Клещи обнаруживаются в 1/3 папул и везикул. Остальные возникают как результат аллергической реакции на клеща и продукты его жизнедеятельности. Для папул с клещами характерно фолликулярное расположение и небольшие размеры (до 2 мм) (рис. 2, а, б, в, г). Они чаще локализуются на передне-боковой поверхности туловища, бедер и на ягодицах. Везикулы при чесотке небольших размеров (до 3 мм), без признаков воспаления, располагаются изолированно, преимущественно вблизи ходов (рис. 2, д, е).
Для чесотки типичны некоторые симптомы. Симптом Арди характеризуется наличием пустул и гнойных корочек на локтях и в их окружности (рис. 3, а), симптом Горчакова — там же кровянистых корочек (рис. 3, б). Для симптома Михаэлиса типичны кровянистые корочки и импетигинозные высыпания в межъягодичной складке с переходом на крестец (рис. 3, в). Симптом Сезари — пальпаторное обнаружение чесоточного хода.
Выделяют несколько клинических разновидностей чесотки (рис. 4). Типичная чесотка преобладает и развивается при заражении оплодотворенными самками. У больных имеются все описанные выше манифестации. Чесотка без ходов встречается реже. Она чаще выявляется при обследовании лиц, бывших в контакте с больными чесоткой. Причиной возникновения является заражение личинками, для превращения которых во взрослых самок, способных прокладывать ходы и откладывать яйца, необходимо две недели. Клинически характеризуется отсутствием ходов, единичными фолликулярными папулами на туловище и невоспалительными везикулами на кистях. Чесотка «чистоплотных» или «инкогнито» выявляется у лиц, часто моющихся в вечернее время, что способствует механическому удалению значительной части популяции чесоточного клеща. Клиника заболевания соответствуют типичной чесотке при минимальной выраженности проявлений. Чесоточные ходы единичные, всегда беловатого цвета.
Норвежская (корковая, крустозная) чесотка — редкая разновидность. Наблюдается у больных с различной сопутствующей патологией, при которой устраняется зуд, являющийся защитной реакцией организма размножение чесоточных клещей. Она впервые описана в 1847 году Даниэльсоном и Беком у больных лепрой. Возникает на фоне иммунодефицитов и иммуносупрессивных состояний, при длительном приеме гормональных и цитостатических препаратов, нарушении периферической чувствительности (проказа, сирингомиелия, параличи, спинная сухотка), конституциональных аномалиях ороговения, у больных с сенильной деменцией, болезнью Дауна, слабоумием, у ВИЧ-инфицированных пациентов, гомосексуалистов. Основными симптомами заболевания являются массивные грязно-желтые или буро-черные корки толщиной от нескольких миллиметров до 2–3 см, ограничивающие движения и делающие их болезненными. Между слоями корок и под ними обнаруживается огромное количество чесоточных клещей. На кистях и стопах — бесчисленное количество чесоточных ходов. Возможно развитие эритродермии. Норвежская чесотка очень контагиозна, вокруг пациента нередко возникают локальные эпидемии.
Осложнения маскируют истинную клиническую картину чесотки, приводя к диагностическим ошибкам. Чесотка часто осложняется пиодермией и дерматитом, реже — микробной экземой и крапивницей. Преобладают стафилококковое импетиго, остиофолликулиты и глубокие фолликулиты, реже возникают фурункулы и вульгарные эктимы. Импетиго преобладает на кистях, запястьях и стопах, остиофолликулиты — на животе, груди, бедрах, ягодицах, эктимы — на голенях и ягодицах. Микробная экзема чаще приурочена к местам локализации скабиозной лимфоплазии кожи.
Псевдосаркоптоз — заболевание, возникающее у человека при заражении чесоточными клещами от животных (собаки, свиньи, скот, лошади, кролики, волки и др.). Инкубационный период короткий (несколько часов), чесоточные ходы отсутствуют. Клещи не размножаются на несвойственном хозяине, а лишь частично внедряются в кожу, вызывая сильный зуд. Высыпания локализуются на открытых участках кожного покрова и представлены уртикарными папулами, папуло-везикулами, волдырями, кровянистыми корочками и расчесами. От человека к человеку заболевание не передается. Устранение источника заражения приводит к самоизлечению.
Особенностями течения чесотки у детей является распространенность процесса с поражением лица и волосистой части головы. Преобладают реактивные варианты чесоточных ходов. Они нередко выявляются на стопах. Часто встречается скабиозная лимфоплазия кожи, нередки осложнения. В процесс, особенно у грудных детей, могут вовлекаться ногтевые пластинки. У лиц пожилого возраста чесоточных ходов мало и они практически всегда интактны. Преобладают расчесы и кровянистые корочки.
Диагностика
Существует несколько методов лабораторной диагностики чесотки: извлечение клеща иглой, тонких срезов эпидермиса, соскоба патологического материала скальпелем или острой глазной ложечкой с использованием щелочи или молочной кислоты. Первый и последний методы общеприняты в нашей стране. Успех лабораторной диагностики зависит от умения лаборанта обнаружить чесоточные ходы. В этих случаях рекомендуется применять смазывание подозрительного элемента 5% спиртовым раствором йода, анилиновыми красителями, тушью или чернилами. Красящее вещество проникает через отверстия в крыше хода, они прокрашиваются и хорошо визуализируются. Остатки красящих веществ удаляются с кожи тампоном, смоченным спиртом.
Для совершенствования визуальной диагностики чесоточных ходов предложен метод витропрессии с использованием минерального масла. Метод витропрессии основан на визуализации поверхностных кожных гранулем (туберкулезная волчанка, саркоидоз) за счет обескровливания капиллярного русла при надавливании предметным стеклом. Паразитарные элементы (самка, яйца, личинки, экскременты), по сути дела, являются инородными включениями в эпидермисе. Просветляющий эффект значительно усиливается при предварительном нанесении минерального масла на предполагаемый чесоточный ход перед витропрессией. Использование минерального масла при соскобе хода, кроме того, предотвращает рассыпание чешуек эпидермиса, на которых фиксированы яйца, яйцевые оболочки и фекалии.
Для извлечения клеща иглой используют стерильные одноразовые инъекционные иглы. Вскрывают слепой конец хода на месте буроватого точечного возвышения, соответствующего локализации самки. Острие иглы продвигают по направлению хода. Извлекают самку клеща наружу, которая своими присосками прикрепляется к игле, помещают на предметное стекло в каплю 40% молочной кислоты и микроскопируют.
Метод соскобов позволяет обнаружить содержимое чесоточного хода (самку, яйца, яйцевые оболочки, личинок), нимф, линечные шкурки клещей, экскременты. Метод соскоба с использованием молочной кислоты является основным в нашей стране. Стеклянной палочкой каплю 40% молочной кислоты наносят на чесоточный ход, папулу, везикулу или корочку. Через 5 минут разрыхленный эпидермис соскабливается острой глазной ложечкой (или скальпелем) до появления крови. Полученный материал переносят на предметное стекло в каплю той же молочной кислоты, накрывают покровным стеклом и микроскопируют. Результат лабораторной диагностики считается положительным, если в препарате обнаруживаются самка, самец, личинка, нимфы, яйца, опустевшие яйцевые оболочки, линечные шкурки. Наличие фекалий свидетельствует о необходимости дополнительного исследования.
Опыт многолетней работы с больными чесоткой свидетельствует, что клинический диагноз практически всегда подтверждается лабораторно, если исследование выполняет хорошо подготовленный врач.
Лечение
Лечение чесотки направлено на уничтожение возбудителя с помощью акарицидных препаратов. Арсенал их значителен. В нашей стране используют серную мазь, гипосульфит натрия с соляной кислотой (метод профессора М. П. Демьяновича), бензилбензоат, Медифокс, Спрегаль. Назначая лечение больному чесоткой, врач должен помнить ряд общих принципов терапии:
- Лечение больных, выявленных в одном очаге, должно проводиться одновременно во избежание реинвазии.
- Втирание противочесоточных препаратов у детей до трех лет проводится во весь кожный покров, у остальных больных исключение составляют лицо и волосистая часть головы.
- Втирание любого препарата осуществляется руками, а не салфеткой, что обусловлено преобладанием чесоточных ходов на кистях.
- Лечение необходимо проводить в вечернее время, что связано с ночной активностью возбудителя.
- Лечение осложнений проводится одновременно с лечением чесотки. Лечение осложненной чесотки лучше проводить мазью бензилбензоата или Спрегалем.
- Всем здоровым лицам в семейных очагах и инвазионноконтактных организованных коллективах, а также при половых контактах вне очага необходимо обязательно провести однократную профилактическую обработку для устранения возможности «пинг-понговой» инфекции.
- Для лечения беременных следует использовать Спрегаль.
- Мытье больного рекомендуется проводить перед началом и по окончании курса лечения. При необходимости препарат можно смывать каждое утро. Его экспозиция на коже должна быть не менее 12 часов.
- Смена нательного и постельного белья проводится по окончании курса терапии.
- Длительно персистирующая скабиозная лимфоплазия, как результат иммуноаллергической реакции организма, не требует дополнительной специфической терапии.
Метод профессора М. П. Демьяновича основан на акарицидном действии сернистого ангидрида, выделяющегося при взаимодействии гипосульфита натрия с соляной кислотой. Используется редко.
Бензилбензоат применяется у нас в стране в виде водно-мыльной суспензии и мази, за рубежом — мыльно-спиртовых растворов (Ascabiol и Benzoseptol), масляных взвесей (Novoscabiol), водных растворов с добавлением ДДТ и анестезина (Nbin). Экспериментально доказано, что после однократной обработки бензилбензоатом гибнут все активные стадии — самки, самцы, личинки, нимфы, а также яйца с эмбрионами. Устойчивыми к препарату являются сформированные личинки в яйцевых оболочках. С учетом максимального срока пребывания сформированных личинок в яйце (58 часов) предложена этиологически обоснованная схема лечения чесотки бензилбензоатом. Водно-мыльную суспензию или мазь бензилбензоата (10% для детей и 20% для взрослых) втирают руками один раз в день на ночь в 1 и 4 дни курса. Для лечения сопутствующих чесотке осложнений используют 2 и 3 дни курса. Смену нательного и постельного белья проводят на 5 день.
Медифокс представляет собой 5% концентрат синтетического пиретроида перметрина в спирте и касторовом масле. Втирание Медифокса, как и бензилбензоата, проводят 1 раз в день на ночь в 1 и 4 дни курса.
Спрегаль — один из современных скабицидов на основе эсдепалетрина — нейротоксического яда для насекомых. Препарат включает и пиперонила бутоксид, не дающий возможности развиться резистентности к препарату. Применяется для лечения беременных и грудных детей. Спрегалем опрыскивают на ночь всю поверхность тела, кроме лица и волосистой части головы, с расстояния 20–30 см от поверхности кожи. Тщательно втирают в кисти, запястья и стопы. При локализации высыпаний на лице их обрабатывают ватным тампоном, смоченным препаратом. При лечении детей салфеткой закрываются рот и нос. Спустя 12 часов необходимо вымыться с мылом. При распространенной и осложненной чесотке желательно провести вторую обработку на 4 день.
Для изучения приоритетности использования дерматовенерологами различных скабицидов проведено их анонимное анкетирование. Более трети врачей (37%) предпочитают препараты на основе бензилбензоата. При этом мазью пользуются в 1,7 раза чаще, чем эмульсией. Как достоинства отмечены доступность (отечественный препарат, всегда имеющийся в наличии), слабый запах и гигиеничность (не пачкает белье). Недостатки — редкие аллергические реакции, запрещение применять беременным, жжение при нанесении на кожу, неудобство применения при расфасовке в узкогорлые банки, существенный рост стоимости (особенно эмульсии). Второе место по частоте использования занимает средство в аэрозольной упаковке Спрегаль. Как достоинства отмечены удобная лекарственная форма (аэрозоль), однократная обработка при нераспространенной чесотке, хорошая переносимость больными в жару, отсутствие аллергических реакций, гигиеничность (без запаха, не пачкает белье), возможность применения беременным, грудным детям и при осложненной чесотке, не развивается резистентность за счет пиперонила бутоксида. Относительно высокая цена компенсируется экономичностью использования в очагах чесотки — одной упаковки достаточно для обработки до трех человек. Около четверти врачей предпочитают Медифокс. Как достоинства отмечают невысокую стоимость, гигиеничность, хорошую переносимость больными в жару. Серьезным недостатком является препаративная форма. Готовить раствор терапевтической концентрации (0,4%), разводя концентрат эмульсии водой, необходимо непосредственно перед употреблением. Некоторые больные делают это неправильно, занижая или завышая концентрацию. Срок хранения приготовленной эмульсии не более 8 часов. Средство не разрешено для лечения грудных детей и беременных женщин. Появилось множество публикаций о развитии резистентности возбудителя чесотки к периметрину.
Лечение постскабиозной лимфоплазии длительно. После полноценной терапии любым противочесоточным препаратом клещи в соскобах эпидермиса с поверхности лентикулярных папул отсутствуют. Папулы, подвергшиеся соскобу, разрешаются быстрее, т. к. механически удален аллерген. Для лечения скабиозной лимфоплазии используют антигистаминные препараты, Пресоцил, индометацин. Показаны кортикостероидные мази под окклюзионную повязку, фоно- или фотофорез с ними, диатермокоагуляция, лазеротерапия.
Постскабиозный зуд, сохраняющийся после полноценной терапии, является результатом сенсибилизации организма к продуктам жизнедеятельности живого клеща, в частности самок. Источником аллергенов в данном случае являются неоплодотворенные самки чесоточного клеща, не делающие отверстия в крыше ходов, что ограничивает доступ скабицида к возбудителю. При сохранении постскабиозного зуда в течение недели (время, необходимое для отшелушивания рогового слоя эпидермиса с возбудителем) на фоне лечения антигистаминными препаратами и топическими стероидами показана повторная обработка. Препаратами выбора являются скабициды с нейротоксическим действием. Опыт работы свидетельствует, что оптимальным препаратом в этом случае является Спрегаль, даже в том случае, если он применялся первоначально. Обязательным условием является предшествующее мытье пациента, особенно кистей и стоп, с использованием мыла. Необходимость повторной обработки обусловлена не резистентностью к препарату, а жизнедеятельностью молодых неоплодотворенных самок.
Профилактика чесотки строится на активном выявлении больных. При профилактических осмотрах различных групп населения (декретированные контингенты, детские коллективы, лица призывного и приписного возраста, школьники в начале учебного года, абитуриенты и т. п.) осмотру на чесотку подлежат больные, обратившиеся в поликлиники, амбулатории, медсанчасти, госпитализированные в лечебно-профилактические учреждения любого профиля и т. п. Вторым звеном является установление очагов чесотки и работа по их ликвидации. Необходимо выявить источник заражения и контактных лиц. Обращается серьезное внимание на половых партнеров как в семье, так и вне семьи. Определяются группы людей, подлежащих обязательному профилактическому лечению. Это все члены семей и лица, живущие с больным в одном помещении. Члены организованных коллективов осматриваются медицинскими работниками на местах. При обнаружении чесотки у школьников и детей, посещающих детские ясли, сады, они отстраняются от посещения детского учреждения на время проведения полноценного лечения. Скабиозная лимфоплазия кожи после качественной терапии не является противопоказанием допуска детей в организованные коллективы, т. к. пациент утрачивает инвазионность для окружающих. Вопрос о профилактическом лечении лиц, бывших в контакте с больным чесоткой в организованном коллективе, решается индивидуально с учетом эпидемиологической обстановки. К нему привлекаются те лица, которые имели тесный телесный контакт, а также целые группы, классы, где зарегистрировано несколько случаев заболевания чесоткой, и если в процессе наблюдения за очагом выявляются новые больные. Все случаи чесотки регистрируются, а за больными осуществляется диспансерное наблюдение. Критериями излеченности чесотки являются устранение зуда и исчезновение клинических проявлений заболевания. При полноценном лечении больных и профилактической обработке контактных лиц срок наблюдения за последними составляет две недели. Сроки наблюдения за больными индивидуальны. Наблюдение за семейными очагами и организованными коллективами при условии полноценного профилактического лечения всех его членов осуществляется в течение двух недель с двукратным осмотром — при выявлении больного и через две недели. В организованных коллективах, где профилактическое лечение контактных лиц не проводилось, осмотр осуществляется трижды с интервалом 10 дней. Текущая дезинфекция направлена на уничтожение возбудителя на постельных принадлежностях, одежде и предметах личной гигиены больного. Обеззараживание постельных принадлежностей, нательного белья и полотенец можно осуществлять либо путем кипячения в 1–2% растворе соды или любого стирального порошка в течение 5–7 минут с момента закипания, либо замачивания на час в хлорсодержащих растворах (Белизна, АС). Верхнюю одежду (платья, брюки, костюмы, джемпера и т. п.) обеззараживают путем проглаживания с обеих сторон горячим утюгом. Часть вещей, особенно не подлежащих термической обработке, может быть вывешена на открытый воздух на 5 дней. Для дезинфекции некоторых вещей (детские игрушки, обувь, одежда) можно использовать способ временного исключения из пользования путем помещения на 5 дней в герметически завязанные полиэтиленовые пакеты. В домашних условия для дезинсекции текстильных изделий, обуви, детских игрушек и т. п. можно использовать препарат Пара Плюс в аэрозольной упаковке на основе перметрина, малатиона, пиперонила бутоксида. В стационарах и скабиозориях нательное белье и одежду поступающих больных подвергают обработке в дезкамере.
По вопросам литературы обращайтесь в редакцию,
Т. В. Соколова, доктор медицинских наук, профессор
А. П. Малярчук
ГИУВ МО РФ, ЦВКГ Ракетных войск стратегического назначения МО РФ, Москва