При разных формах дисбиотических изменений лидирующим агентом может быть разный условно-патогенный возбудитель (стафилококк, дрожжеподобные грибы, аспергиллы, клебсиеллы и др.), в связи с чем условно выделяем следующие формы дисбактериоза: стафилококковый, кандидамикозный, аспергиллезный и др.
Термин кандидамикоз (или кандидоз) был предложен на III Международной конференции микробиологов в 1939 году. Случаи поражения кожи, слизистых оболочек и внутренних органов дрожжеподобным грибом рода Candida были известны задолго до эры антибиотиков. Однако значительное увеличение числа случаев развития кандидамикозов связано с применением антибиотиков, которые не только подавляют нормальную микрофлору, но и могут стимулировать рост дрожжеподобных грибов, вызывать обменные нарушения в организме и другие изменения, способствующие понижению сопротивляемости организма. То же самое относится и к последействию гормонов, иммунодепрессантов, цитостатиков и других препаратов. Возникновению кандидамикозов способствуют и многие эндогенные факторы, в том числе различные эндокринопатии, генетические дефекты, иммунологическая недостаточность и другие. Некоторые авторы считают, что кандидамикоз может развиваться в качестве внутрибольничной инфекции [2].
Несмотря на то что кандидамикоз давно известен, Лещенко В. М. (1987) совершенно справедливо относит его к современным болезням цивилизации, в числе которых так называемые “болезни от лечения”, ибо первичный кандидамикоз встречается очень редко — обычно это состояние развивается вторично на фоне имеющейся патологии. В последние два десятилетия появилось большое количество публикаций, не только микробиологического, но и клинического характера; описаны различные варианты течения кандидамикоза вплоть до развития сепсиса, усовершенствовались методы лабораторных исследований, а также лечения и профилактики.
Чаще других встречаются поражения слизистых оболочек, в первую очередь ротовой полости, а также желудочно-кишечного тракта. Диагноз в этих случаях, как правило, не представляет трудности, за исключением поражений недоступных осмотру слизистых оболочек, например мочевого пузыря. Описаны случаи, когда больному неоднократно назначали различные химиоте��апевтические средства, считая, что затяжное течение цистита связано с развитием устойчивости флоры. И только после цистоскопии, обнаружив на слизистой мочевого пузыря белый налет в большом количестве и проведя микроскопическое исследование, уточнившее его характер, больному правильно поставили диагноз и назначили соответствующее лечение.
Рисунок 1. “Черный волосатый язык” Реклама |
Нередко появление кандидамикотических поражений на языке (так называемой “молочницы”) сочетается с “черным волосатым языком”, который также может встречаться в процессе лечения антибиотиками, в основном тетрациклинового ряда (рис. 1). В литературе имеются лишь единичные описания этого осложнения, хотя небольшие изменения окраски языка (желтоватого, коричневого цвета), металлический привкус во рту беспокоят больных довольно часто. “Черный волосатый язык” описан впервые в 1835 году французким врачом Рейо вне всякой связи с антибиотикотерапией. Автор полагал, что указанные изменения на языке зависят от резкой витаминной недостаточности (особенно тиамина и рибофлавина).
Частота поражений кандидамикозом слизистых оболочек желудочно-кишечного тракта дает иногда основание некоторым врачам, особенно педиатрам, считать это осложнение безобидным. Но это не так. Поражение слизистой желудочно-кишечного тракта в ряде случаев может быть причиной так называемого хирургического кандидамикоза, так как дрожжеподобные грибы обладают выраженным некротизирующим действием на ткани и могут привести к перфорации слизистой, перитониту и гибели больных, что мы и наблюдали у одной пожилой больной, страдавшей острой дизентерией и длительно получавшей лечение антибиотиками, в процессе которого отмечались явления рецидивирующего кандидамикоза слизистых оболочек полости рта (рис. 2).
Рисунок 2. Толстый кишечник. Подострый язвенный колит с перфорацией язвы в области поперечной ободочной кишки, разлитой фибринозно-гнойный перитонит |
Чаще дрожжеподобным грибом поражается слизистая желудочно-кишечного тракта, причем в клинике обнаруживаются изменения только ротовой полости и иногда ошибочно считается, что этим ограничивается процесс. Очень часто наложения молочницы отмечаются в слизистой оболочке нижележащих отделов желудочно-кишечного тракта Реклама |
Среди висцеральных форм кандидамикозов заслуживают особого внимания поражения легких. Клинически картина нередко бывает нетипичной и вызывает затруднение в диагностике. Наиболее часто кандидамикоз легких протекает по типу интерстициальной пневмонии, причем принимает затяжное течение с частыми рецидивами, трудно выявляется при рентгенологическом исследовании. Обращает на себя внимание, что у всех больных на фоне длительного течения болезни, мало поддающейся лечению химиотерапевтическими средствами (включая антибиотики резерва), появляется мокрота с запахом “опары” и в виде беловато-зеленоватых комочков, при микроскопическом исследовании которых обнаруживаются дрожжеподобные грибы (рис. 3) в виде почкующихся клеток и мицелия (в отличие от непочкующихся клеток), что также чрезвычайно важно. Нередко осложняется микотической суперинфекцией туберкулез легких. Последняя может быть внелегочной (кандидамикоз слизистых оболочек) и легочной, чему в немалой степени способствует фон болезни: тяжесть, длительность, наличие сахарного диабета и т. д.
Описаны также случаи кандидамикоза легких, протекающие по типу бронхогенного рака. Подобное течение мы наблюдали в клинике у больной О., 69 лет, которая поправилась только после проведения соответствующего лечения противокандидными средствами (леворин, низорал) в комплексе с общеукрепляющими. Никифоров Н. Ф. (1994) наблюдал больных с кандидамикозом легких, клиника которых напоминала милиарный тубуркулез, сепсис, гангрену. Иногда наблюдался выпот, наклонность к бронхоспазмам.
За последние годы некоторыми авторами описано необычное течение кандидамикоза с поражением ряда органов и систем, которые, по данным прошлых лет, редко страдали при кандидамикозе (поджелудочная железа, печень, желчный пузырь и т. д.). Потоцкий И. И., Заболотская Е. В. (1971) на основании клинико-лабораторных данных считают, что дрожжеподобные грибы могут поражать поджелудочную железу в такой же степени, как и другие органы, обуславливая развитие сахарного диабета. Авторам в ряде случаев, когда еще не было дегенеративных изменений в поджелудочной железе, путем назначения противокандидных средств удалось улучшить состояние больных и снизить количество сахара.
Кандидамикозный сепсис встречается нечасто, но протекает всегда тяжело и нередко заканчивается смертью больных. В литературе описаны лишь единичные случаи развития кандидасепсисов. Так, Ибрагимов Г. Г. (1990) наблюдал развитие кандидасепсиса у больной с подострой формой вирусного гепатита В; Фомина А. А., Осташевская Т. Г., Хоминская М. В. (1990) — у больного с хроническим персистирующим гепатитом. Данное заболевание сопровождалось наличием микотических тромбов в сосудах и дрожжеподобных грибов рода Candida в ткани легких, печени, почек, трахеи, диффузного миокардита, энцефалита. Больной скончался при явлениях резко выраженной интоксикации и легочно-сердечной недостаточности.
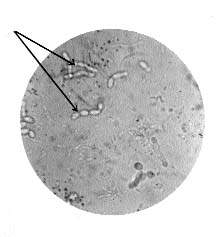 |
Рисунок 3. Микроскопическое исследование осадка мокроты. Почкующиеся клетки (отмечены стрелками) и мицелий дрожжеподобного гриба |
При диагностике кандидамикозов помимо клинических данных необходимо учитывать обнаружение дрожжеподобных грибов в соскобах со слизистых (почкующихся клеток и мицелия), в нативных препаратах осадков мочи, в кале, мокроте и т. д. (рис. 3), а также комплекс серологических исследований (РА и РСК с дрожжевыми антигенами), реакцию иммунофлюоресценции.
- Аспергиллезы
До настоящего времени в литературе имеется небольшое количество сообщений о клинико-морфологических особенностях развития аспергиллезов вследствие дисбактериоза. Лабораторные методы исследования, терапия и профилактика аспергиллезов разработаны еще недостаточно.
Аспергиллез принадлежит к так называемым плесневым микозам. Вследствие дисбактериоза чаще других развиваются пенициллиозы и очень редко мукорозы. В настоящее время описано свыше 300 видов аспергиллов, 15 из них могут вызвать заболевание (рис. 4).
Рисунок 4. Аспергиллы. Сегментированный мицелий, на поверхности которого образуется множество одноклеточных конидиеносцев Реклама |
Различные виды плесневых грибов, чаще других аспергиллы, способны поражать наружные покровы и внутренние органы человека: ткани мозга, глаз, ухо, придаточные полости носа, бронхи, легкие, мочеполовую систему, лимфатические узлы, кости, все элементы опорно-двигательного аппарата. Помимо поражения внутренних органов и наружных покровов, аспергиллы могут вызывать сильную интоксикацию — микотоксикозы, так как обладают способностью выделять ядовитые вещества.
Аспергиллез чаще возникает как вторичное заболевание у сильно ослабленных, истощенных больных на фоне общего, чаще всего хронического, заболевания легких (туберкулез, пневмонии, бронхит, бронхоэктазы и др.), болезней крови, хронических заболеваний желудочно-кишечного тракта и т. д., в процессе длительного применения антибиотиков (особенно тетрациклина), и является следствием развившегося дисбактериоза и суперинфекции. Аспергиллез может возникать экзогенно, как профессиональное заболевание у рабочих в цехах по изготовлению спиртного, на фермах и др.
Среди различных клинических форм аспергиллеза человека поражение органов дыхания встречается наиболее часто. Клиническая картина аспергиллеза легких в общем сходна с той, которая наблюдается при поражениях, обусловленных банальными патогенными микробами. При остром бронхопульмональном аспергиллезе, помимо общих явлений, характерных для пневмоний, врача настораживает появление повторного, чаще по утрам, кровохарканья; появление в мокроте (последняя, как правило, без запаха) серовато-зеленоватых комочков, отхаркиваемых при приступах кашля и представляющих собой скопления мицелия и спор плесневого гриба. В мокроте, наряду с грибковыми нитями, нередко обнаруживаются эозинофилы. При хроническом аспергиллезе чаще происходит “наслаивание” этого поражения на имеющийся туберкулезный процесс; диагностика таких поражений чрезвычайно трудна.
Котов В. С. (1990) выделяет аллергический бронхолегочный аспергиллез как самостоятельную форму заболевания вследствие развития аллергических реакций к аспергиллам. В основе этого заболевания, по мнению автора, лежит развитие сенсибилизации к антигенам аспергилл (или продуктам их жизнедеятельности) с развитием аутоиммунной альтерации различных структур бронхолегочной системы. Кинсвер О. Б., Плахотная Т. А. (1989), Стрепетова Т. Н. (1993) выделяют три формы аспергиллезного поражения легких: бронхит, пневмония, аспергиллема. Караев З. О. (1990) помимо аллергического бронхолегочного аспергиллеза наблюдал хронический некротическй аспергиллез легких, редкую форму болезни, обычно заканчивающуюся летально, и аспергиллему, представляющую собой опухолевидные образования, одну из разновидностей микомы. Аспергиллы, размножаясь, образуют “грибной шар”, диагностировать который можно только при хирургическом вмешательстве, ибо он не связан с бронхом.
Наряду с поражениями легких может встречаться и другая локализация аспергиллезной инфекции. Проникновение плесневого гриба в мозг происходит из придаточных полостей или гематогенно, в результате чего могут развиться абсцессы или поражения мозговых оболочек. О частоте этих поражений центральной нервной системы аспергиллезом можно судить по данным Хмельницкого Б. С. — из 1193 обнаруженных на секции случаев заболеваний центральной нервной системы поражение аспергиллезом отмечено в двух.
Аспергиллез желудочно-кишечного тракта чаще развивается у больных с предшествующими заболеваниями желудка или кишечника, особенно при гастритах с повышенной кислотностью. Заболевание начинается с диспептических явлений тошноты, рвоты, болей в подложечной области, горьковатого плесневого вкуса во рту, афтозных высыпаний на слизистой рта, зева и глотки, а также пенистого стула с большим количеством слизи и плесневым запахом, иногда с примесью крови.
Генерализованные формы аспергиллеза, в том числе аспергиллезный сепсис, встречаются очень редко. Известно, что этот сепсис всегда протекает крайне тяжело и, как правило, заканчивается летальным исходом.
К лабораторным методам исследования должны быть отнесены микроскопические исследования патологического материала как в нативных, так и в окрашенных препаратах, получение чистой культуры, идентификация вида гриба в микологической лаборатории при повторном получении культур одного и того же вида аспергилл, а также серологические исследования (РСК и РА). При наличии аспергилловой вакцины можно поставить внутрикожную пробу. В настоящее время налажена ИФА (определение IgG-антител к аспергиллезному антигену).
- Стафилококковый дисбактериоз
По стафилококковым заболеваниям, которые по большей части являются следствием лекарственного дисбактериоза, развивающегося на фоне измененной реактивности организма и понижения барьерной функции эндотелиально-макрофагальной системы, имеется в настоящее время большое количество публикаций, посвященных как изучению патогенеза и клиники стафилококковых инфекций в целом, так и отдельных форм течения последних. Помимо латентно протекающих форм стафилококкового дисбактериоза, могут иметь место стафилококковые бактериемии, локализованные поражения кожи и внутренних органов (стафилококковая пневмония, энтероколит и другие), с генерализацией и без таковой, а также развитие стафилококкового сепсиса.
Аспергиллы — аэробы, биохимически активны, образуют протеолитический, сахаролитический и липолитический ферменты, что особенно надо учитывать при заболеваниях, вызванных этим грибом, поскольку в клинической картине могут иметь место состояния опьянения, как и при кандидамикозах, особенно после употребления в пищу большого количества углеводов |
Стафилококковая бактериемия, как известно, может сопровождать любую форму стафилококкового заболевания или присоединяться к болезням нестафилококковой этиологии. В одних случаях стафилококковая бактериемия является составным патогенетическим звеном (при стафилококковых сепсисах), в других не имеет до определенного времени важного патогенетического значения и клинически никак не проявляется. В литературе имеются указания на то, что наиболее часто встречаются стафилококковые бактериемии у больных, у которых имели место аллергические проявления лекарственной болезни; это подтверждается и нашими данными. Так, анализируя клинический материал по брюшному тифу за 1970–1972 годы, мы выявили, что из 377 больных брюшным тифом у 90 (29,9%) был выделен стафилококк из крови. Развитие аллергических проявлений лекарственной болезни имело место у 41 больного, причем у 14 из них был выделен стафилококк из крови. Как показала статистическая обработка материала, в группе больных с аллергическими проявлениями лекарственной болезни стафилококковая бактериемия встречалась чаще. Кроме того, наблюдения за больными с различными заболеваниями показали, что там, где имело место развитие аллергических проявлений лекарственной болезни, чаще возникала генерализация стафилококковой инфекции.
В организме больного в процессе развития дисбактериоза, как и при аллергической форме лекарственной болезни, происходит глубокая перестройка, развитие аутоиммунных процессов, сопровождающееся изменениями иммунобиологического состояния, в том числе и появлением антител как к аутоштаммам микроорганизмов, так и к различным тканям организма, что имеет и свои клинические проявления. Помимо изменений в органах и системах организма, связанных с развитием инфекционного процесса, особенно при генерализованных формах дисбактериоза, обращают на себя внимание клинические признаки гиперчувствительности замедленного типа. Они проявляются в виде поражения внутренних органов аллергического генеза, особенно миокарда, а также кишечника, печени и других. Именно с этих позиций рассматривают в настоящее время происхождение аллергических миокардитов у больных с генерализованными формами стафилококкового дисбактериоза, а также до последнего времени такого тяжелого заболевания, как псевдомембранозный колит.
Псевдомембранозный колит (ПМК) в настоящее время большинством авторов рассматривается как острое заболевание, характеризующееся быстрым течением с летальным исходом в 50-75% случаев. Различные этиологические факторы, так же как нарушение кишечной микрофлоры в процессе лечения антибиотиками, особенно клиндамицином (или синтетическим его производным линкомицином), тетрациклинами и другими антибиотиками, аутоиммунные процессы, действие токсинов, вирусов, — были предложены для объяснения причин возникновения ПМК. Действительно, при ПМК часто обнаруживали различные условно-патогенные микробы, особенно стафилококки, вирусы. Однако сравнительно недавно рядом авторов было установлено, что токсины, продуцируемые бактериями рода клостридий, вовлечены в патогенез ПМК и в настоящее время рассматриваются как наиболее вероятная причина возникновения этого заболевания. Лечение этого заболевания всегда представлялось очень сложным. В комплекс лечебных мероприятий, помимо отмены препарата, предположительно вызвавшего развитие ПМК, включают гормональные средства (преднизолон, дексаметазон), симптоматические средства, а также антибактериальную терапию в зависимости от выделенного возбудителя.
Наибольшую опасность в настоящее время представляет развитие сепсиса, в том числе и стафилококкового. “Болезнью века” называл сепсис Билибин А. Ф. (1978), много занимавшийся изучением этого недуга. В развитии сепсиса решающую роль играет падение резистентности организма — иначе говоря, сепсис развивается лишь в тех случаях, когда нарушение экологического равновесия микрофлоры (дисбактериоз, наивысшим проявлением которого собственно и является сепсис) развивается на фоне резкого снижения защитно-приспособительных механизмов организма. Поэтому сепсис считают проблемой не микробиологической, а макробиологической. Этот фактор тем более важен, что во многом определяет тактику лечения больных сепсисом, а именно: при комплексном лечении необходимо учесть и назначить в первую очередь средства, повышающие резистентность организма. С этой целью больным сепсисом, наряду с химотерапевтическими препаратами, которые нужны лишь в определенные фазы течения болезни, и десенсибилизирующей терапией, должны назначаться биологические стимуляторы, такие как трансфузия крови и ее заменителей, антистафилококковая плазма или гамма-глобулин, стафилококковый анатоксин, продигиозан, лизоцим и другие препараты, индивидуально выбираемые в каждом конкретном случае.
Обычно сепсис развивается из местных очагов инфекции. Если до появления антибиотиков при сепсисе наиболее часто выделялись стрептококки, то сегодня они уступили место стафилококкам. Последние приобрели устойчивость к большинству известных антибиотиков. В зависимости от остроты и длительности течения выделяют молниеносные, острейшие, острые и затяжные формы сепсиса, а по характеру изменений, обнаруживаемых во внутренних органах, сепсис с метастазами (пиемия, септикопиемия) и сепсис без метастазов (септицемия). Клиническая диагностика сепсиса вызывает подчас большие затруднения, в связи с чем, по данным ряда авторов, до 30% случаев сепсиса остаются при жизни нерасшифрованными. В качестве первичных септических очагов или входных ворот сепсиса могут выступать различные местные инфекционные процессы. Генерализация инфекции из первичного очага приводит к образованию метастатических септических очагов, проявляющихся в виде гнойников и септических инфарктов во всех органах и частях тела. Чаще всего септические очаги при септикопиемии наблюдаются в почках, легких, реже в головном мозге, печени, селезенке, надпочечниках и скелетных мышцах. В ряде случаев в процессе лечения сепсиса может развиться картина бактериального (эндотоксического) шока.
К лабораторным методам исследования при стафилококковом дисбактериозе, помимо бактериологического, относится комплекс серологических реакций, в том числе реакция аутоагглютинации с выделенным штаммом стафилококка, определение стафилококкового антитоксина и т. д. Однако клиническое значение их невелико, сепсис обычно диагностируется на основании клинической картины болезни в каждом конкретном случае.
В заключение по разделу клинических особенностей течения дисбактериозов и различных видов суперинфекций хотелось бы привести высказывания академика Билибина А. Ф. (1970): “В мире природы все непрерывно взаимосвязано, и равновесие, которое на этой основе существует, играет решающую роль в поддержании жизни на Земле. Поэтому всякую акцию нужно совершать с расчетом и с полным вниманием к закону равновесия”.
Литература1. Ариевич А. М., Степанцева З. Г. Кандидамикозы как осложнения антибиотикотерапии
2. Лещенко В. М. и др. Клиника, диагностика, лечение и профилактика висцерального кандидамикоза. М., 1987.
3. Антонов В. Б., Яробкова Н. Д. Варианты кандидасепсисов и их лечение // Вестник дерматологии и венерологии. 1994. № 2. С. 8-9.
4. Быков В. Л. Дискуссионные вопросы развития кандидозных гранулем в печени // Архив патологии. 1991. 53. №6. С. 66-67.
5. Стрепетова Т. Н. Бронхолегочный аспергиллез // Вестник рентгенологии и радиологии. 1993. №3. С. 23.
6. Караев З. О. Микозы в легких, вызванные грибами // Терапевтический архив. 1990. №11. С. 137.
7. Пиличук Н. С. Микозы легких // Врачебное дело. 1990. №11. С. 5-11.